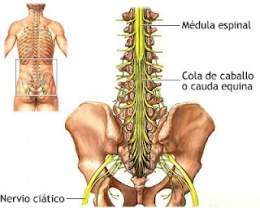
Síndrome de cola de caballo
El Síndrome de cola de caballo (CES) ocurre cuando las raíces nerviosas en la base de la columna vertebral se comprimen. Conocida como cola de caballo (cauda equina, en latín), este grupo de nervios determina la sensación y funcionamiento de la vejiga, intestinos, órganos sexuales y piernas. El CES es una emergencia médica. Si la cirugía no se realiza inmediatamente para aliviar la presión sobre los nervios, podría perderse la función abajo de la cintura.
Sumario
Causas
Una causa común es la ruptura de un disco espinal. Un disco espinal es una masa semi blanda de tejido que reposa en medio de los huesos de la columna. Estos huesos se conocen como vértebras. Los discos actúan como los amortiguadores de la columna. Cuando un disco se rompe y se sale del canal espinal, puede ejercer presión contra el grupo de nervios, provocando CES. Este síndrome podría ser causado por:
- Accidente que aplasta la columna (p. ej., un accidente automovilístico o caída)
- Lesión penetrante (p. ej., una herida por navaja o disparo de arma de fuego)
- Artritis (p. ej., espondilitis anquilosante)
- Complicaciones de anestesia espinal
- Lesión de masa (p. ej., coágulo sanguíneo)
- Complicaciones de cáncer
Factores de riesgo
Estos factores incrementan su probabilidad de desarrollar CES:
- Historial de problemas en la espalda (p. ej., estenosis lumbar espinal)
- Enfermedad degenerativa de discos
- Defectos congénitos (p. ej., estrechamiento de canal espinal, Espina bífida)
- Hemorragias que afecten la columna vertebral
- Malformación arteriovenosa
- Cirugía espinal o anestesia espinal
- Lesión o tumor que afecte la columna
- Infección que afecte la columna
- Posiblemente, manipulación de la parte baja de la espalda
Síntomas
- Severo dolor en la parte baja de la espalda
- Adormecimiento, hormigueo en el área de la entrepierna (llamada parestesia en silla de montar)
- Incapacidad para orinar, o para retener la orina o heces fecales
- Incapacidad para caminar, o arrastre de los pies
- Debilidad, pérdida de sensibilidad, o dolor en una o ambas piernas
- Disfunción sexual (es decir, en hombres, incapacidad para tener una erección)
Diagnóstico
clínico
Hay que tener en cuenta que la clínica y la exploración hacen un diagnóstico de certeza en un 80 % de los casos. Se basa en los siguientes datos típicos:
- Antecedentes de lumbalgias e incluso con irradiación ciática
- Episodio agudo de dolor lumbar irradiado hacia una de las extremidades inferiores, en múltiples ocasiones tras un esfuerzo.
- El dolor aumenta con maniobras de valsalva (tos, estornudo…)
- Hipoestesia en las zonas distales del dolor.
- Pérdida de fuerza en el pie
- Exploración:
- Lasssegue + <60º
- Hipoestesia en L5 o S1 (1º o 4-5º dedos)
- Aquileo disminuido o abolido (afectación S1)
- Pérdida de fuerza a la flexión dorsal (afectación L5) o plantar (afectación S1) del pie.
Rx de columna lumbar
Permite excluir otras causas de lumbociáticas como las metástasis vertebrales, sobre todo en pacientes por encima de los 60 años. Aporta signos indirectos, como puede ser la disminución de la altura del espacio intervertebral o las alteraciones del alineamiento vertebral por contractura muscular (rectificación de la lordosis fisiológica o escoliosis antiálgica). Permite descartar signos de lumbarización o sacralización que llevarían a contradicción con la clínica radicular. O presumir que hay una inestabilidad primaria en el segmento o unidad vertebral afectada, que ha dado lugar a la afectación progresiva del disco hasta su herniación y no lo contrario.
TAC
Técnica inocua, donde se puede ver en cortes axiales el canal vertebral y observar imágenes que comprimen el saco dural o imágenes laterales que ocupan el agujero de conjunción en el caso de hernias laterales. El disco en la TAC tiene una densidad mayor que el saco dural. La TAC en las hernias discales lumbares tiene mejor resolución que en las hernias discales cervicales.
RM
Permite visualizar mucho más correctamente el disco intervertebral, su extensión y lateralización. Da una imagen más completa y en los tres planos del espacio de toda la columna lumbar, descartando patología en otro nivel.
Es la prueba de elección para el diagnóstico de espondilosis lumbar y/o hernia discal a este nivel, completada con la Rx simple en proyección AP y Lateral.
EMG
Es una prueba orientativa que requiere la existencia de un daño en las fibras motoras de la raíz. Se suele explorar la actividad espontánea de denervación y pérdida de unidades motoras, según los casos, sobre el extensor propio del 1º dedo (L5) o sobre el gemelo interno (S1).
Tratamiento
Tras un cuadro agudo de lumbalgia o lumbociática, el tratamiento ha de ser conservador, con reposo, relajantes musculares, antiinflamatorios y analgésicos.
Si no cede el cuadro doloroso o se aprecia pérdida de fuerza, ha de iniciarse el proceso diagnóstico de exploración Rx y RM o TAC lumbar.
Si se aprecian imágenes compatibles con herniación o extrusión discal, se plantea la intervención quirúrgica, que dependerá del tipo de herniación y de las características del paciente (trabajo, tipo de vida, edad,...). Es muy dudosa la necesidad de tratamiento quirúrgico en casos de protrusión discal. La intervención quirúrgica admitida hoy día como “gold standard” es la microdiscectomía. Consiste en realizar una hemilaminectomía (apertura del ligamento amarillo y resección parcial de los bordes de las hemiláminas adyacentes, en el lado de la hernia discal, y la extirpación del material discal, tanto el herniado como el que queda en el espacio discal intervertebral, utilizando técnicas microquirúrgicas. En manos expertas los resultados son satisfactorios en más del 80 % de los pacientes intervenidos.
Otras técnicas utilizadas permiten el abordaje al disco intervertebral mediante técnicas percutáneas. Una vez en él se utilizan técnicas de disolución enzimática (la quimionucleolisis con quimopapaina), de extracción mecánica (discectomia percutánea), de vaporización con láser, etc. Todas ellas no están indicadas cuando existe una herniación o extrusión discal. Sus indicaciones principales son, por tanto, los casos de protrusión discal que, en la mayoría de los casos se resuelven con tratamiento médico conservador. Es por lo que, en términos generales, estas técnicas hay que acogerlas con cierta prudencia y sopesar con cuidado su posible indicación en cada paciente concreto.
Cuidado de Seguimiento
Los efectos a largo plazo de CES pueden variar de leves a severos. Problemas podrían incluir:
- Dificultad para caminar
- Problemas con la vejiga e intestinos
- Disfunción sexual
- Parálisis
Su cuidado de seguimiento podría involucrar trabajar con un:
- Terapeuta físico
- Terapeuta ocupacional
- Neurólogo
- Especialista en incontinencia (si usted ha perdido el control de la vejiga)