Discromia-Recromia
| ||||||||||
Discromia-Recromia. Significa cambio de coloración, y está formada por las voces provenientes del latín "dis" que significa alteración y " cromos" color. Los dientes sanos y blancos han simbolizado signos de salud, limpieza y fortaleza. Recientemente en el mundo los problemas estéticos constituyen una gran preocupación para la población. El lema “Mente sana cuerpo sano” ha tomado una máxima priorización en estos días. Desde el principio de los tiempos el ser humano a buscado la belleza de una u otra forma y agradar a los demás. Sin lugar a dudas una sonrisa es la mejor tarjeta de presentación y ésta ha sufrido un sin número de modificaciones durante el desarrollo social del hombre. Así tenemos que los antepasados cavernícolas ansiaban tener unos caninos grandes por ser a su juicio sintomáticos de fuerza y salud, imprescindibles antes de la lucha.
Sumario
Descripción
- La palabra discromia significa cambio de coloración, y está formada por las voces provenientes del latín "dis" que significa alteración y " cromos" color.
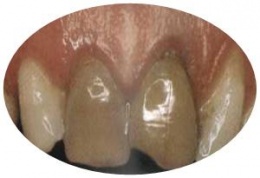
- A consulta acuden pacientes que presentan cambios de coloración en los dientes, esto es motivo de preocupación, su estética está afectada, por lo que es necesario dar solución a este problema.
- Cuando se producen cambios de coloración en los dientes, debe hacerse un estudio detallado del caso, se debe conocer primeramente como se origina el color normal de los dientes.
Color normal del diente
El diente tiene un color característico parecido a las perlas, muchas personas creen que los dientes son blancos, pero esto no es así, el color normal del diente está formado por la combinación de los colores de los tejidos que constituyen el diente, así el color normal del esmalte es azul claro, la dentina es color marfil (mas o menos intenso) y la pulpa es de color rojo, estos 3 colores combinados da la coloración perlada al diente. Este tono perlado tiene variantes fisiológicas individuales que dependen de una serie decircunstancias como la edad, el grado de dentificación, etc.
Son muchas las causas que pueden originar cambios en el color normal del diente. Es muy difícil enmarcarlas en un solo grupo por eso lo más importante es conocerlas para poderlas prevenir y tratar.
Causas de las alteraciones del color del diente
Estas alteraciones pueden ser originadas por diferentes etiologías que se pueden agrupar en:
- De origen extrínseco: Entre las causas de origen externo están las pigmentaciones originadas por la ingestión de algunos alimentos e infusiones como el té, el café, bebidas con pigmentos artificiales como la cola de los refrescos, la persistencia de la membrana de Naskmith en el tercio coronario, en la cual se depositan bacterias cromógenas que le dan a veces una coloración verdosa. También los dientes pueden presentar una coloración carmelita más o menos oscura en los pacientes que fuman o mastican tabaco, la presencia de tártaro supra y/o infragingival.
- Restauraciones metálicas: Se transparentan a través del esmalte o las ocasionadas por la descomposición de las mismas por la presencia de sulfuros formados a expensa de la amalgama y son impelidas en la estructura tubular, Los hacia la dentina coloreando la misma de oscuro que le da una coloración grisácea o negra al diente.
- Gutapercha: Al quedar restos de la misma en la zona coronaria de la cavidad endodóntica de los dientes tratados, muchas veces se degrada o se transluce también y el diente toma un aspecto anaranjado o rosado.
- Eugenol: Es una sustancia muy utilizada estomatología restauradora y en los tratamientos pulpo radicular, este es un medicamento que recién preparado es transparente pero en presencia de la luz durante algún tiempo va tomando un color amarillento que va oscureciendo hasta llegar al marrón, para evitar manchar al diente con esta sustancia debe colocarse en el tercio medio radicular y evitar todo contacto con la corona del diente.
- Cariostáticos: Como flúor tópicamente (gel, laca o enjuagatorios) en uso reiterado durante largos periodos de tiempo, también el nitrato de plata el cual tiene la particularidad de infringir al diente un color oscuro, por lo que no debe utilizarse este medicamento en dientes anteriores.
- Caries Dental: Ocasiona una coloración carmelita al diente y otras veces una mancha blanquecina debido a la descalcificación. Esto se resuelve cuando se realiza la preparación cavitaria y se retira todo el tejido afectado.
- Yodoformo: Para el tratamiento pulpo radicular produce manchas, pues el Yodo se descompone y penetra en los canalículos dentinales por lo que este medicamento no debe estar en contacto con la corona del diente.
- De origen internas o intrínsecas: El diente puede estar manchado por causas de origen interno, son más difíciles de tratar.
Causas intrínsecas
- Congénitas
- Amelogénesis.
- Imperfecta en sus diferentes grados Hipoplasia del esmalte fisiológica por envejecimiento.
- Adquiridas
- Ingestión de fármacos
- Fluorosis por vía sistémica
- Necrosis pulpar
- Descomposición pulpar
- Reabsorción interna
Las causas congénitas (el paciente nace con ellas) también son llamadas hereditarias y podemos encontrar la Amelogénesis imperfecta desde su grado más ligero (grado I) como son la hipomineralización del esmalte (pequeñas manchas blanquecinas en las superficie coronal del diente) hasta la hipoplasia del esmalte (grado II) y displasias de la dentina. También encontramos, relacionadas con la edad del paciente o envejecimiento pues durante la vida se pueden formar cálculos pulpares, formaciones de dentina secundaria y atípica produciendo una disminución de tamo de la cámara pulpar trayendo como resultado alteraciones en la opacidad y brillantes del color de los dientes.
Las causas intrínsecas adquiridas son aquellas que el individuo puede ir desarrollando durante su vida, bien en edades tempranas como en la adultez.
La ingestión de fármacos como la Monociclina y las Tetraciclinas, cuando se suministran en largos períodos durante el proceso de formación y calcificación coronaria, tanto en la etapa intrauterina como en la extrauterina, provocan manchas o cambios de color en algún diente o grupo de dientes, según la etapa de desarrollo donde se administre , pueden presentarse con mayor o menos grado de afectación, son las más difíciles de eliminar y pueden considerarse irreversibles en la mayoría de los casos. Sólo la educación para la salud de las madres desde su embarazo puede prevenirlas.
La fluorosis provocada por la ingestión de flúor (por vía sistémica) en las aguas de consumo o en los alimentos en dosis más altas de la adecuada y produce manchas en los dientes de forma irreversible. La descomposición pulpar es la causa principal de la alteración del color del diente y ocurre muchas veces por una mala manipulación o técnica durante un tratamiento pulpo radicular. El mecanismo por el cual se explica esta reacción es el siguiente:
En la descomposición pulpar se estudian los productos intermedios y finales de dicha descomposición y se precisa que los principales gases que pueden formar son: el amoníaco (HH3) y el Hidrógeno sulfurado (SH2).
Se admite en general que el hierro es el elemento más importante entre los factores que forman parte del fenómeno, que la alteración del color se debe a la formación de sulfuro ferroso, que se supone formado por la acción del sulfuro de hidrógeno sobre el hierro de la hemoglobina, ahora bien el sulfuro ferroso es un compuesto de color negro, que no sufre ningún cambio de color, Kirk admite que el sulfuro ferroso como tal no puede ser responsable del color negro azulado del diente que ha llegado al estado de coloración permanente, ni la coloración verde y amarilla puede ser atribuida en ninguna forma a la presencia del sulfuro ferroso, que es negro; Buckley opina que es posible que este compuesto se forme en el proceso de la descomposición terminal de la pulpa, se hace necesario otras sustancias aparte del sulfuro ferroso que quizás se forme en el fenómeno de la descomposición pulpar y sean capaces de darle los matices que toma el diente en este proceso.
El amoníaco no solamente constituye un producto terminal constante sino que se produce en cantidad mucho mayor que cualquier otro gas, por otra parte se sabe que el amoníaco tiene afinidad por el agua que existe en un conducto gangrenoso, formándose esta reacción hidróxido de amonio. Este reactivo actúa siempre sobre las sales solubles de hierro tanto en forma ferrosa como férrica. Por consiguiente es probable que el hierro atómico que se libera en el proceso de descomposición sea una capa con el hidróxido de amonio presente, formando el hidróxido de metal y como los compuestos que tienen hierro son orgánicos o débiles se formará el hidróxido ferroso, este es un compuesto blanco que absorbe fácilmente el oxígeno en estado de humedad y expuesto al aire, transformándose gradualmente en hidróxido férrico que es un compuesto pardo y al combinarse estos cuatro colores se produce una gran variedad de matices que presentan en realidad los dientes que están cambiando de color.
Esto puede explicar el cambio de color que sufren los dientes con pulpa gangrenosa cuando están en contacto con el aire.
Este mecanismo se explica por la fórmula siguiente:
- HH3 + H2O = NH4OH (Hidróxido de amonio)
- NH4OH + Fe = Fe(OH)2 (Hidróxido ferroso)
- NH4OH + Fe = Fe(OH)6 (Hidróxido férrico)
Buckley reconoce que el hidróxido ferroso no es el único compuesto de hierro capaz de cambiar el color cuando está húmedo y se expone al aire, casi todos los compuestos ferrosos cambian mas o menos.
También plantea que es posible que se formara sulfuro ferroso como producto terminal del proceso de purificación, pero solo podrá producirse por intermedio del hidróxido sulfurado que actuaría primero sobre el amoníaco formando sulfuro de amonio, este reactivo alcalino actuará sobre las sales de hierro formando sulfuro ferroso lo que explica que la coloración amarilla permanente se debe a la formación de hidróxido férrico no llegan a oxidarse completamente en la forma férrica por la falta de humedad o de oxígeno y que los demás colores observados son transitorios y debido a la transformación gradual de hidróxido ferroso en férrico por lo que considera que el hierro representa el papel mas importante en la coloración. Esto explica porque los dientes que contienen pulpa recién descompuesta no presentan alteración de color y no cambian rápidamente su color hasta que se perfore la cámara pulpar y entre aire en ella. La reabsorción interna puede provocar un cambio de color en el diente a partir, casi siempre, por el aumento del tamaño de la cavidad pulpar y disminución de las dentina coronaria, todo esto da una imagen translucida y transparente de la corona dental que ha provocado llamarla mancha rosada, su origen es idiopático o traumático entre otras razones.
Diagnóstico clínico
- Interrogatorio: a pacientes y familiares
- Determinar la causa
- Traumatismos
- Una alteración inmediata de la coloración indica hemorragia pulpar y la posibilidad de reparación.
- La alteración tardía de la coloración significa necrosis pulpar y es por lo general oscurecimiento del diente.
- Una coloración amarillenta tardía del diente indica que se ha obliterado el conducto o espacio pulpar.
Iatrogenias durante el tratamiento endodóntico
- Eliminación incompleta de los restos pulpares, o de la sangre retenida en la cámara pulpar, o de la dentina manchada en los dientes con necrosis. (En la necrosis el color es más intenso al añadirse a la hemoglobina liberada los productos de putrefacción y la acción de las bacterias cromógenas).
- Eliminación incompleta de restos de cemento endodóntico de la cámara pulpar, después de la obturación del conducto.
- Elección incorrecta de los materiales de obturación de la corona (amalgama).
Recromia
La recromia es un procedimiento mediante el cual se puede devolver al diente el color perdido. En la actualidad podemos aplicarlo en dientes vitales y no vitales. El mismo es considerado un tratamiento estético y por lo cual recomendamos aplicarlo siempre a petición del paciente, explicarle al mismo las características de la técnica y el pronóstico que espera. Es importante valorar las condiciones del diente para determinar si con el tratamiento de blanqueamiento se puede solucionar el problema del paciente, o si es necesario realizar otro tratamiento de tipo protésico. Para lograr el efecto blanqueante en el diente por cualquier método debe utilizar una sustancia que sea capaz de alterar químicamente la sustancia colorante de manera que destruya el color y convertir químicamente en soluble la sustancia colorante insoluble de modo que pueda ser eliminada por medios líquidos
Principales agentes blanqueadores
- Peróxido de hidrógeno del 30 al 35 % más unidad de calor.
- Peróxido de hidrógeno al 35% en forma de polvo - líquido.
- Peróxido de hidrógeno al 35% en forma de polvo - líquido activado con luz.
- Peróxido de hidrógeno al 35% en gel más luz.
- Peróxido de carbamida al 35% .
- Peróxido de carbamida al 44% .
Procedimientos fundamentales para blanquear los dientes
Método de la oxidación directa
Se entiende por oxidación directa el uso de cualquier sustancia de la cual se pueda obtener oxígeno directamente; para este fin Alvarez Valls recomienda el dióxido de sodio, solución etérea de agua oxigenada al 25 % Alfazono y acetozono, peroxidal (agua oxígenada de l20 volúmenes)
Método de la Oxidación Indirecta
Se logra que el uso de medicamentos por los cuales el oxígeno se pueda obtener indirectamente. Se emplea para ello sustancias que liberan cloro, l gas muy activo en estado naciente, el cual en presencia de la humedad se apodera de una molécula de agua y sustrae los átomos de hidrógeno dejando en libertad el oxígeno naciente. Algunas de estas sustancias son el cloruro de aluminio, solución de cloruro de sodio descompuesta eléctricamente, la cloramina, la dicloramina, así como otros compuestos de cloro.
En la mayor parte de los casos de discromia el método de la oxidación directa es el más indicado y casi todas las sustancias que se usan para restituir el color del diente en este método dependen para ser eficaces de la generación de oxígeno, de esto se deduce que el método directo de oxidación es el preferido y en la actualidad es más usado, además, este método es más simple y los efectos son seguros.
Requisitos
- Realizar y conocer exhaustivamente la anamnesis del paciente.
- Realizar una inspección y examen bucal.
- Indicar vista radiográfica periapical del o los dientes a tratar.
- Tomar fotografía preoperatoria de los dientes afectados.
- Seleccionar el color de los dientes que desea obtener utilizando siempre la misma guía de colores, también puede tomarse como testigo el diente homólogo o si no los dientes vecinos, esto nos servirá para comprobar cuando se ha logrado la recromia.
- Preparación de diente, que incluye una tartrectomía previa.
- Si se trata de dientes no vitales se procede a preparar el diente retirando todo lo que está contenido en la cámara pulpar, eliminando ángulos, escalones y defectos de apertura, esta reapertura debe hacerse de manera cuidadosa, pues una remoción exagerada de la dentina puede dejar el esmalte frágil creando así una posibilidad de fractura, en la preparación es necesario profundizar en el conducto hasta 2 mm del borde cervical del diente.
- Después se limpia bien la cavidad, se seca y se coloca una delgada capa de cemento que no contenga eugenol (preferentemente ionómero vítreo) para evitar que los conos de gutapercha no estén en contacto con la sustancia blanqueadora y que la misma no penetre hasta la zona periapical. Así ya el diente está en condiciones para recibir el tratamiento de recromia.
Técnicas Clásicas
- Técnica del Peróxido de hidrógeno de 100 volúmenes (30%) activada con calor.
- Técnica del Peróxido de hidrógeno con Perborato de Sodio.
- Técnica de Perborato de Sodio y Acetona Eterificada.
- Técnica de Blanqueamiento Ambulatorio en dientes vitales (en casa, y bajo supervisión del
profesional)
Técnica de Agua Oxigenada activada por calor
Aislamiento absoluto para proteger cuidadosamente los dientes adyacentes y todos los tejidos blandos con vaselina. Colocar sobre el piso dentro de la cavidad cameral una pequeña bolilla de algodón impregnada en agua oxigenada a una concentración de 30 o 35 % (más o menos 100 volúmenes), se aplica calor al algodón húmedo con un instrumento metálico, el cual se calienta previamente. Puede observarse como el agua oxigenada al descomponerse por la acción del calor produce una ligera explosión. Esta aplicación de calor debe efectuarse tres o cuatro veces sobre la bolilla de algodón humedecida con agua oxigenada. Una vez terminada la operación anterior se coloca otra bolilla de algodón humedecida en agua oxigenada, se sella la cavidad con cemento. Este tratamiento debe repetirse 3 o 4 citas con un intervalo de 4 o 5 días entre citas.
Técnica del Agua Oxigenada con Perborato de Sodio
Previo aislamiento absoluto. Se procede a realizar esta técnica que consiste en colocar sobre una tableta de vidrio perborato de sodio Ej.: agua oxigenada al 30 o 35 % las cuales se mezclan hasta conseguir una pasta. La adición del Perborato de sodio aumenta en gran porcentaje la liberación del oxígeno. Esta pasta debe colocarse en la cámara pulpar, teniendo cuidado de cubrir todas las paredes de dentina que correspondan a áreaspigmentadas, se sella la cavidad con cemento, este tratamiento debe repetirse un máximo de 3 citas con intervalo de 4 ó 5 días entre una y otra.
Técnica con Perborato de Sodio y Acetona Eterificada
Se realiza utilizando:
- Alcohol absoluto al l0%
- Acetona eterificada (90 partes de acetona, 10 partes de éter)
- Perborato de sodio desecado (en su mayor estado de pureza)
Este método está indicado solo cuando el diente ha perdido su color por la descomposición pulpar Se prepara el diente y se realiza aislamiento que puede ser absoluto o relativo. Se coloca una bolilla de algodón con alcohol absoluto de 3 a 5 minutos (sustancia capaz de deshidratar los tubulillos dentinales y así facilitar la penetración del oxígeno) después se seca preferiblemente con aire tibio, se coloca una bolilla con acetona eterificada (con el uso de la acetona eterificada se procura disolver las grasas y permitir la mejor acción del perborato de sodio). Se realiza esta maniobra 3 veces alternando el alcohol y la acetona eterificada, en la última se retira el algodón con acetona pero no se seca y se procede a colocar el perborato de sodio con porta amalgama (dedicado solamente a ese uso) se comprime con algodón y se sella la cavidad con cemento, se deja de 5 a 7 días, generalmente se requieren 3 ó 4 sesiones para lograr la recromia. Una vez obtenido el blanqueamiento deseado, se procede a hacer una limpieza completa de la cavidad y antes de obturarse debe pincelarse con una sustancia que sella los canalículos dentinales para que sea más estable la reacción producida entre el oxígeno y el material que se encuentra allí alojado evitando la recidiva del cambio de color entre estas sustancias está el hidrato de cloral y monómero de acrílico.
Se toman Impresiones de la boca del paciente, se aplica sobre los modelos de yeso (en el laboratorio) una capa de cera para crear un espacio al material (gel blanqueador) entre la futura férula y el diente, luego se confeccionan unas férulas (estructura plástica flexible) de silicona o acetato reforzado que se ajustan a la forma de los dientes. Una para la arcada superior y otra para la inferior. Son transparentes, no molestan en absoluto y se puede hablar con ellas puestas. Se entregan al paciente las dos férulas y un Kit de blanqueamiento que contiene jeringas con el producto blanqueador al 10 o al 15 %. Es conveniente conservarlo en nevera. La cantidad de sesiones depende del caso clínico. Una vez obtenido el blanqueamiento deseado, se procede a hacer una limpieza completa de la cavidad y antes de restaurarse debe pincelarse con una sustancia que sella los canalículos dentinales para que sea más estable la reacción producida entre el oxígeno y el material que se encuentra allí alojado evitando la recidiva del cambio de color, antiguamente se usaban el hidrato de cloral o el monómero de acrílico, actualmente se emplean sistemas adhesivos (bonding) de los composites actuales. Luego se restaura con composite la apertura cameral y se cambian las restauraciones antiguas de ese diente y dientes contiguos de ser necesario.
Láser terapia
La radiación láser es un producto del siglo XX, y sus antecedentes se hallan en el desarrollo de la mecánica cuántica. La luz que emite esta radiación procede de la excitación energética de un emisor mediante calor, energía eléctrica etc. Y tiene las características de emitir en diversas longitudes de onda, no son coherentes porque emite en diversos instantes de tiempo en diferentes direcciones del espacio. Esta luz tiene 4 características que le son muy particulares y que no posee ningún otro tipo de luz:
- Monocromaticidad: emite en una sola longitud de onda, específicamente, en fase y por lo tanto siempre es de un solo color.
- Direccionalidad : se trasmite en una sola dirección con una dispersión muy pequeña, lo que permite dirigir un haz estrecho de luz hacia una zona específica, depositando la cantidad de energía necesaria.
- Coherencia: emite en un mismo momento, lo que hace que sus ondas van en fase, son armónicas y proporcionales.
- Brillantez: posee luz altamente brillante y de gran densidad de energía, por ser una luz amplificada. La gran cantidad de energía producida y focalizada en una superficie reducida permite obtener de una emisión del LASER, una elevada intensidad o densidad de energía.
Todas estas características las hace apropiadas para ser utilizadas para acelerar la liberación de oxígeno del peróxido de hidrógeno y por tanto lograr el blanqueamiento del diente.
Para la realización del tratamiento se retira el material de la cámara pulpar, se coloca policarboxilato a la entra del conducto para evitar que los gases puedan pasar al ápice y provocar alguna sintomatología dolorosa, se limpia la cámara con alcohol puro y se coloca una mota embebida en peróxido de hidrógeno al 30% posteriormente se aplica radiación láser a través del equipo lasermed 101 MD, una potencia de 2mw, un tiempo de 3 min. , con una frecuencia semanal.
Se tienen en cuenta como criterios de exclusión:
- Pacientes donde existiera mucha pérdida de sustancia dentaria.
- Pacientes con algún tipo de rarefacción periapical o reabsorción radicular.
- Pacientes con deficiente obturación del conducto.
- Todos aquellos pacientes no comprendidos en el criterio de exclusión.