Morfea
| ||||||
Morfea. Enfermedad que se caracteriza por la aparición de zonas de engrosamiento e induración de la piel y de la grasa. Su evolución es crónica. Esta patología puede afectar tanto a adultos como a niños y afecta preferentemente al sexo femenino. No se sabe con exactitud la causa de la morfea aunque parece que tanto el componente autoinmune, como genético y ambiental juegan un papel importante en el desarrollo de la enfermedad.
Sumario
Síntomas
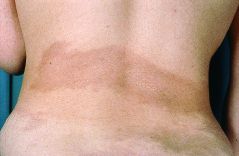
Inicialmente se presentan como decoloraciones de la piel de color rojo o violáceo. A medida que la enfermedad evoluciona se forma una mancha amarillenta (color marfil) rodeada de un anillo violáceo. La presentación más típica y más frecuente es cuando aparecen una o más placas de morfea que pueden medir de 1 a 10 centímetros. Los pacientes suelen presenta una única o escasas placas escleróticas. La actividad de la enfermedad suele persistir entre 3 y 6 años.
Diagnóstico
Los análisis de sangre tienen un papel muy pequeño en la evaluación de la morfea, aunque las pruebas confirmatorias se realizan a veces para ayudar en el diagnóstico. Pueden producirse incrementos policlonales en la inmunoglobulina , especialmente en pacientes con morfea lineal y profunda.
Hasta la fecha, no existen marcadores serológicos específicos disponibles para la morfea. Los autoanticuerpos como el factor reumatoide y los anticuerpos antinucleares son frecuentemente positivos. Aunque habitualmente se puede hacer un diagnóstico presuntivo en los hallazgos clínicos, se puede utilizar una biopsia para confirmar el diagnóstico y delimitar la profundidad de la afectación:
- En el caso del tipo de placa y morfea generalizada, una biopsia por punción profunda (incluida la grasa subcutánea) suele ser suficiente.
- En el caso de la morfea lineal y la morfea profunda, se requiere una biopsia por incisión que se extiende hasta el músculo.
- La radiografía puede ser útil en casos de morfea lineal o profunda, donde se sospecha la implicación del hueso subyacente. También se puede utilizar para controlar los defectos de crecimiento potencial en los pacientes pediátricos.
- El ultrasonido es cada vez más útil para monitorizar la actividad de la enfermedad subyacente.
Tratamiento
No hay un tratamiento efectivo para la mayoría de los casos de morfea. Aunque varios de ellos han mostrado un posible beneficio en la investigación, se han realizado pocos estudios controlados. La terapia dirigida a la reducción de la actividad inflamatoria en la enfermedad temprana tiene más éxito que los intentos de disminuir la esclerosis en las lesiones bien establecidas.
Hay evidencia de la eficacia de las siguientes opciones de tratamiento:
- Fototerapia con rayos ultravioletas para la afectación de la piel superficial.
- Fototerapia con rayos ultravioletas para la afectación de la piel más profunda. La eficacia se ha demostrado, aunque no hay certeza aún sobre la seguridad a largo plazo y el riesgo de cáncer de piel.
- Metotrexato + / - corticosteroides sistémicos para la afectación de los tejidos subyacentes, y para la enfermedad grave o que progresa rápidamente.
- Tacrolimus tópico.
- La fisioterapia puede ser útil para prevenir contracturas articulares en la enfermedad severa.
- El uso de cremas hidratantes en la piel afectada también es de ayuda.
- Las cremas de protección solar deben usarse para evitar la hiperpigmentación (color oscuro de la piel) de las zonas afectadas.
Pronóstico
- La morfea casi siempre evoluciona hacia la inactividad de forma natural. Por lo general, las lesiones mejoran gradualmente durante un período de años e incluso pueden desaparecer espontáneamente.
- La morfea en placas suele estar activa durante varios años y luego se ablanda lentamente, dejando manchas marrones y, en ocasiones, zonas deprimidas en la piel.
- La morfea lineal tiende a ser más progresiva y dura más tiempo, pero también eventualmente mejora con el tiempo, aunque a veces surgen depósitos de calcio dentro de las lesiones. Se requiere un seguimiento, ya que puede haber períodos de reactivación después de una larga latencia. Existe una alta probabilidad de secuelas estéticas.
- Las extremidades afectadas por morfea grave pueden estar rígidas y débiles si hay pérdida de masa muscular. El crecimiento puede verse afectado.
- Un estudio encontró que la morfea que se desarrolla en la infancia tiene un curso de recaídas y remisiones, y produce lesiones más graves que la que se presenta por primera vez en la edad adulta.
- La morfea raramente es mortal, pero puede afectar negativamente a la calidad de vida, ya que puede causar desfiguración e incapacidad.
Opciones terapéuticas
Al tratarse de una enfermedad de etiología desconocida, no existe un tratamiento causal y, por lo tanto, curativo de la misma. Pero en los últimos años numerosas terapias han demostrado su eficacia en algunas de las manifestaciones de la enfermedad. El actual tratamiento de la enfermedad es sintomático.
Cada manifestación requerirá por tanto, un seguimiento y tratamiento específicos. En este sentido son de suma importancia las medidas de carácter general. El objetivo del tratamiento ha de ser conseguir mantener al paciente en una remisión clínica que le permita desarrollar las actividades cotidianas. Debe tenerse siempre en cuenta que se trata en algunas formas de una patología usualmente benigna y autoinvolutiva, que tiende a desaparecer en forma espontánea en 3 a 5 años con persistencia de pigmentación residual. La terapéutica, en esos casos, debe ser poco agresiva.
Consejos
- La aplicación frecuente de cremas hidratantes ayudan a reblandecer la piel.
- Cuando se exponga al sol utilice en las zonas afectadas protectores solares para prevenir el oscurecimiento de las lesiones.
- Debido a su curso autolimitado, muchos pacientes con enfermedad localizada limitada a algunas placas puede optar por no llevar a cabo ningún tratamiento.
- Aquellos pacientes con lesiones superficiales, sólo con afectación dérmica, y que desean llevar a cabo un tratamiento pueden optarse por fototerapia o la aplicación tópica de corticoides potentes, corticoides intralesionales, inhibidores de la calcineurina o análogos tópicos de la vitamina D.
- Casos de enfermedad rápidamente progresiva, severa, incapacitante, pueden precisar tratamientos sistémicos como metotexato y corticoides orales.
Fuentes
- Crilly A et al. Analysis of transforming growth factor beta1 gene polymorphisms in patients with systemic sclerosis. Ann Rheum Dis 2002; 61: 678-681.
- Sugiura Y et al. Transforming growth factor beta 1 gene polymorphism in patients with systemic sclerosis. J Rheumatol 2003; 30: 1520-1523.
- Chen W, Yang J, Chen J, Bruch J. Exposures to silica mixed dust and cohort mortality study in tin mines: exposure-response analysis and. risk assessment of lung cancer. Am J Ind Med 2006; 49(2): 67-76.
- Derk CT, Rasheed M, Spiegel JR, Jimenez SA. Increased incidence of carcinoma of tongue in patients with systemic sclerosis. J Rheumatol 2005; 32(4): 637-641.