Pielonefritis aguda
| ||||
Pielonefritis Aguda (PA). Es una afección urinaria que compromete el parenquima y el sistema colector renales, caracterizada clínicamente por signos generales de infección aguda. La etiología corresponde a una flora muy diversa, aunque generalmente predomina la familia de las Enterobacteriaceae.
Sumario
Etiología
Hay que considerar dos factores: el huésped y los gérmenes infectantes.
Huésped
Los lactantes y en especial los del sexo femenino, desarrollan con alguna frecuencia brotes de pielonefritis; parece que la contaminación de los genitales con las heces fecales favorece el desarrollo de las infecciones urinarias en estos casos.
Entre los 20 y 40 años de edad la frecuencia de la enfermedad en el hombre y la mujer es de 1:10, lo cual se explica por la cortedad de la uretra femenina, los traumatismos que esta sufre durante el coito y el parto, la estasis urinaria que se produce durante el embarazo y la fácil contaminación por las heces y las secreciones vulvovaginales.
Las obstrucciones de las vías urinarias a cualquier nivel que ocurran, sean mecánicas o funcionales, constituyen un factor importantísimo de desarrollo y paso a la recurrencia y cronicidad de una pielonefritis. La estrechez uretral, la fibrosis periuretral, la próstata adenomatosa y el reflujo vesicoureteral son procesos que provocan estasis urinaria y favorecen la colonización de los gérmenes en las vías urinarias.
Existen otros factores del huésped que normalmente son mecanismos de defensa contra la colonización bacteriana del tractus urinario, que de estar alterados incrementan la susceptibilidad de éste a las infecciones, como son: flora normal periuretral (inhibe el crecimiento y adherencia de los gérmenes); el mecanismo de vaciamiento vesical frecuente que impide la multiplicación bacteriana; la presencia de la proteína Tamm-Horsfall, que previene contra la adherencia de las bacterias; el pH ácido en la orina y la vagina, y la integridad de la mucosa vesical.
Gérmenes
La mayoría de las infecciones del tractus urinario son causadas por bacilos aerobios gramnegativos, que constituyen parte de la flora microbiana normal del intestino. El microorganismo más frecuente es Escherichia coli, que representa alrededor del 80 % o más de las infecciones urinarias; Klebsiella pneumoniae, diferentes especies de proteus y los entero- cocos siguen en orden de frecuencia. Los organismos grampositivos, estreptococos y estafilococos piógenos son menos usuales. En pacientes hospitalizados la proporción de E. coli desciende a un 40 o 50 % y aumenta la de enterobacter, serratia, Morganella morgani, pseudomonas, acinetobacter y levaduras (la más frecuente es la Candida albicans).
Si el enfermo está inmunosuprimido, gérmenes como las aeromonas, corynebacterium, mycobacterium y hongos pueden ser responsables de la infección.
Patogenia
En la patogénesis de la PA se han propuesto dos vías fundamentales, la hematógena, con afectación del riñón durante el curso de una bacteriemia hematógena; es responsable de menos del 3 % de las pielonefritis y los organismos que reconocen esta vía son:
Staphylococcus aureus, diversas especies de salmonellas, Pseudomona aeruginosa y las especies de cándidas.
Más del 95 % de las infecciones urinarias ocurren siguiendo la vía ascendente, sin duda alguna la más aceptada por los investigadores. Los gérmenes llegan al riñón provenientes de la vejiga infectada, la que a su vez recibió las bacterias desde la uretra y vías genitourinarias en la mujer, y desde la próstata y uretra en el hombre.
El hecho de que los gérmenes encontrados en esta afección residan habitualmente en el intestino, la mayor incidencia en la mujer, cuya uretra es más corta que la del hombre, así como una serie de trabajos en que se pone de manifiesto la importancia de la higiene meticulosa genital femenina en el control de las infecciones urinarias, son elementos que apuntan a favor de la vía ascendente como responsable de la mayoría de los casos de pielonefritis.
Escherichia coli. Principalmente los serotipos O4 y O6 son el patógeno más común del tractus urinario; esta bacteria posee factores de virulencia que incluyen los antígenos H, O y K, y fimbrias mediadoras de la adherencia a las células uroteliales. Las fimbrias o pilis son filamentos proteicos que reconocen receptores específicos en las células uroteliales y están presentes en más del 90 % de los colibacilos que causan pielonefritis; luego, las endotoxinas por ella producidas disminuyen la motilidad uretral y contribuyen con el proceso morboso. Una vez el germen en el riñón, encuentra otros factores propicios para su desarrollo; el tejido renal, particularmente la médula, presenta mayor susceptibilidad a las infecciones por su pobreza en riego sanguíneo y tejido reticuloendotelial; la movilización de los granulositos en la médula no es muy rápida y hay una actividad anticomplemento debido a factores físico-químicos locales, como la hiperosmolaridad medular, que inhibe el poder bactericida del suero y crea condiciones favorables para el crecimiento bacteriano.
Anatomía patológica
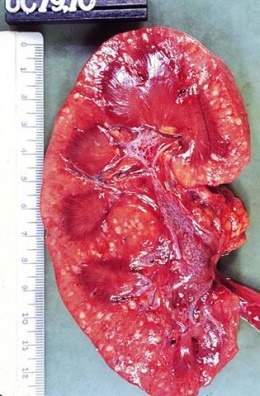
Aspecto macroscópico
La PA no complicada no causa la muerte. En casos examinados y experimentos en animales se ha encontrado congestión venosa e inflamación de los cálices y pelvis, la cual contenía orina purulenta y a veces teñida de sangre; en las zonas de inflamación aguda se pueden hallar pequeños abscesos que rara vez se rompen hacia el área perinefrítica, diseminados por la zona cortical, y otros de forma lineal situados en la médula; se encuentran, además, abscesos en cuña con la base dirigida hacia la corteza y el vértice hacia la médula.
Aspectos microscópico
Se observan microabscesos en el parénquima renal, con acumulación de polimorfonucleares que pueden estar dentro y fuera de la luz tubular en toda su longitud y alrededor del glomérulo. Este último muestra los cambios de una glomerulitis; el proceso tiende a permanecer limitado dentro del segmento de tejido renal afectado originalmente.
Cuadro clínico
Los síntomas en general se presentan con suma rapidez en unas cuantas horas o en un día y son bastante característicos: escalofríos con temblores, fiebre elevada de 39 a 4 1ºC, seguida de sudoración profusa unas horas después de instalada o mantenida con escasa remitencia. La cefalea con fotofobia muy molesta está presente en la mayoría de los casos. El dolor dorsal o en ambas fosas lumbares es de intensidad variable, sordo, mantenido (con sensibilidad exquisita a la percusión del ángulo costo vertebral), debido ala distensión de la cápsula renal causada por el edema intersticial producido por la infección; se alivia poco con el reposo. Algunos pacientes aquejan también dolor en la región suprapúbica.
Los síntomas urinarios generalmente presentes consisten en orinas turbias, disuria, polaquiuria y tenesmo de grado variable según el componente bajo de la infección, y en ocasiones hematuria. A menudo se acompaña también de taquicardia, malestar, náuseas, vómitos, diarreas y cólicos abdominales. En los niños menores de 5 años suelen haber síntomas que no guarden relación directa con las vías urinarias, como convulsiones tonicoclónicas generalizadas que se deben al ascenso de la temperatura, dolor abdominal y llanto con la micción.
En los ancianos postrados, crónicamente enfermos, hiponutridos, la pielonefritis se acompaña por lo común de un estado de shock. En el examen físico sólo aporta interés el dolor en las fosas lumbares y puntos pielorrenoureterales.
Exámenes complementarios
Hemograma completo. Generalmente se encuentra leucocitosis y desviación hacia la izquierda.
Eritrosedimentación. Hay aumento de la entro- sedimentación globular.
Orina. Hay leucocituria (más de 10 leucocitos por campo) y piuria; son frecuentes la albuminuria y la cilindruria (cilindros leucocitarios, epiteliales y granulosos). Se puede encontrar hematuria microscópica o macroscópica.
Urea y creatinina. Son por lo general normales, excepto cuando hay una afección renal previa o factores prerrenales.
Conteo de Addis. Tiene valor en el seguimiento de la convalecencia; la albuminuria es inferior a 3 gIL, las cifras de leucocitos habitualmente superiores a 100 000/mm y hay más de 3 cilindros/mm.
Urocultivo. Permite identificar el germen causal y su sensibilidad a los antibióticos. Siempre debe tomarse una muestra de orina antes de iniciar el tratamiento y se evitará el cateterismo vesical; la muestra adquirida de la porción media de la micción, directamente en un frasco estéril de boca ancha, previa limpieza y desinfección del meato y los genitales externos en caso de tratarse de una mujer, tiene el mismo valor que la obtenida por sonda.
El conteo de gérmenes adquiere valor diagnóstico de infección urinaria cuando es superior a 100 000 colonias/ml de orina, y cuando es inferior a 10 000, se considera que la orina se ha contaminado. Entre 10 000 y 100 000 colonias todavía puede deber- se a contaminación, pero el cuadro clínico en este caso debe presidir el criterio diagnóstico.
La muestra para el urocultivo se tomará preferiblemente de la primera micción de la mañana, porque al permanecer en la vejiga durante la noche, la orina alcanza condiciones favorecedoras de la multiplicación bacteriana, lo cual facilita el crecimiento de los gérmenes en los caldos de cultivo. Otra precaución que debe tenerse es la de sembrar la muestra lo más rápido posible, pues el conteo es capaz de falsearse por proliferación bacteriana en la orina recogida y dejada en la temperatura ambiente; de no sembrarse en el transcurso de 1 h, se guardará a 4’C no más de 24 horas.
Tinción de Gram en la orina. Puede ayudar en la selección del antibiótico que se va a usar.
Ecocardiografía renal. Es recomendable hacer ultrasonido diagnóstico a todos los pacientes de ambos sexos y de cualquier edad desde el primer episodio; permite conocer el tamaño renal y si existen dilataciones de sus cavidades por un factor obstructivo.
Urograma descendente/ cistografía miccional. Sólo tiene indicaciones en los casos agudos que no responden a las medidas terapéuticas correctamente indicadas y en los niños menores de 5 años para la detección temprana de anomalías del tractus urinario, sobre todo el reflujo vesicoureteral.
Diagnóstico
El diagnóstico resulta por lo general fácil cuando el cuadro clínico es típico; los exámenes complementarios mencionados, y sobre todo el urocultivo, son concluyentes. A veces los síntomas y signos son poco aparentes y el estado del enfermo no le permite expresar las molestias que aqueja. En estos casos, un urocultivo positivo con orina patológica o sin ella debe tomarse en consideración, sobre todo si no se demuestra otra localización del proceso infeccioso; si hay antecedentes de cateterismo vesical, o encamamiento prolongado, el diagnóstico de pielonefritis cobra fuerzas.
Son tres los criterios sobre los que se basa fuertemente el diagnóstico de PA. El clínico, dado por las manifestaciones clínicas, el microbiológico (urocultivo positivo) y el que tiene en cuenta el sedimento urinario con presencia de leucocituria, piuria, o bacteriuria; dos de ellos confirman el diagnóstico.
En ocasiones los procesos abdominales agudos, sobre todo la apendicitis retrocecal o pelviana, se acompañan de síntomas que hacen pensar en una infección de las vías urinarias; esta situación, que pone a prueba la pericia del médico, necesita de una historia cuidadosa del comienzo de los síntomas, búsqueda meticulosa de signos peritoneales y disociación de la temperatura axilar y rectal, si no quiere cometerse un grave error. Por lo general, con una buena historia clínica se encuentra la orientación necesaria para resolver las dudas diagnósticas mediante los exámenes complementarios adecuados.
Complicaciones, evolución y pronóstico
La PA por lo regular evoluciona hacia la desaparición de los síntomas. Con el tratamiento adecuado y sin enfermedad renal o afección urológica complicante (estasis, obstrucción urinaria), suele curar sin producir daño renal permanente; las complicaciones son raras cuando no hay obstrucción, y las más importantes son: shock séptico, que es la más grave, pionefrosis, abscesos renales perinefríticos y la necrosis papilar, frecuente en diabéticos.
La persistencia de fiebre y leucocitosis sugiere la presencia de obstrucción del flujo de la orina por cálculos u otros medios mecánicos que deben ser detectados por un examen urológico completo para su corrección, si fuera posible.
En mujeres sin obstrucción, la recurrencia se debe a reinfección con una nueva cepa bacteriana; el examen de vigilancia frecuente de la orina del paciente es esencial para el tratamiento.
El pronóstico de una PA depende de las condiciones generales del paciente (enfermedades previas y locales de sus vías urinarias). La dolencia puede curar sin secuelas, conducir a la muerte o pasar a la cronicidad.
La mayor parte de las infecciones urinarias presentan una morbilidad limitada y una buena respuesta a la terapéutica; sin embargo, infecciones inocuas en pacientes de alto riesgo, como niños, mujeres embarazadas o portadores de catéteres, pueden tener una alta morbilidad. Del mismo modo, las infecciones causadas por bacterias virulentas o en enfermos inmunocomprometidos o en un aparato urinario patológico, con frecuencia son difíciles de tratar y están asociadas a graves complicaciones.
Tratamiento
Los objetivos del tratamiento son es la remisión de la infección y la reducción de los síntomas agudos, que, generalmente, persisten incluso más de 48 horas después del inicio del tratamiento. Para ello se debe utilizar:
- Antibióticos selectivos para controlar la infección bacteriana. Si la infección es grave y el riesgo de complicaciones es alto, los antibióticos se suministrarán vía intravenosa. Puede que se necesite estar con antibiótico durante un largo período de tiempo. Es necesario realizar un antibiograma del uricultivo para administrar los antibióticos más efectivos contra las bacterias sin llegar a concentraciones nefrotóxicas.
- Analgésicos y antitérmicos, para controlar el dolor, la fiebre y el malestar.
- Líquidos intravenosos (sueros) en los primeros días de tratamiento, para hidratar lo mejor posible y acelerar la llegada de los antibióticos al riñón.
Por otra parte, el tratamiento de cualquier complicación debe ser rápido y completo. Puede incluir hospitalización con cuidados intensivos, medicación para mejorar el estado cardiovascular, u otros tratamientos. El tratamiento suele conllevar cultivos de orina para asegurar que la bacteria ha sido eliminada por completo.
Pronóstico
La mayoría de los casos de pielonefritis se resuelven sin complicaciones después del tratamiento. A veces el tratamiento puede resultar largo y agresivo. En cualquier caso, el objetivo es evitar complicaciones como:
- recurrencia de la pielonefritis aguda, provocando una pielonefritis crónica;
- sepsis o infección diseminada por todo el cuerpo;
- insuficiencia renal o incapacidad del riñón para fabricar orina por el daño severo al parénquima renal.
Fuentes
- http://es.wikipedia.org/wiki/Pielonefritis
- http://www.aibarra.org/Guias/7-10.htm
- Temas de Medicina Interna. Tomo 2. 4ta. Edición. La Habana, 2002