Viruela
| ||||||||
Viruela. Enfermedad infecciosa grave, contagiosa, causada por el Variola virus, que en algunos casos podía causar la muerte. No hubo nunca tratamiento especial para la viruela y la única forma de prevención era la vacunación.
Sumario
Historia
La viruela era causada por el virus variola que surgió en las poblaciones humanas en torno al año 10.000 a.C. Durante varios siglos, sucesivas epidemias devastaron a la población. Era una enfermedad tan letal que en algunas culturas antiguas estaba prohibido dar nombre a los niños hasta que contraían la enfermedad y sobrevivían a ella. Su tasa de mortalidad llegó a ser hasta de un 30% de los pacientes infectados.
Los hindúes creían que la viruela se debía a la bendición de la diosa de la viruela Shitalá (la Fría), y cuando alguna persona se enfermaba acudían a adorarla (con lo que la epidemia se expandía con más velocidad). Aún hoy, a los bebés en la India se les llama genéricamente kumará (‘fácilmuere’, siendo ku: ‘fácil’ y mará: ‘muere’).
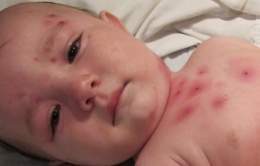
Niña infectada de viruela, cubierta de las características erupciones en la piel. Bangladesh, 1973.
Durante miles de años han ocurrido ocasionalmente epidemias de viruela, sin embargo, después de un exitoso programa de vacunación mundial se logró erradicar la enfermedad.
En los Estados Unidos, el último caso de viruela se registró en 1949, mientras que el último caso ocurrido en forma natural en el mundo fue en Somalia en 1977. Una vez que la enfermedad se erradicó en todo el mundo, se suspendió la vacunación habitual de toda la población porque ya no había necesidad de prevenirla. Excepto por las reservas en dos laboratorios, el virus variola está eliminado. Dichas muestras se mantienen en estado criogénico en el Instituto VECTOR de Novosibirsk (Rusia) y en el Centro de Control de Enfermedades de Atlanta (Estados Unidos).
Grupos de biólogos han insistido en eliminar ese par de muestras para prevenir que, por un accidente no deseado, alguna de ellas salga del estado de congelación en que se encuentran. Esto no se ha llevado a cabo debido a que el virus como tal nunca fue entendido por completo y se sabía muy poco sobre la forma en que mutaba; aunque se logró dar con la vacuna, su elaboración se hizo de manera empírica, sin conocer con detalle la estructura del virus o su forma de infección. Por esta razón se decidió conservar estas dos únicas muestras.
Historia del nombre
El nombre viruela proviene del latín variŭs (variado, variopinto), y se refiere a los abultamientos que aparecen en la cara y en el cuerpo de una persona infectada. Según la OMS, la viruela, junto con la peste bovina, es la única enfermedad que ha sido totalmente erradicada de la naturaleza por el ser humano.
Descubrimiento de la vacuna contra la viruela
Lady Montagu (1689-1762) jugó un papel notable en la historia de la ciencia. En un viaje a Turquía observó como las circasianas que se pinchaban con agujas impregnadas en pus de viruela de las vacas no contraían nunca la enfermedad. Entonces inoculó a sus hijos y a su regreso a Inglaterra, repitió y divulgó los procedimientos entre otras personas, siendo éste uno de los mayores aportes a la introducción de la inoculación en Occidente.
El éxito obtenido no fue suficiente para evitarle la oposición de la Iglesia y de la clase médica que siguió desconfiando del método, hasta que el científico Edward Jenner (1749-1823), casi noventa años más tarde, desarrollara finalmente la vacuna.
En 1796 Edward Jenner inició lo que posteriormente daría lugar a la vacuna: un ensayo con muestras de pústula de la mano de una granjera infectada por el virus de la viruela a través de una vaca, y lo inoculó a un niño de 8 años. Tras un período de 7 días el muchacho presentó malestar. Pocos días después, Jenner volvió a realizar varios pinchazos superficiales de la temida viruela, que el muchacho no llegó a desarrollar.
En 1798 Jenner publicó su trabajo ("An Inquiry into the Causes and Effects of the Variolae Vaccinae, a Disease Known by the Name of Cow Pox" ), donde acuñó el término latino variolae vaccine (viruela de la vaca), de esta manera Jenner abrió las puertas a la vacunación.
Francisco Javier Balmis (1753-1819), fue pionero en el estudio de las aplicaciones de la vacuna, en particular de la viruela, dirigiendo la Real Expedición Filantrópica de la Vacuna,[4] que es reconocida como un hito en la historia de la medicina, aplicando vacunas a lo largo del entonces Imperio Español.
Sintomatología
Las formas clínicas de la viruela eran dos: viruela mayor era la forma grave y más común de la viruela, que ocasionaba una erupción más extendida y fiebre más alta. Hubo cuatro tipos de viruela mayor: la común (era la más frecuente y se observaba en 90% o más de los casos); la modificada (leve, y se observaba en personas que se habían vacunado); la lisa; y, por último, la hemorrágica (éstos dos últimos tipos eran raros y muy graves).
Históricamente, la viruela mayor ha tenido una tasa general de mortalidad de aproximadamente 30%; sin embargo, la viruela lisa y la hemorrágica solían ser mortales. La viruela menor era un tipo menos común de la viruela y una enfermedad mucho menos grave, cuyas tasas de mortalidad fueron históricamente de 1% o menores.
Transmisión
Para que la viruela se contagiase de una persona a otra, hacía falta que estuvieran en contacto directo y prolongado, cara a cara. La viruela también podía transmitirse por medio del contacto directo con fluidos corporales infectados o con objetos contaminados, tales como sábanas, fundas o ropa. Rara vez el virus de la viruela se ha propagado transportado por el aire en sitios cerrados como edificios, autobuses y trenes. Los seres humanos eran los únicos portadores naturales del virus de la viruela. No se conocen casos de viruela transmitidos por insectos o animales.
Una persona con viruela podía ser contagiosa cuando empezaba la fiebre (fase pródromo), pero alcanzaba su máxima capacidad para contagiar cuando empezaba a salir la erupción. Por lo general, en esta etapa la persona infectada estaba muy enferma y no podía desplazarse en su comunidad. La persona infectada era contagiosa hasta que se le caía la última costra de viruela.
Concepto
Es una enfermedad producida por un virus muy resistente a los agentes desinfectantes y a condiciones físico-químicas del medio ambiente. Se caracteriza por el tipo de una erupción cutánea.
La viruela fue erradicada de México gracias a la aplicación de una vacuna desarrollada por Jenner desde 1951. Desde el año de 1977 no se ha reportado ningún nuevo caso de viruela natural. Por tal motivo la OMS concluyo el 9 de diciembre de 1979 que:
- La viruela se ha erradicado en todo el mundo.
- No existe evidencia de que la viruela vuelva a ser una enfermedad epidémica.
¿Qué la provoca y cómo se contrae?
El contagio es directo a través de la vía respiratoria de hombre a hombre, ya que no existen reservorios animales. Por tal motivo la epidemiología indica que para que se conserve la infección los enfermos deben de infectar a huéspedes sanos. Los contagios se llevan a cabo con mayor frecuencia en escuelas, hospitales y otros lugares públicos. Se calcula que una persona enferma puede contagiar a 2 ó 3 personas por lo que la diseminación es lenta y tiende a quedar delimitada.
Otros medios de transmisión son el trasplacentario, pero cuando se produce en el primer trimestre conduce al aborto y en la parte final infecta al feto en la mitad de los casos. La transmisión directa se da cuando el paciente es inseminado a través de agujas o lancetas contaminadas.
El virus de la viruela de los monos, está relacionado con el virus de la viruela humana; tiene la capacidad de infectar al hombre pero es muy poco transmisible al hombre. Esta fuente de contagio no se considera como reservorio ya que en lugares como Malasia, Filipinas y América Central la presencia de monos no impidió la erradicación de la viruela humana.
No existe inmunidad natural para la viruela en función de la edad, sexo, grupos sanguíneos, etc.
El virus de la viruela es un virus de 250x295nm con aspecto de ladrillo (es un virus de los más grandes). Esta formado por DNA y en su estructura se aprecian un nucleoide y dos cuerpos laterales característicos. El virus puede permanecer viable en las costras durante 18 meses, cuando se le leofiliza resiste 100 °C por varias horas. El calor húmedo a 60 °C lo destruye en 10 minutos. El calor seco no es muy efectivo ya que resiste los 100 °C durante 5-10 minutos.
Cabe mencionar que los pacientes infectados no son contagiosos durante el periodo de incubación que varía de 10 a 12 días e inicia el contagio en cuanto aparece la fiebre y los signos de infección de las vías aéreas, siendo la infectividad mayor entre el sexto y noveno día para ser muy difícil la contaminación al doceavo día.
La piel de los enfermos es infectante mientras existan lesiones frescas o secas, así como la ropa de cama y el suelo si no ha sido esterilizado convenientemente.
Es importante que el diagnóstico sea temprano, pero este solo se consigue si de entrada pensamos en ella, ya que el cuadro tipo solo se conoce por los libros y por los laboratorios de las grandes potencias que mantiene un interés especial en el virus.
Síntomas
El cuadro se caracteriza por fiebre, cefalea y dolor en la región lumbar, en niños pueden aparecer convulsiones. Esto se presenta después del período de incubación que es de 10 a 12 días y el período prodromico o preeruptivo es de dos días.
El período eruptivo se inicia con la aparición de máculas induradas muy pequeñas que en dos días pasan a convertirse en vesículas multilobuladas de 2-5mm de diámetro con un halo de eritematoso. A los 2 días posteriores la vesícula se umbilica y pasa a ser pústula y alcanza el tamaño máximo de 8 a 10 mm. El siguiente paso es que la pústula se convierte en costra la cual se desprende al termino de 14 días.
Las zonas mejor irrigadas y las que mantienen roce constante son las más afectadas por el exantema, de ahí que la cara, las manos, la espalda y la cara anterior del tórax sean las más afectadas. Los huecos y pliegues naturales no presentan lesiones; Así mismo las plantas de pies y las palmas de las manos casi siempre muestran lesiones a diferencia de la varicela. La erupción empieza en la cara y se extiende hacia abajo (cefalocaudal), la aparición de costras inicia en la cara cuando los elementos en los pies están en vías de formar pústulas.
La clasificación según DIXON agrega un elemento clínico de pronóstico, con lo que encontramos:
- Hemorragia o hipertóxica (precoz y tardía).
- Plana o maligna.
- Ordinaria o clásica.
En estas tres categorías cabe distinguir las formas confluentes semiconfluentes y aisladas, en orden descendente de gravedad clínica.
- Modificada.
En las formas más benignas suele faltar la erupción (viruela sin erupción).
Las formas hemorrágicas precoces se caracterizan por hemorragias generalizadas antes de que aparezca la erupción y es más frecuente en mujeres que en hombres, en adultos que en niños y en las dos terceras partes se trata de mujeres embarazadas. (El pronostico es fatal.)
Cuando las hemorragias aparecen tardíamente, las lesiones de la piel llegan al estado de vesículas; la mortalidad alcanza un 95%. Cuando aparece con las pústulas la hemorrágia se habla de viruela pustulosa hemorrágica.
Las variedades malignas desarrollan una erupción que no llega a vesícula, la fiebre no desciende al aparecer la erupción y la mortalidad en las formas confluentes llega al 95% en los no vacunados y 70% en los vacunados. Las variedades modificadas están siempre asociadas a cierto grado de inmunidad y no son mortales. Siempre afecta tres aspectos del cuadro clínico que son la toxemia, las características de la erupción y la profusión de los elementos cutáneos.
Las complicaciones de la viruela carecen de importancia y no son frecuentes
Tratamientos y recomendaciones
En la viruela clásica la erupción es inconfundible: generalizada, simétrica, más abundante en la cabeza y parte superior, todas las lesiones están en el mismo estadio de evolución y su tamaño nunca excede los 10 mm. El dolor lumbar, la toxemia profunda en la fase prodrómica no son comunes en otras enfermedades exantemáticas. El laboratorio es poco útil si no cuenta con anticuerpos específicos y un microscopio electrónico.
El tratamiento que se prescribía, era a base de N-metilisatina, beta-tiosemicarbazona (Metizona o Marborán) a dosis de 1g c/6 a 8 hrs en adultos y no demostró efecto sobre la enfermedad en la fase eruptiva. El citosin-arabinósido y el adenosín-arabinósido a la dosis de 100mg metro cuadrado o 2-3mg/kg de peso IV.
Todos los pacientes deben de recibir dieta blanda que aporte los requerimientos calóricos necesarios.
En la actualidad contamos con antivirales que pueden ser muy útiles en caso de necesidad, aunque no se conoce el efecto terapéutico de ellos, específicamente en el caso de la viruela.
Control epidemiológico
Se encamina principalmente a:
- Detección y aislamiento de pacientes infectados.
- Detección de contactos conocidos y probables.
- Detección de contactos indirectos o posibles.
- Desinfección.
Emergencia de salud pública de importancia internacional - Viruela del mono
El 14 de agosto de 2024, la Organización Mundial de la Salud (OMS) declaró el brote de mpox (viruela símica o del mono) que ya afectaba a varios países africanos, como una emergencia de salud pública de importancia internacional.[1]
Ver artículo Viruela del mono
Referencias
- ↑ La OMS declara emergencia sanitaria internacional por viruela del mono. Cubadebate, consultado el 14 de agosto de 2024.