Enfermedades hemorrágicas
| ||||
Las enfermedades hemorrágicas o Hemostasia . Es la capacidad que tiene un organismo de hacer que la sangre en estado líquido permanezca en los vasos sanguíneos. Son la consecuencia del funcionamiento defectuoso de los mecanismos que mantienen el flujo sanguíneo dentro del sistema vascular, por tanto se deben a un mal funcionamiento de la hemostasia cuyo origen puede ser muy variado.
Sumario
Causas que la producen
Las enfermedades hemorrágicas no tienen una causa común. Son muchos los factores causales que pueden intervenir en cada uno de los procesos involucrados en la hemostasia.
La debilidad o anomalía de la estructura vascular impide la respuesta normal del vaso y condiciona una púrpura vascular. La deficiencia de vitamina C, la inflamación, el daño inmunológico, ciertas toxinas, el envejecimiento y algunos defectos congénitos pueden afectar a la pared vascular. Ello origina fragilidad de la misma y salida de la sangre de los vasos, que a nivel de la piel origina la lesión llamada púrpura.
La disminución en el número de plaquetas puede llevar a hemorragia. Las plaquetas pueden disminuir por:
- Falta de producción de la medula ósea, sustitución de la medula por tumor o enfermedad maligna, daño por fármacos, infecciones o mecanismo inmunológico-,
- Anormal fabricación por la medula en mielodisplasias y anemias megaloblásticas,
- Aumento de la destrucción o utilización de las plaquetas,
- Almacenamiento de plaquetas en el bazo aumentado de tamaño.
- También un funcionamiento anormal de las plaquetas impide la formación del tapón plaquetario.
Las plaquetas pueden funcionar mal en un momento determinado por:
- Medicamentos: aspirina, antiinflamatorios no esteroideos, etc.
- Cifras muy elevadas de plaquetas anómalas en síndromes mieloproliferativos,
- Paraproteínas.
En otros casos, las alteraciones son congénitas secundarias a anomalías en estructuras necesarias para la función plaquetaria. La púrpura es una lesión típica del mal funcionamiento o escaso número de plaquetas. Las lesiones de tipo púrpura puntiforme se llaman petequias, y las más extensas como placas equimosis.
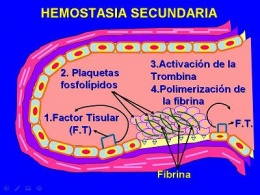
La ausencia de factores de la coagulación necesarios para que tenga lugar la coagulación de la sangre impide que se forme el coágulo de fibrina y conduce a hemorragia. La alteración en el funcionamiento de estos factores de origen congénito o adquirido provoca sangrado de forma similar. La deficiencia congénita de mayor importancia por su frecuencia es la hemofilia A por déficit de actividad del factor VIII. El déficit de factor IX se llama hemofilia B.
La deficiencia de vitamina K conduce a una síntesis anormal de varios factores que ocasiona tendencia al sangrado. El consumo de factores por la activación mantenida de la coagulación conduce a unos niveles disminuidos. Este proceso se asocia a infecciones, complicaciones del embarazo, carcinomas metastásicos, leucemia aguda sobretodo promielocítica, daño tisular severo, reacción transfusional por incompatibilidad ABO y mordeduras de serpientes.
Datos clínicos
- Los antecedentes previos de hemorragias y hematomas son sugestivos de un trastorno de la hemostasia.
- El tiempo durante el cual se llevan padeciendo orienta a un proceso congénito o adquirido. La frecuencia de los hematomas y el tamaño son importantes.
- El sangrado con pequeños cortes y con intervenciones quirúrgicas o extracciones dentales.
- En las mujeres se deben conocer las características del sangrado menstrual.
- La existencia de sangrados graves previa puede apoyar.
- La existencia de familiares con anomalías en la coagulación apoya un origen heredado. El sexo de las personas en la misma familia afectadas también es importante, por ejemplo, la hemofilia afecta casi exclusivamente a varones.
- Hay que descartar la existencia de enfermedades que producen una alteración del sistema hemostático: las enfermedades hepáticas al no fabricarse los factores de la coagulación de forma normal; en las enfermedades renales se producen interferencias con la función de las plaquetas y otros procesos de la coagulación que facilitan el sangrado.
- Algunos fármacos pueden inducir alteraciones de la hemostasia, bien de las plaquetas o de la coagulación como heparina y anticoagulantes orales.
Las alteraciones vasculares dan lugar a una hemorragia leve característica en piel palpable con una zona central indurada se conocen como púrpuras vasculares. Las alteraciones en las plaquetas producen sangrado en piel en forma de petequias y en mucosas (nariz, tracto digestivo y urinario). Las alteraciones de la coagulación provocan hematomas y hemorragias musculares y articulares, habitualmente tras un traumatismo.
Síntomas
El primer dato es la existencia de sangrado actual o previo no justificado por lesión local. En cualquier caso, con un sangrado sospechoso por su cantidad o no tener una justificación clara como un fuerte golpe se debe realizar un estudio específico. El estudio se basará en los datos clínicos.
- El despistaje de un trastorno de la coagulación implica unas pruebas mínimas habituales que son contaje de plaquetas, morfología de las plaquetas, estudio de protrombina y de cefalina que miden ambos la actividad de diferentes factores de la coagulación y son complementarios, asi como una determinación del fibrinógeno.
- Para descartar un problema en la hemostasia primaria de forma especifica se deben realizar un recuento de plaquetas, un examen de la morfología de las plaquetas, un tiempo de hemorragia, determinación del factor Von Willebrand, un estudio de agregación plaquetaria con diferentes agonistas y una aglutinación con ristocetina.
- Para descartar un problema en la hemostasia secundaria, se realizaran un tiempo de protrombina, un tiempo de cefalina, tiempo de trombina, tiempo de reptilase, determinación de fibrinógeno, estudio de la estabilidad del coagulo y dosificación de los factores de forma aislada.
Expresión clínica
- Mecanismo hemostático. Mantiene un flujo normal de sangre y la integridad del endotelio vascular. Después de la ruptura de la continuidad de la pared vascular , la formación del trombo hemostático detiene la extravasación de sangre y restaura el flujo sanguíneo normal mediante la recanalización vascular por trombolisis fisiológica. Cambios del equilibrio hemostático normal , puede originar variaciones de hipo o hipercoagulabilidad de la sangre y los síndromes clínico hemorrágicos o trombóticos.
Clasificación de las diátesis hemorrágicas
- Diatesis hemorrágicas plasmaticas
- Diatesis hemorrágicas plaquetarias
- Diatesis hemorrágicas vasculares
- Diatesis hemorrágicas de etiologia
Fuentes
- nlm.nih.gov
- noah-health.org
- Santiago Valdés Martín, Anabel Gómez Vasallo. Temas de Pediatria. Edt. Ciencias Médicas. La Habana, 2006 ;393(RR-11):329-331.