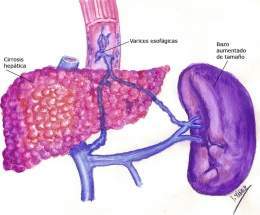
Síndrome de hipertensión portal
Síndrome de hipertensión portal. La Hipertensión Portal que puede provenir de causas diversas es un síndrome caracterizado por el incremento de la presión en la vena porta y sus afluentes, lo cual provoca el desarrollo de circulación venosa colateral desde el sistema porta hacia la circulación general.
Sumario
Concepto
La hipertensión portal es un síndrome de etiología variada, caracterizado por várices esofágicas, esplenomegalia (con o sin hiperesplenismo), circulación abdominal colateral, hemorroides, ascitis y encefalopatía hepatoamoniacal, todo ello debido a un incremento de la presión en el sistema venoso portal, la cual es normalmente de 7 a 8 mm Hg. Se considera que existe hipertensión de este sistema venoso cuando la presión excede los 10 mm Hg.
Importancia de su conocimiento
Para el médico general no radica en la frecuencia de su presentación, que no es muy elevada, sino en la complejidad de su tratamiento y en su gravedad, la cual condiciona una elevada mortalidad, que puede ser evitada si se realiza un diagnóstico precoz y un tratamiento eficaz que prevenga sus complicaciones y, más aún, si se realiza un tratamiento preventivo oportuno, pues algunas de las causas más frecuentes de este síndrome pueden ser evitadas.
Tal es el caso de la trombosis portal recanalizada (transformación cavernomatosa de la porta), que se debe a una infección umbilical del recién nacido, la consecutiva a la cirrosis poshepatítica, que puede ser prevenida mediante la vacunación y la que es debida a la cirrosis alcohólica.
Etiología y clasificación
Causas infrahepáticas o prehepáticas:
- Obstrucción de la vena porta:
- Atresia o estenosis congénita.
- Transformación cavernomatosa de la vena porta.
- Trombosis por infección o traumatismo.
- Compresión extrínseca de la vena porta, de la vena esplénica o de ambas.
- Trombosis de la vena esplénica (síndrome de Frugoni).
Causas hepáticas:
- Cirrosis hepática:
- Portal (alcohólica).
- Posnecrótica.
- Biliar.
- Enfermedad de Wilson.
- Hemocromatosis.
- Neoplasias.
- Granulomas.
- Degeneración poliquística del hígado.
- Atrofia hepática.
- Fibrosis hepática congénita.
- Enfermedad veno-oclusiva.
- Esquistosomiasis y bilharziosis.
- Sífilis hepática.
- Sarcoidosis.
- Toxicidad por arsénico.
Causas suprahepáticas:
- Síndrome de Budd-Chiari.
- Pericarditis constrictiva.
- Insuficiencia tricuspídea no compensada.
- Insuficiencia cardíaca congestiva.
- Membrana en vena cava inferior.
- Enfermedad veno-oclusiva.
Exceso de corriente sanguínea por la vena porta:
1. Permeabilidad de la vena umbilical (síndrome de Cruveilhier-Baumgarten).
2. Fístula arteriovenosa entre la arteria hepática y la vena porta.
3. Fístula arteriovenosa entre la arteria esplénica y el sistema portal.
Fisiopatología
Los mecanismos precisos de la hipertensión portal no han sido bien aclarados, pero los modelos experimentales han definido la secuencia de los cambios. La resistencia aumentada al flujo portal es el factor primario que eleva la presión. Luego se produce el desarrollo de colaterales portosistémicas, con expansión del volumen plasmático que precede al desarrollo de circulación sistémica hiperdinámica (aumento del volumen minuto cardíaco).
La vasodilatación esplácnica es debida a respuestas humorales vasodilatadoras en parte y, por otro lado, a la circulación sistémica hiperdinámica, todo lo cual contribuye al mantenimiento y exacerbación de la hipertensión portal. En estos pacientes también se desarrolla una disminución de la resistencia periférica total con relativa hipotensión arterial.
Diagnóstico
Se basa en los antecedentes, la sintomatología y los exámenes complementarios.
Antecedentes
Se pueden presentar, entre los antecedentes, el alcoholismo, hepatopatías, obstrucción de las vías biliares, tumores de vecindad, y otras de las múltiples causas, ya mencionadas, que dificultan o aumentan el flujo venoso portal.
Sintomatología
Los síntomas más destacados son las hemorragias por várices esofagogástricas y la esplenomegalia.
Las hemorragias se expresan, principalmente, como hematemesis copiosas y, menos a menudo, en forma de melena aislada. Es una hemorragia que se produce bruscamente, sin pródromos, a veces de tal magnitud que puede causar la muerte del enfermo en su primera aparición hasta 50 % de los pacientes.
La esplenomegalia es habitualmente acentuada, con aumento uniforme de la consistencia y del volumen del órgano. Se acompaña, a veces, de hiperesplenismo secundario (anemia, leucopenia y trombocitopenia). El aumento del tamaño del bazo está casi siempre presente en las etapas avanzadas de la enfermedad.
Asimismo, pueden observarse venas dilatadas que surcan las regiones epigástrica y periumbilical, que testimonian el esfuerzo que hace la circulación portal bloqueada para hallar una salida a su cauce y telangiectasias aracnoideas, sobre todo en la piel de la cara anterior del tórax.
Se presentan hemorroides hasta en 50 % de los sujetos con hipertensión portal consecutiva a cirrosis hepática, ya que este es también un sitio donde la circulación portal (vena porta, vena mesentérica inferior, venas hemorroidales) y sistémica (venas hemorroidales, venas hipogástricas y vena cava inferior) tienen comunicación.
La ascitis es manifestación frecuente en la hipertensión portal. Se trata de una acumulación intraperitoneal de fluido acuoso que contiene proteínas y otras sustancias, tales como glucosa, sodio y potasio. De este líquido se pueden coleccionar muchos litros, hasta llegar a causar grandes distensiones abdominales, que, al dar lugar a síntomas compresivos, obligan a la realización de paracentesis evacuadoras que ocasionan pérdida de proteínas y electrólitos, a veces grave por severa depleción de estos elementos.
Fuente
Dr. Jesús Casas García, Editorial Ciencias Medicas, 2007, Cirugía Tomo III.
- Hipertensión Portal. Disponible en: "www.medicosecuador.com". Consultado: 1 de junio de 2012