Trasplante de riñón
| ||||||
Trasplante de riñón. Es el trasplante de un riñón en un paciente con enfermedad renal avanzada. Dependiendo de la fuente del órgano receptor, el trasplante de riñón es típicamente clasificado como de donante fallecido o como trasplante de donante vivo.
Los primeros trasplantes de riñón exitosos fueron hechos en Boston y París en 1954. El trasplante fue hecho entre los gemelos idénticos, para eliminar cualquier problema de una reacción inmune. La popularización del trasplante renal fue lenta.
Sumario
Indicaciones
La indicación para el trasplante de riñón es la enfermedad renal crónica avanzada, sin importar la causa primaria. Las enfermedades comunes que conducen a la enfermedad renal crónica incluyen la hipertensión, infecciones, diabetes mellitus y glomerulonefritis; la causa genética más frecuente es la enfermedad poliquística renal.
Generalmente, suele ser condición que el paciente haya iniciado algún tipo de terapia renal sustitutiva, pero en algunos casos se indica el trasplante cuando el paciente aún conserva algo de función renal.
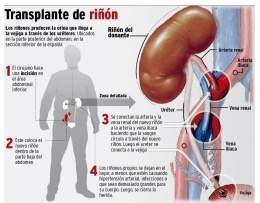
¿En que consiste el trasplante de riñón?
La cirugía del trasplante dura cerca de 3 horas. El riñón del donante será colocado en el bajo abdomen. Los vasos sanguíneos del riñón del donante serán conectados con las arterias y venas en el cuerpo receptor. Una vez hecho esto, la sangre vuelve a fluir a través del riñón, minimizándose el tiempo de isquemia.
En la mayoría de los casos, el riñón pronto comenzará a producir la orina. Puesto que la orina es estéril, ésta no tiene ningún efecto en la operación. El último paso es conectar el uréter del riñón del donante con la vejiga del receptor.
El riñón nuevo normalmente comienza a funcionar inmediatamente después de la cirugía, pero dependiendo de la calidad del órgano éste puede tardar algunos días. Si se presentan complicaciones, se pueden administrar medicinas adicionales para ayudar al riñón a producir orina.
Riesgos del transplante
Actualmente el trasplante renal es el tratamiento de elección de la enfermedad renal crónica avanzada.
Los beneficios superan ampliamente los riesgos potenciales. No obstante, como en todo procedimiento médico, pueden aparecer complicaciones, tanto por la técnica quirúrgica como del funcionamiento del propio injerto o de la medicación inmunosupresora.
- Rechazo del trasplante (hiperagudo, agudo, o crónico).
- Infecciones debidas a la disminución de las defensas del organismo que producen los fármacos inmunosupresores requeridos para disminuir el riesgo de rechazo:
- Infecciones bacterianas de cualquier localización.
- Infecciones virales.
- Infecciones por hongos.
- Una tendencia discretamente mayor a padecer algunos tipos de cáncer, también como resultado del tratamiento inmunosupresor.
Compatibilidad
Históricamente, el donante y el receptor tenían que ser del mismo grupo sanguíneo, y compartir tantos HLA y antígenos de menor importancia como sea posible. Esto disminuye el riesgo de rechazo, la necesidad de diálisis, y mejora el pronóstico del injerto a corto y largo plazo.
Hoy en día, la compatibilidad de grupo sanguíneo AB0 sigue siendo un requisito para evitar el rechazo hiperagudo, aunque en algunos centros se llevan a cabo los denominados trasplantes AB0 incompatibles. Para ello, es imprescindible realizar acciones que eviten este rechazo, como utilizar plasmaféresis, inmunoglobulina intravenosa o fármacos especiales como los anticuerpos antiCD20.
En cuanto a la histocompatibilidad, aunque se intenta elegir receptores que compartan el mayor número de HLAs, hoy en día no es un factor determinante, ya que la utlización de pautas adecuadas de fármacos inmunosupresores disminuye el riesgo de rechazo, al menos a corto y medio plazo.
Lo que sí es esencial es descartar que el receptor no tenga anticuerpos preformados contra alguna proteína del donante, lo que produciría una destrucción inmediata del riñón trasplantado. Para descartarlo, se realiza una prueba antes del trasplante denominada prueba cruzada, consistente en enfrentar células de donante y receptor y descartar reacciones.
Estas situaciones se suelen dar en pacientes que han recibido trasplantes previos, transfusiones de hemoderivados o en mujeres que han tenido varias gestaciones y se han sensibilizado a través del feto.
Uno de los más temidos (aunque muy infrecuente) es el desorden linfoproliferativo post-trasplante (o DLPT), una forma de linfoma de células B que se asemeja al linfoma de Burkitt. Desequilibrios en los electrolitos, incluyendo el calcio y el fosfato, que pueden conducir, entre otras cosas, a problemas en los huesos.
Otros efectos secundarios de los medicamentos, incluyendo la inflamación y la ulceración gastrointestinal del estómago y del esófago, hirsutismo (excesivo crecimiento del pelo en un patrón masculino), pérdida del pelo, obesidad, acné, diabetes mellitus (tipo 2), hipercolesterolemia y otros.
Fuentes de riñones
Alrededor de la mitad de los trasplantes del riñón son de donantes vivos. La otra mitad son de donantes fallecidos. Puesto que los medicamentos para prevenir el rechazo son muy efectivos, los donantes no necesitan ser genéticamente similares al receptor.