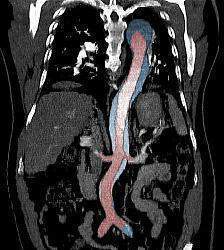
Disección aórtica aguda
| ||||||
Disección aórtica aguda. La incidencia del síndrome aórtico agudo es aproximadamente de 30 casos por millón de habitantes al año, de los cuales el 80% son disecciones de la aorta. La mortalidad por esta causa supera el 60% en la primera semana de realizado el diagnóstico si no se inicia el tratamiento adecuado.
Desde su descripción inicial por Morgagni en 1761, continua representando un desafío su correcto manejo.
Sumario
Definición
La disección aórtica (DA) se caracteriza por la creación de una falsa luz en la capa media de la pared aórtica. Típicamente comienza con la formación de un desgarro en la íntima de la aorta, que expone la capa media subyacente al flujo sanguíneo, penetra disecándola y se extiende formando una falsa luz.
Factores predisponentes
- Edad.
- Hipertensión arterial sistémica.
- Anomalías congénitas de la válvula aórtica.
- Trastornos hereditarios del tejido conectivo.
- Traumatismos.
Otras entidades
- Síndrome de Turner
- Síndrome de Noonan.
- La aortitis de células gigantes.
- El lupus eritematoso sistémico.
- La poliarteritis nudosa.
- La enfermedad poliquística renal.
- La ingestión de cocaína
Clasificación
La mayoría de las clasificaciones se basan en el hecho fundamental que las mismas se originan en una de las siguientes localizaciones: la aorta ascendente, muy cerca del plano valvular aórtico; y la aorta descendente, justo después del origen de la arteria subclavia izquierda.
Las clasificaciones más comúnmente utilizadas son:
Clasificación de DeBakey
- Tipo I: la DAo se origina en la aorta ascendente y se extiende al arco aórtico e incluso a la aorta más distal.
- Tipo II: la DAo se origina y está confinada solo a la aorta ascendente.
- Tipo III: la DAo se origina en la aorta descendente y se extiende a la aorta distal. Raramente se puede propagar retrógradamente al arco aórtico e incluso a la aorta ascendente.
Clasificación de Stanford
- Tipo A: la DAo involucra a la aorta ascendente sin tener en cuenta el sitio de origen.
- Tipo B: la DAo no involucra a la aorta ascendente.
Clasificación descriptiva Proximal
incluye a la DeBakey I y II o la de Stanford tipo A. Distal: incluye a la DeBakey tipo III o la de Stanford tipo B.
Presentación clínica
- El síntoma más frecuente es el dolor de comienzo súbito, de carácter desgarrante, de tipo pulsátil y que sigue el sentido de la disección. La localización del dolor depende de la porción de la aorta que está comprometida.
- En las disecciones tipo A, el dolor se localiza generalmente en la cara anterior del tórax (85%), y/o en la espalda (46%). Pueden ser formas de presentación también en este tipo de disección, el dolor abdominal (22%), el síncope (13%) y el accidente cerebrovascular (6%).
- La disección que afecta a la aorta descendente (tipo B) tiene una presentación clínica similar a la de la disección de tipo A, aunque el dolor de inicio brusco está localizado en la espalda en el 64% y en el abdomen en el 43% de los casos. Los accidentes cerebrovasculares y los síncopes son menos frecuentes.
- Los pacientes con disección de tipo B no complicada tienen una mortalidad a los 30 días del 10%. Por el contrario, los que desarrollan isquemia en las piernas, insuficiencia renal, isquemia visceral o rotura contenida con frecuencia requieren una reparación aórtica urgente y la mortalidad es del 30%.
Existe un grupo de síntomas menos comunes en la presentación de la disección aórtica, con o sin dolor toráxico asociado, y estos son:
- Fallo cardiaco debido a insuficiencia aórtica severa en las disecciones proximales.
- Síncope sin signos neurológicos focales por rotura de la disección aórtica proximal en la cavidad pericárdica con taponamiento o, con menos frecuencia, por rotura de disección aórtica descendente en el espacio pleural izquierdo.
- Accidente vascular cerebral, neuropatías periféricas o paraplejia.
- Parada cardíaca omuerte súbita.
Examen físico
Los signos reflejan la localización de la disección aórtica y el grado de daño cardiovascular. La hipertensión arterial aparece en el 80-90% de las disecciones distales, siendo menos frecuente en las proximales. La hipotensión arterial verdadera es más frecuente en las disecciones proximales, por taponamiento cardiaco, aunque las disecciones aórticas distales también producen hipotensión arterial por rotura intrapleural o intraperitoneal. Cuando la disección ocluye los vasos braquiocefálicos podemos registrar de forma inexacta una hipotensión arterial (seudohipotensión). Los signos físicos cuando se afecta la aorta proximal son:
- Déficit de pulsos debido a oclusión de la luz vascular por el flap o a causa de extensión de la disección misma en la arteria y compromiso de la luz verdadera por el falso canal.
- Soplo de calidad musical en el borde esternal derecho con intensidad dependiente de la presión arterial originado por la insuficiencia aórtica en la disección proximal (50-60%).
- Manifestaciones neurológicas (6-19%): puede ocurrir accidente cerebrovascular en el 3-6% por afectación directa de la arteria carótida común, con menos frecuencia coma,paraplejia y paraparesia.
- Infarto agudo del miocardio (1-2% de cara inferior, por afectación del ostium de la coronaria por el flap.
- Infarto renal.
- Isquemia e infarto mesentérico (3-5%).
- Síndrome de vena cava superior, pulsación esternoclavicular, masa pulsátil cervical y síndrome de Horner.
- Otras manifestaciones: hemotórax, hemoptisis y hematemesis por roturas en el espacio pleural, bronquios o esófago.
Complicaciones
- Isquemia de miembros.
- Ruptura aórtica.
- Shock cardiogénico.
- Taponamiento cardíaco.
- Accidentes cerebrovascular.
- Paraplejía.
- Isquemia renal.
- Isquemia visceral.
Métodos diagnósticos
Es necesario tener un alto índice de sospecha debido a que la DAo tiene diversas formas de presentación. Los factores clínicos más asociados a la DAo son: la historia previa de hipertensión arterial, el comienzo súbito y la irradiación del dolor torácico. Estos factores clínicos, junto con un electrocardiograma normal, la presión arterial elevada, la ausencia de algunos de los pulsos arteriales, el soplo de insuficiencia aórtica y el ensanchamiento del mediastino evidenciado en el Rx de tórax, obligan al clínico a descartar la DAo.
- Electrocardiograma
Es normal en la mayoría de los casos. Puede haber signos de hipertrofia ventricular izquierda. Es indispensable para diferencia esta entidad del infarto agudo del miocardio. Puede haber signos de IAM si el flap ocluye el ostium de la arteria coronaria.
- Radiografía de tórax
Ütil en el diagnóstico diferencial de otras entidades con cuadro similar.
Los signos inequívocos de disección aórtica son menores del 30%. Los signos radiográficos son: borramiento o ensanchamiento del botón aórtico, derrame pleural (generalmente izquierdo), desviación de la tráquea, distancia mayor de 6 mm entre una calcificación intimal y el contorno externo de la pared aórtica, ensanchamiento mediastínico, de la aorta ascendente o descendente y de la línea paraespinal.
- Laboratorio
Son muy inespecíficos. Puede haber anemia por secuestro de sangre en la falsa luz o por extravasación de sangre desde la aorta. La creatinina puede elevarse cuando está comprometido el flujo renal. Aumento de lactodesidrogenasa por hemólisis dentro de la falsa luz.
- Ecocardiografía
La ecocardiografía transtorácica tiene una sensibilidad del 50 al 80% y una especificidad de entre el 70 y el 90%. El estudio debe incluir no solo las vistas habituales del corazón, sino las vistas supraesternal, supraclavicular, subcostal y, si hay derrame pleural, la vista subescapular. A pesar de ello, la visualización de la aorta descendente es a veces muy difícil.
Por tal motivo, la ecocardiografía transesofágica (ETE) ha cambiado la actitud diagnóstica en la DAo, debido a la cercanía que tiene la aorta y el esófago. La sensibilidad y especificidad de la ecocardiografía transesofágica es superior al 95%.
- Tomografía axial computarizada
Los resultados obtenidos por esta técnica son superponibles a los de la ETE.
La sensibilidad y especificidad están cerca del 100%. Tiene algunas limitaciones como: la utilización de contraste nefrotóxico, la limitada capacidad para detectar la puerta de entrada y la falta de información hemodinámica referente sobre todo el estado de la válvula aórtica.
- Resonancia magnética nuclear
Se considera la técnica más completa para el diagnóstico de la DAo, pues permite una evaluación detallada de la morfología aórtica y las estructuras que la rodean.
- Angiografía
La aortografía ha sido considerada durante muchos años la técnica de elección en el diagnóstico de la disección aórtica. Esta prueba tiene una sensibilidad del 88%, una especificidad del 94% y una precisión diagnóstica del 98%. El desarrollo y perfeccionamiento de las técnicas no invasivas ha cambiado este concepto.
Actualmente, la ecocardiografía transesofágica, la tomografía computarizada y la resonancia magnética son indispensables aliados en el estudio del paciente con síndrome aórtico agudo. Estas técnicas no invasivas permiten conocer con seguridad la enfermedad de la aorta de estos pacientes.
Fuentes
- American Heart Association . 1998 Heart and Stroke Statistical Update.
Dallas, Tex: American Heart Association; 1998.
- Armstrong WF, Bach DS, Carey LM, Froehlich J, Lowell M, Kazerooni EA. Clinical and echocardiographic findings in patients with suspected acute aortic dissection. Am Heart J 1998; 136: 1051-60.
- Crawford ES. The diagnosis and management of aortic dissection.
JAMA 1990; 264: 2537-41.
- De Bakey M, Cooley D, Creech O. Surgical considerations of dissecting
aneurysm of the aorta. Ann Surg 1955; 142: 586-612.
- DeBakey ME, Henly WS, Cooley DA, Morris GC Jr, Crawford ES, Beall AC Jr (Enero 1965). «Tratamiento quirúrgico de la disección de los aneurismas de la aorta (En inglés)». J Thorac Cardiovasc Surg. 49: pp. 130–49
- Daily PO, Trueblood HW, Stinson EB, Wuerflein RD, Shumway NE (Sep 1970). «Management of acute aortic dissections». Ann Thorac Surg. 10 (3): pp. 237–47.
- .Increased maternal cardiovascular mortality associated with pregnancy in women with Turner syndrome». Fertil Steril. 86 (5 Suppl): pp. S127–8. Nov 2006.
Larson EW, Edwards WD. Risk factors for aortic dissection: a necropsy
study of 161 cases. Am J Cardiol 1984; 53: 849-55.
- Poonyagariyagorn H, Hook M, Bhatt DL. Cardiovascular emergencies. In: Cleveland Clinic: Current Clinical Medicine 2009. 1st ed. Philadelphia, Pa: Saunders Elsevier;2008:chap 14.
- Roberts CS, Roberts WC. Aortic dissection with the entrance tear in the
descending thoracic aorta: analysis of 40 necropsy patients . Ann Surg 1991; 213: 356-68.
- von Kodolitsch Y, Nienaber C, Dieckmann C, Schwartz A, Hofmann T, Brekenfeld C, Nicolas V, Berger J, Meinertz T (2004). «Chest radiography for the diagnosis of acute aortic syndrome». Am J Med 116 (2): pp. 73–7.
- Yamada T, Tada S, Harada J. Aortic dissection without intimal rupture: diagnosis with MR imaging and CT. Radiology 1988; 168:3 4 7 - 5 2 .