Mutilación genital femenina
La mutilación genital femenina (MGF) comprende todos los procedimientos consistentes en la resección parcial o total de los genitales externos femeninos, así como otras lesiones de los órganos genitales femeninos por motivos no médicos.
La MGF es reconocida internacionalmente como una violación de los derechos humanos de las mujeres y niñas. Refleja una desigualdad entre los sexos muy arraigada, y constituye una forma extrema de discriminación de la mujer. Es practicada casi siempre en menores y constituye una violación de los derechos del niño. Asimismo, viola los derechos a la salud, la seguridad y la integridad física, el derecho a no ser sometido a torturas y tratos crueles, inhumanos o degradantes, y el derecho a la vida en los casos en que el procedimiento acaba produciendo la muerte.
Sumario
Procedimientos
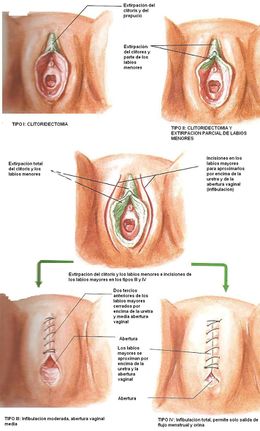
La mutilación genital femenina se clasifica en cuatro tipos principales:
- Tipo 1: Este procedimiento, denominado a menudo clitoridectomía: resección parcial o total del clítoris y, en casos muy infrecuentes, solo del prepucio.
- Tipo 2: Este procedimiento, denominado a menudo excisión, consiste en la resección parcial o total del clítoris y los labios menores, con o sin excisión de los labios mayores (pliegues cutáneos externos de la vulva).
- Tipo 3: Este procedimiento, denominado a menudo infibulación, consiste en el estrechamiento de la abertura vaginal, que se sella procediendo a cortar y recolocar los labios menores o mayores, a veces cosiéndolos, con o sin resección del clítoris (clitoridectomía).
- Tipo 4: Todos los demás procedimientos lesivos de los genitales externos con fines no médicos, tales como la perforación, incisión, raspado o cauterización de la zona genital.
Por desinfibulación se designa la técnica consistente en practicar un corte para abrir la abertura vaginal sellada de una mujer previamente sometida a infibulación, lo que suele ser necesario para mejorar su estado de salud y bienestar y para hacer posible el coito o facilitar el parto.
Consecuencias
La ablación puede producir hemorragias graves y problemas urinarios, y posteriormente quistes, infecciones, complicaciones del parto y aumento del riesgo de muerte del recién nacido.
Otra de sus consecuencias es la negación del placer sexual.
Complicaciones sanitarias
Riesgos inmediatos derivadas de los tipos I, II y III
- Dolores intensos: La ablación de las terminaciones nerviosas y del sensible tejido genital provoca dolores muy fuertes. Rara vez se recurre a una anestesia correcta y, cuando se hace, no siempre es efectiva. El periodo de cicatrización también es doloroso.[1] El dolor y las hemorragias pueden provocar un choque.[2]
Puede haber dificultades para orinar, y también para defecar, por la hinchazón, el edema y el dolor.[3]
Pueden propagarse las infecciones por el uso de instrumentos contaminados y durante el periodo de cicatrización. [4]
- Virus de inmunodeficiencia humana (VIH): El uso del mismo instrumento quirúrgico sin esterilización puede incrementar el riesgo de transmisión del VIH entre las niñas sometidas a la mutilación genital juntas.[5]
Puede provocarse la muerte por hemorragia o infecciones, por ejemplo, tétanos y choque.[6]
- Consecuencias psicológicas: El dolor, el choque y la utilización de fuerza física por las personas que efectúan la intervención son las razones que muchas mujeres mencionan para describir la mutilación genital femenina como un evento traumático.[7]
- Fusión no intencionada de los labios: En varios estudios se ha observado que, en algunos casos, cuando se pretendía practicar una mutilación genital femenina de tipo II, debido a la adhesión de los labios, el resultado ha sido una mutilación genital femenina de tipo III.[8]
Las mutilaciones genitales femeninas repetidas parecen ser bastante frecuentes en el tipo III, normalmente debido a una cicatrización incorrecta.[9]
Riesgos duraderos derivados de los tipos I, II y III
- Dolor: Puede producirse dolor crónico por terminaciones nerviosas que han quedado atrapadas o desprotegidas.[10]
- Infecciones: Pueden producirse quistes dermoides, abscesos y úlceras genitales, con pérdida superficial de tejido.[11] Las infecciones pélvicas crónicas pueden provocar dolores pélvicos y lumbares crónicos[12]. Las infecciones de las vías urinarias pueden ascender a los riñones, con la posibilidad de provocar insuficiencia renal, septicemia y la muerte.
- Cicatriz hipertrófica:En el lugar de la ablación puede formarse un exceso de tejido cicatricial.[13]
- Infecciones del aparato reproductor e infecciones de transmisión sexual: Se ha documentado una mayor frecuencia de determinadas infecciones genitales, como la vaginosis bacteriana.[14]
- Virus de inmunodeficiencia humana (VIH): Un mayor riesgo de hemorragias durante las relaciones sexuales, que es con frecuencia la razón por la que es necesario efectuar una desinfibulación (tipo III), puede incrementar el riesgo de transmisión del VIH.
- Calidad de la vida sexual: La resección o lesión de tejido genital muy sensible, especialmente el clítoris, puede afectar a la sensibilidad sexual y provocar problemas sexuales, como una reducción del placer y dolor durante el coito. La formación de cicatrices, el dolor y los recuerdos traumáticos asociados con el procedimiento pueden también provocar problemas de ese tipo.[15]
- Complicaciones durante el parto: Las posibilidades de someterse a una cesárea o de sufrir hemorragias postparto aumentan considerablemente, así como la frecuencia de los desgarros y del recurso a las episiotomías. Los riesgos aumentan con la gravedad de la mutilación genital femenina.[16] La fístula obstétrica es una complicación de los partos prolongados y obstruidos y, por tanto, puede ser un resultado secundario de las complicaciones durante el parto provocadas por la mutilación genital femenina. [17]
- Peligro para el recién nacido: Se han observado tasas de mortalidad más elevadas e índices de Apgar inferiores, en proporción directa con la gravedad de la mutilación genital femenina.[18]
- Consecuencias psicológicas: Algunos estudios han demostrado que aumenta la probabilidad de tener miedo a mantener relaciones sexuales, y de padecer trastornos de estrés postraumático, ansiedad, depresión y pérdida de memoria.
Riesgos adicionales derivadas del tipo III
- Cirugía posterior: Las infibulaciones deben abrirse posteriormente (desinfibulación) para permitir la penetración durante las relaciones sexuales y para el parto.[19]
- Problemas urinarios y menstruales: Una menstruación y micción lentas y dolorosas pueden ser la consecuencia del casi completo sellado de la vagina y la uretra.[20] El hematocolpos puede necesitar una intervención quirúrgica.[21] La incontinencia urinaria es habitual en las mujeres infibuladas, probablemente debido a las dificultades para orinar y a la acumulación de orina bajo la capa de tejido cicatricial.[22]
- Relaciones sexuales dolorosas: Dado que la infibulación debe abrirse por medio de cirugía o en el coito, las relaciones sexuales son con frecuencia dolorosas durante las primeras semanas posteriores a la iniciación sexual.[23]
- Infertilidad: La asociación entre la mutilación genital femenina y la infertilidad se debe principalmente a la ablación de los labios mayores, puesto que los datos apuntan a que cuanto más tejido se amputa, mayor es el riesgo de infección.[24]
Factores de socioculturales y religiosos
Los motivos por los que se practica la mutilación genital femenina difieren de una región a otra y de una época a otra, aunque siempre responden a una mezcla de factores socioculturales vehiculados por las familias o comunidades.
Allí donde esta práctica es una convención social, la presión de la sociedad, así como la necesidad de aceptación social y el temor al rechazo de la comunidad, constituyen poderosas motivaciones para perpetuar esta práctica. En ciertas comunidades la mutilación genital femenina es una práctica casi universal y muy rara vez cuestionada. La MGF se considera a menudo parte necesaria de la crianza de la niña y una forma de prepararla para la vida adulta y el matrimonio.
A menudo la mutilación genital femenina responde a la concepción de lo que se considera una conducta sexual aceptable y tiene por objetivo asegurar la virginidad antes del matrimonio y la fidelidad después de él. En muchas comunidades existe la convicción de que reduce la libido de la mujer y la ayuda así a resistir la tentación de relaciones extraconyugales. Además, en el caso de las mujeres cuya abertura vaginal ha sido sellada o estrechada (tipo III), se supone que el miedo al dolor que causaría su apertura y a la posibilidad de que ello sea descubierto disuaden aún más a la mujer de mantener relaciones sexuales extraconyugales.
La mutilación genital femenina viene asociada a modelos culturales de feminidad y recato, portadores de la idea de que las niñas son "puras" y "hermosas" una vez que se eliminan de su cuerpo aquellas partes que se consideran impuras o no femeninas, esto es, masculinas.
Aunque no hay escritos religiosos que prescriban la práctica, quienes la llevan a cabo suelen creer que tiene un respaldo religioso. Los líderes religiosos adoptan diferentes posiciones con respecto a la MGF: algunos la fomentan, otros la consideran irrelevante para la religión, y otros contribuyen a su eliminación. Las estructuras locales de poder y autoridad, como los líderes comunitarios y religiosos, los circuncidadores e incluso parte del personal médico, pueden contribuir en algunos casos al mantenimiento de la práctica.
En algunas sociedades, la adopción reciente de esta práctica está relacionada con la imitación de las tradiciones de grupos vecinos. A veces ha comenzado como parte de un movimiento más amplio de resurgimiento religioso o tradicional.
Población en riesgo
De acuerdo con una investigación del Fondo de Población de las Naciones Unidas (UNFPA, por sus siglas en inglés), se estima que dentro de 12 años, el total actual de 3,9 millones de menores anualmente mutiladas aumentará a 4,6 millones, a menos que se tomen esfuerzos masivos para evitarlo.
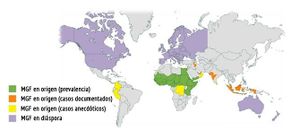
Según un informe de la ONU, sitúa en 29 el número de países africanos donde todavía se practica, aunque en casi todos el procedimiento está prohibido. Más del 90 por ciento de las mujeres y niñas han sufrido la extirpación parcial o total de sus genitales externos en naciones como Somalia (98 por ciento de la población femenina), Guinea (97 por ciento), Yibuti (93 por ciento) y Egipto (93 por ciento).
Ciertas comunidades de la India, Indonesia, Malasia, Pakistán y Sri Lanka también realizan la mutilación genital femenina. Igualmente, en España, donde la ablación está prohibida. En Oriente Medio, se mantiene en los Emiratos Árabes Unidos, Omán, Yemen, Palestina, Irak e Israel.
De acuerdo al Fondo de Población de Naciones Unidas (UNFPA), Colombia es el único país de América Latina en el que se practica.
Respuesta internacional
Desde 1997 se han hecho grandes esfuerzos para luchar contra la MGF a través de la investigación, del trabajo con las comunidades y del cambio de las políticas públicas. Los progresos realizados a nivel internacional, nacional y subnacional constan de: una participación internacional más amplia en la eliminación de la MGF; la creación de organismos internacionales de seguimiento y la adopción de resoluciones que condenan la práctica; revisión de los ordenamientos legislativos y creciente apoyo político a la eliminación de la mutilación genital femenina en 26 países de África y el Oriente Medio, así como en otros 33 países industrializados donde hay una población inmigrante procedente de países donde se practica la mutilación genital femenina; en la mayoría de los países, se registra la disminución de la práctica de la MGF y el aumento del número de mujeres y hombres de las comunidades afectadas que se declaran a favor de su eliminación.
En 2007, el UNFPA y el UNICEF pusieron en marcha el Programa conjunto sobre la mutilación/ablación genital femenina con el objetivo de lograr que esta práctica sea abandonada cuanto antes.
En 2008 la OMS, junto con otros nueve organismos de las Naciones Unidas, hizo pública una declaración sobre el tema en la que se abogaba por intensificar las labores de sensibilización para lograr que la mutilación genital femenina fuera abandonada. En esa declaración, titulada: “La eliminación de la mutilación genital femenina: declaración interinstitucional”, se presentaban datos científicos, reunidos en los diez años anteriores, sobre la práctica de la mutilación genital femenina.
En 2010 la OMS, en colaboración con una serie de grandes organismos de las Naciones Unidas y organizaciones internacionales, hizo pública una estrategia mundial destinada a impedir que el personal de salud practicase la mutilación genital femenina.
En diciembre de 2012 la Asamblea General de las Naciones Unidas aprobó una resolución relativa a la eliminación de la mutilación genital femenina.
En 2013 el UNICEF presentó un informe que contenía datos científicos sobre la prevalencia de la mutilación genital femenina en 29 países, sobre las convicciones, actitudes y tendencias que la acompañan y sobre las respuestas programáticas y políticas que se le estaban dando en todo el mundo.
En mayo de 2016, la OMS, en colaboración con el programa conjunto del UNFPA y el UNICEF sobre la MGF, presentó las primeras directrices basadas en evidencias sobre el tratamiento de las complicaciones ocasionadas por la MGF en la salud. Las directrices se basaron en una revisión sistemática de las mejores evidencias disponibles sobre intervenciones sanitarias para mujeres afectadas por la MGF.
Para velar por una aplicación efectiva de las directrices, la OMS está creando instrumentos destinados a mejorar los conocimientos, actitudes y aptitudes del personal sanitario de primera línea a la hora de prevenir y tratar las complicaciones de la MGF.
Respuesta de la OMS
En 2008, la Asamblea Mundial de la Salud adoptó una resolución (WHA61.16) sobre la eliminación de la MGF, en la que se subrayaba la necesidad de una acción concertada entre todos los sectores: salud, educación, finanzas, justicia y asuntos de la mujer.
Las actividades de la OMS para eliminar la MGF se centran en: fortalecimiento de la respuesta del sector de la salud: elaboración de materiales formativos, herramientas, políticas y directrices para que los profesionales sanitarios puedan tratar y aconsejar las mujeres y niñas que han sufrido estos procedimientos; generación de evidencias: generación de conocimientos sobre las causas y las consecuencias de la práctica, en particular por qué algunos profesionales sanitarios se prestan a realizarla, cómo eliminarla y cómo cuidar a quienes la han sufrido; medidas de promoción: publicaciones y creación de instrumentos que fomenten las actividades internacionales, regionales y locales destinadas a acabar con la MGF en una generación.
Referencias
- ↑ Type I and II: El-Defrawi et al., 2001; Dare et al., 2004; Malmström, 2007. Type III: Boddy, 1989; Dirie and Lindmark, 1992; Chalmers and Hashi, 2000; Gruenbaum, 2001; Johansen, 2002
- ↑ Type I and II: Egwuatu and Agugua, 1981; Agugua and Egwuatu, 1982. Type III: Dirie and Lindmark, 1992; Almroth et al., 2005a
- ↑ Type I and II: El-Defrawi et al., 2001; Dare et al., 2004; Yoder et al., 2004. Type III: Dirie and Lindmark, 1992; Chalmers and Hashi, 2000; Yoder et al., 2004; Almroth et al., 2005a
- ↑ Dirie and Lindmark, 1992; Chalmers and Hashi, 2000; Almroth et al., 2005a,b
- ↑ Klouman et al., 2005; Morison et al., 2001
- ↑ Mohamud, 1991
- ↑ Boddy, 1989; Johansen, 2002; Talle, 2007; Behrendt and Moritz, 2005; Malmström, 2007
- ↑ Egwuatu and Agugua, 1981; Agugua and Egwuatu, 1982; Dare et al., 2004; Behrent, 2005
- ↑ Dirie and Lindmark, 1992; Chalmers and Hashi, 2000; Johansen, 2006b
- ↑ Akotionga et al., 2001; Okonofua et al., 2002; Fernandez-Aguilaret and Noel, 2003
- ↑ Egwautu and Agugua 1981; Dirie and Lindmark, 1992; Chalmers and Hashi, 2000; Rouzi et al., 2001; Okonofua et al., 2002; Thabet and Thabet, 2003
- ↑ Rushwan, 1980; Klouman et al., 2005
- ↑ Jones et al., 1999; Okonofua et al., 2002
- ↑ Morison et al., 2001; Okonofua et al., 2002; Klouman et al., 2005; Elmusharaf et al., 2006b
- ↑ Knight et al., 1999; Thabet and Thabet, 2003; El-Defrawi et al., 2001; Elnashar and Abdelhady, 2007; Johansen, 2007
- ↑ Vangen et al., 2002; WHO Study Group on Female Genital Mutilation and Obstetric Outcome, 2006
- ↑ Tahzib, 1983; Rushwan, 2000
- ↑ Vangen et al., 2002; WHO Study Group on Female Genital Mutilation and Obstetric Outcome, 2006
- ↑ Berggren, 2004, 2006; Nour et al., 2006
- ↑ Akotionga et al., 2001; Knight et al., 1999; Almroth et al., 2005a; Nour et al., 2006
- ↑ Dirie and Lindmark ,1992
- ↑ Egwautu and Agugua, 1981; Agugua and Egwautu, 1982; Dirie and Lindmark, 1992 ; Ismail, 1999; Chalmers and Hashi, 2000; Njue and Askew, 2004
- ↑ Talle, 1993; Akotionga et al., 2001; Gruenbaum, 2006; Nour et al., 2006
- ↑ Almroth et al., 2005b
Fuentes
- Mutilación genital femenina podría crecer para 2030. Publicado el 6 de febrero de 2018. Disponible en: http://www.juventudrebelde.cu/internacionales/2018-02-06/mutilacion-genital-femenina-podria-crecer-para-2030. Consultado el 8 de febrero de 2018.
- Mutilación genital femenina. Publicado en enero de 2018. Disponible en: http://www.who.int/mediacentre/factsheets/fs241/es/. Consultado el 8 de febrero de 2018.