Neurocisticercosis
| ||||
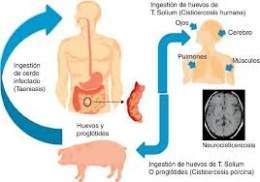
Neurocisticercosis: es la parasitosis por larvas del céstodo: Taenia solium que se enquistan en el Sistema Nervioso Central (SNC), tras ingerir alimentos contaminados con huevos de este parásito. El hospedero principal de la cisticercosis es el cerdo, el cual actúa como huésped intermediario en el ciclo cisticercosis-teniasis. La cisticercosis se adquiere por ingerir huevos de T. Solium procedentes de una persona infectada (en el cerdo o en el hombre). Esta tenia adulta se aloja exclusivamente en el intestino del hombre (hospedero definitivo único) y la adquiere por comer carne de cerdo con cisticercos, cruda o mal cocida.
Sumario
Patogenia
Luego de ser ingeridos los huevos del parásito (T. Solium), la envoltura es disuelta y los embriones (oncosferas) son liberados en el intestino delgado, atraviesan la mucosa intestinal activamente, y llegan al torrente sanguíneo transportándose a los diversos tejidos del organismo; pero sobrevive por mayor tiempo en lugares inmunológicamente protegidos, como el sistema nervioso o el globo ocular.
- La cisticercosis subcutánea es asintomática. La presencia de nódulos subcutáneos sugiere el diagnóstico y se confirma mediante biopsia.
- La cisticercosis muscular calcificada es por lo general un hallazgo radiológico, igualmente la cisticercosis miocárdica es un hallazgo por necropsia o ecocardiograma.
- La forma ocular flotante libremente en el vítreo y de localización subretinaria causan alteraciones visuales.
Epidemiología
- La neurocisticercosis (NCC) es la parasitosis humana más frecuente del sistema nervioso central (SNC), y es endémica en prácticamente todos los países en desarrollo.
- Se estima que un 0.1% de la población de Latinoamérica podría tener NCC. Es menos frecuente en niños.
- El ciclo biológico del parásito se completa cuando se da la crianza no industrializada de cerdos y pobres condiciones de saneamiento: la persona infectada con la tenia solium adulta defeca en la tierra y elimina proglótidos y huevos del parásito, el cerdo ingiere ese material fecal o el hombre se contamina vía oral con ella por manos, agua, alimentos, etc. en ambos se desarrolla la cisticercosis.
- La ingestión de carne de cerdo con cisticercos, mal cocida, da origen a la tenia adulta en el intestino del hombre. En todo el mundo la enfermedad provoca 50,000 muertes cada año.
Factores de riesgo
Medio Ambiente
- Condiciones inadecuadas de saneamiento ambiental (agua, desagüe)
- Exposición a la Tenia solium
- Residencia o procedencia de zona endémica
- Viajes frecuentes a zonas endémicas
Estilos de Vida
- Alto consumo de carne de cerdo
- Malos hábitos de consumo de carne de cerdo
- Convivencia en crianza de cerdos artesanalmente.
Manifestaciones clínicas
- Epilepsia: la NC es la principal causa de epilepsia de inicio tardío (edad igual o mayor a 20 años) en zonas endémicas. Puede presentarse como convulsiones tónico-clónicas generalizadas, focales y parciales o sensitivas y motoras (NCC parenquimal) mas clínica de proceso expansivo (NCC quiste gigante).
- Cefalea: no presenta características clínicas especiales. Aumenta con los esfuerzos y no cede con los analgésicos comunes (NC parenquimal + racemoso).
- Hipertensión Endocraneana: además de la cefalea se presentan náuseas, vómito y síntomas visuales acompañados de papiledema. Este síndrome es debido a quistes intraventriculares o a quistes múltiples en parénquima, que causan edema cerebral (encefalitis cisticercosica: frecuente en niños, deterioro del estado neuropsicológico, crisis convulsiva recidivante, hipertensión intracraneana y coma). *Ocasionalmente se puede presentarse Síndrome de Bruns, desencadenado por cambios de posición y caracterizado por cefalea, vértigo, vómito, alteraciones cerebelosas, pérdida del conocimiento y ocasionalmente muerte. Este síndrome se debe a quistes en el cuarto ventrículo o formas racemosas de la cisterna magna que causan obstrucción del LCR y compresiones venosas.
- Signos de focalización: Por la presencia de formas quísticas, granulomatosas o por infartos debido a vasculitis.
- Síndrome Psíquico: pueden ser de tipo sicótico, confuso demencial, neurosis, alucinaciones, etc. (NCC racemosa).
- Meníngeo: se presenta cuando hay aracnoiditis y fibrosis, principalmente en estados avanzados de NCC racemosa.
- Compromiso de Nervios Craneales: los más afectados son el óptico, los oculomotores, el auditivo y el facial (NCC subaracnoidea-racemosa).
- Medular (rara): se presentan cambios motores y sensitivos de las extremidades inferiores, a veces con paresias o parálisis; mielitis transversa, mielopatia por compresión.
- Cisticercosis Ocular: se presentan problemas de agudeza visual progresivo. Desprendimiento de retina y pérdida de la visión, vitreitis, uveítis, oftalmitis, iridociclitis, proptosis, ptosis, diplopía (forma extraocular).
- Síndrome Optoquiasmático: por aracnoiditis y estrangulamiento del quiasma óptico por meninges engrosadas. Hay disminución de la agudeza visual y palidez con atrofia de papila (NCC racemoso).
- Cisticercosis en Músculo: hipertrofia muscular dolorosa y debilidad muscular proximal.
Diagnóstico
- Radiografía simple del cráneo y partes blandas: puede demostrar las calcificaciones; signos indirectos de hidrocefalia.
- Tomografía Axial Computarizada (TAC): TAC de encéfalo con contraste, procedimiento diagnóstico más útil revela formas activas, en degeneración e inactivas del cisticerco. Igualmente NCC subaracnoidea con hidrocefalia, quistes intraventriculares. Encefalitis cisticercósica (múltiples quistes), captadores de contraste en anillo (inflamación) y edema, con ventrículos laterales pequeños.
- Resonancia Magnética (RM): permite observar quistes muy pequeños o ubicados en cerebelo y tronco cerebral no identificados por la TAC. Muestra imágenes mejor definidas (escólex), quistes intraventriculares (III y IV ventrículo) en distintos planos espaciales. Su desventaja no detecta calcificaciones y su alto costo.
- Estudio de Líquido Céfalo Raquídeo: la punción lumbar (PL) contraindicada en HIC. El LCR puede mostrar proteínas aumentadas, glucosa baja, aumento de leucocitos, principalmente linfocitos y eosinófilos, los anticuerpos o antígenos en LCR están más elevadas en NCC-racemosa.
Exámenes auxiliares
Patología clínica
- Hemograma completo, perfil hepático, perfil lipídico, VDRL, aglutinaciones.
- Examen parasitológico de heces seriado.
- Estudio del LCR.
Imágenes
- RX (cráneo y partes blandas).
- TAC cráneo en contraste: NC activa, inactiva y ventricular.
- RM encéfalo con contraste: NC activa, fosa posterior y NC racemosa.
Otros exámenes complementarios
- Ecocardiograma.
- Ecografía ocular.
- Fundoscopía directa o indirecta.
Tratamiento específico
Hecho el diagnóstico, la NCC se trata con antiparasitarios (Albendazol y Praziquantel) y sintomáticos (anticonvulsivantes, esteroides, diuréticos osmóticos y analgésicos).
- La NCC Inactiva: calcificaciones y parasitosis en degeneración. No requieren tratamiento antiparásito.
- La NCC Inactiva e hidrocefalia secundaria a una infestación subaracnoidea o ventricular anterior. No requieren tratamiento antiparasitario; pero puede ser tributario de válvula de derivación ventrículo peritoneal (VDVP).
- La NCC Parenquimatosa activa: Tratamiento antiparásito con Albendazol (ABZ) antihelmíntico de la familia de los Benzimidazoles, Praziquantel (PZQ).
- Albendazol: penetra mejor en quistes sub aracnoideos, no presenta interacciones farmacológicas con los corticoesteroides y anticonvulsivantes. Se absorbe mejor cuando se toma con alimentos grasos. Dosis: 15mg/kg/día por 15 días. Cuando se usa concomitantemente con esteroides aumenta su concentración plasmática.
- Praziquantel: Dosis de 50mg/kg/día por 15 días.
- La encefalitis cisticercósica, que implica una cantidad de quistes viables que superan el centenar (cifra arbitraria según consenso) no debe recibir tratamiento antiparasitario
- La NCC Extraparenquimal, subaracnoidea (racemoso) ceden menos al tratamiento con antiparasitarios y en estos casos se recomienda terapia de un mes o más con ABZ.
- La NCC Intraventricular: tratamiento quirúrgico y actualmente con la introducción de la neuroendoscopía; su extirpación con este procedimiento alternativo menos invasivo es alentador.
- La NCC Quística gigante: son pocos los casos tributarios de manejo quirúrgico.
- Dosis de Corticoide: Dexametasona a 0.5 mg/kg/día dividido en tres dosis por vía oral; iniciar 4 días antes del tratamiento con ABZ, continuar durante este y retirar progresivamente en 10 días.
- Tomografía de control a los tres meses.
Fuente
- http://escuela.med.puc.cl/paginas/publicaciones/neurologia/cuadernos/2000/pub_14_2000.html
- http://www.google.com.cu/url?sa=t&rct=j&q=neurocisticercosis&source=web&cd=8&cad=rja&uact=8&ved=0CEkQFjAH&url=http%3A%2F%2Fwww.elsevier.es%2Fes%2Frevistas%2Fradiologia-119%2Fneurocisticercosis-hallazgos-radiologicos-90193021-actualizaciones-2013%3Fbd%3D1&ei=8YmxVJvnJdCQyATepYGgAw&usg=AFQjCNHbQmPqEV1oKGvtcWZVFz4Q0Yvtjw&bvm=bv.83339334,d.aWw
- http://www.facmed.unam.mx/deptos/familiar/atfam81/neurocisticercosis.html
- http://www-lab.biomedicas.unam.mx/cistimex/s3.html