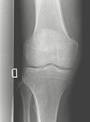
Osteoartropatía hipertrófica pulmonar
Osteoartropatía hipertrófica. Es la presencia de hipocrotismo digital y proliferación subperióstica de hueso cortical. Puede asociarse a sinovitis y derrame sinovial pero no es fundamental esta asociación. El periostio se eleva y se deposita hueso neoformado por debajo del mismo con reducción del hueso endostal. Los pequeños vasos de los dedos aparecen dilatados, con paredes engrosadas y aumento de cortocircuitos arteriovenosos.
Representa un síndrome clínico de hipocratismo digital (acropaquia) en manos y pies, con aumento de las extremidades secundario a proliferación ósea dolorosa y con sudoración. Fue inicialmente llamada “osteoartropatía pulmonar hipertrófica” pero debido a que se presenta en enfermedades que comprometen otros sistemas, se ha suprimido la palabra pulmonar.
Sumario
Reseña Histórica
La primera descripción que se tiene de esta patología fue echa por Hipócrates, posteriormente en 1868 se la llamó hiperostosis del esqueleto” y se confundía con la acromegalia. En 1887 y 1888 se describía asociada a una dermatopatía llamada “cutis verticis girata”. En 1890 se la llamó “osteoartropatía hipertrofiante neumónica” notando desde ese momento la gran asociación con el pulmón apareciendo luego el término de “paquidermoperiostosis”. Curiosamente hay descrita una enfermedad similar en perros.
Etilogía
Se desconoce la causa de este hallazgo semiológico, pero hay diferentes teorías al respecto, a saber:
• Teoría neurogénica: Se basa en el hecho de que las enfermedades que con mayor frecuencia se asocian, están localizadas en territorio inervado por el nervio vago, además porque la vagotomía resuelve los síntomas.
• Teoría humoral: Se refiere a la presencia de alguna sustancia producida por la enfermedad subyacente y que normalmente sería inactivada o eliminada a su paso por el pulmón. Esta sustancia alcanzaría la circulación general en forma activa e induciría los cambios de OAH. Se ha postulado que la sustancia podría ser: hormona de crecimiento inmunorreactiva, estrógenos, prostaglandinas, ferritina, bradicininas, factor de crecimiento de fibroblatos derivado de las plaquetas, entre otras.
Patogenia
Hay una fuerte evidencia de que se trata de una impactación periférica de megacariocitos y agregados plaquetarios en los dedos de manos y pies. Normalmente el lecho capilar pulmonar retiene estas partículas, se fragmentan y así entran a la circulación sistémica inactivas. En casos de presencia de cortocircuitos derecha-izquierda, estas partículas pueden evitar el paso por el pulmón, con entrada directa a la circulación sistémica, depósito en sitios distales y producción de sustancias proinflamatorias como el factor de crecimiento de fibroblastos derivado de las plaquetas.
Se ha podido demostrar que pacientes con OAH tienen niveles séricos circulantes elevados de un antígeno contra el factor de Von Willebrand el cual se conoce como marcador de actividad endotelial y plaquetaria.
También se ha demostrado que pacientes con OAH cardiogénico pueden tener trombocitopenia, anticuerpos anticardiolipinas y episodios de trombosis recurrentes.
Diagnóstico
Se manifiesta clínicamente por dolor, sudoración, sensibilidad a la palpación, sinovitis. Afecta en un 80% las epífisis distales de radio y cúbito; y en 74% las de tibia y peroné.
En la radiografía de huesos largos se confirma la OAH por cambios periostales que aparece como una línea delgada continua de hueso neoformado separado del hueso subyacente por una línea radiolucente más gruesa. En casos leves se afectan solamente las diáfisis de tibia y peroné, pero en casos más severos se afectan mayor número de huesos y puede comprometer epífisis y metáfisis óseas.
La gamagrafía ósea con 99mTc methylene diphosphonato es altamente sensible para detectar tempranamente la OAH siendo útil para evaluar la extensión y exacta distribución de los cambios periostales. En el hipocratismo digital se puede medir el perímetro de cada dedo a dos niveles diferentes: lecho ungueal y a nivel de la articulación interfalángica distal. Si la suma de ambas medidas es mayor o igual a 10 se dice que hay hipocratismo digital.
Clasificación Osteoartropatía Hipertrofica Primaria =
Paquidermoperiostitis = Síndrome de Touraine-Solente-Golé
- Más frecuente en hombres que en mujeres.
- Hereditario, autosómico dominante.
- Representa solo el 3 - 5% de todos los casos.
- Fascies de aspecto leonino por engrosamiento de la piel y cuero cabelludo con marcado surco nasolabial y frente gruesa.
- Dermatitis seborreica.
- Diaforesis en palmas de manos y plantas de pies.
- Acrólisis de falanges terminales de manos y pies.
- Acropaquias por neoformación de hueso.
Osteoartropatía hipertrófica secundaria puede ser debida a patologías
Localizadas:
- Hemiplejía.
- Aneurisma aórtico.
- Arteritis infecciosa.
- Ductus arterioso persistente.
Generalizadas:
- Pleuro - pulmonar:
- Neoplasias: Carcinoma broncogénico, mesotelioma fibroso maligno, enfermedad de Hodgkin, metástasis pulmonares.
- Infecciones: absceso pulmonar, bronquiectasias, fibrosis quistica, tuberculosis pulmonar,empiema.
- Enfermedad intersticial pulmonar con fibrosis,sarcoidosis, enfisema.
- Cardiovasculares
- Cardiopatías congénitas cianosantes con cortocircuitos arteriovenosos de derecha a izquierda.
Infecciones:
- Endocarditis infecciosa
- Infección de aneurisma de aorta abdominal, en el que se encuentra hipocratismo en pies con ausencia en manos.
Hepáticas:
- Hepatoma.
- Cirrosis portal y biliar.
- Atresia biliar.
Intestinal:
- Enfermedad inflamatoria intestinal: colitis ulcerativa, enfermedad de Crohn.
- Disentería amibiana.
- Poliposis gastrointestinal.
- Neoplasias.
- Abuso de laxantes.
- Mediastinal.
- Carcinoma esofágico.
- Timoma.
- Acalasia.
Forma hereditaria
La única forma hereditaria conocida está asociada con la paquidermoperiostosis familiar, o síndrome de Touraine-Solente-Godé. Se trata de una enfermedad autosómica dominante, fuertemente asociada con los varones y causada por el borrado de la secuencia de bases 508 en el cromosoma 7. Los síntomas progresam durante los primeros veinte años de vida del paciente y entonces se estabilizan. Cursa con menos dolores que las formas debidas a otras causas, pero el engrosamiento del rostro y los surcos faciales son más intensos.
Prevalencia
Del 1 al 10% de los casos de OAH presentan uno o más tumores pulmonares. También se las encuentra asociadas con metástasis pulmonares de otros tumores o a tumores de la pleura (típicamente mesotelioma). El 90% de los casos de OAH presentan tumores malignos o benignos del pulmón u otras partes del tórax.
Tratamiento
Dado que la causa de esta enfermedad es normalmente la presencia de un tumor maligno en el tórax, los síntomas remiten parcial o totalmente al tratar correctamente el tumor. Así, la cirugía, la quimioterapia y la radioterapia consiguen a menudo excelentes resultados. Asimismo, los síntomas responden bien al tratamiento con antiinflamatorios no esteroides.
Pronóstico
El adecuado tratamiento de la causa —en las OAH secundarias— provoca la regresión de los síntomas al tratar la patología primaria (cáncer, fibrosis, silicosis, etc.). La OAH hereditaria tiene generalmente buen pronóstico.