Tracoma
| ||||
Tracoma
Es una infección endémica y una causa de ceguera producida por Clamydia Trachomatis, que es una pequeña bacteria gramnegativa, Parásito intracelular obligado, que produce infecciones crónicas y persistentes. Se conocen 16 serotipos de Clamydia trachomatis; el tracoma es causado por los serotipos A, B, Ba y C, y los serotipos D, E, F, G, H, I, J, K, que provocan
las conjuntivitis con inclusión. El tracoma es una Conjuntivitis folicular crónica que se complica con opacificación y ulceraciones corneales. Hoy se considera una enfermedad inmuno-patológica, ocasionada por las reinfecciones repetidas y las infecciones bacterianas interrecurrentes.
Epidemiología
Se estima que unos 500 millones de personas en el mundo son afectadas, muchas de las cuales son niños; la enfermedad es muy común en las áreas pobres del África subsahariana. Esta afección constituye un problema de salud serio, debido a que del 1 al 5 % de los individuos infectados, desarrollan más tarde la cicatrización que deforma los párpados y causa ectropión con subsecuente daño corneal, Queratitis y Ceguera. Además, es la enfermedad más comúnmente prevenible, entre las que provocan ceguera (se estima en 7 millones de personas ciegas por esta causa).
Signos y síntomas
- Fotofobia.
- Blefarospasmo.
- Lagrimeo.
- Sensación de ardor y de cuerpo extraño.
- Dolor.
- En ocasiones, trastornos de la agudeza visual.
- El derrame mucopurulento es más o menos abundante.
Evolución
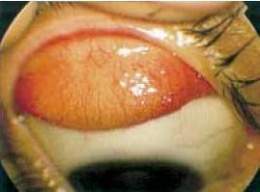
La enfermedad, por su evolución, se divide en cuatro períodos. Período I (insidioso). Signos y síntomas de conjuntivitis ligera; engrosamiento, edema y congestión de la conjuntiva; formación de papilas y diminutos folículos en la conjuntiva tarsal superior. Puede iniciarse la inflamación vascular de la córnea. El examen microscópico del frotis conjuntival muestra cuerpos de inclusión.
Este período dura varias semanas o meses. Período II (agudo). Se acompaña de signos y síntomas inflamatorios intensos
(tracoma agudo), secreción purulenta abundante y casi siempre comienza el desarrollo folicular en la conjuntiva del párpado superior. El aumento de peso del párpado provoca ptosis palpebral (ptosis tracomatosa). Se presenta pannus tracomatoso
en la parte superior de la córnea . Período III (cicatrizal). Se caracteriza por la aparición de tejido cicatrizal, que lleva a la curación de la enfermedad. Las papilas y los folículos desaparecen gradualmente, pero la conjuntiva no recobra su estado normal. En la conjuntiva tarsal persisten cicatrices blanquecinas en banda Período IV (secuelas). Representa el tracoma curado. No siempre evoluciona favorablemente; las recidivas son frecuentes.
Diagnóstico
Debido a que la mayoría de los casos se presentan en áreas remotas de países en desarrollo, el diagnóstico se hace clínico si aparecen dos de los siguientes elementos:
- Folículos linfoides en la conjuntiva tarsal superior.
- Folículos linfoides a lo largo del limbo corneal.
- Cicatriz en la línea conjuntival.
- Pannus corneal.
Cuando existe la posibilidad de laboratorio, este se hace con el aislamiento de Clamydia trachomatis en cultivo de células.
A menudo, el cultivo es positivo en niños pequeños con enfermedad activa; aun así, el cultivo solo es positivo en 1/3 de la mitad de los casos. La detección de ADN de Clamydia por reacción de cadena de polimerasa es la prueba más sensitiva, con cerca del 70 al 80 % de positividad en niños con enfermedad activa. También se hacen pruebas de inmunofluorescencia directa para la detección de cuerpos elementales (E Bis) con anticuerpos monoclonales, o la detección de antígenos por el método de ELISA.
Tratamiento
Tracoma activo en niños. Tratamiento tópico con Eritromicina o Tetraciclina, de 21 a 60 días, pero, como la infección extraocular por Clamydia trachomatis en la nasofaringe y el tracto gastrointestinal es relativamente común, debe indicarse eritromicina o Azitromicina por vía oral, 20 mg/kg, a dosis única en el 78 % de los casos, que es tan efectiva como 6 semanas de tetraciclina tópica o doxiciclina oral, 100 mg 2 veces al día, durante 14 días, o tetraciclina oral, 250 mg cada 6 h, durante 14 días; deben evitarse la tetraciclina y doxiciclina.
Fuentes
- Libro Manual de Oftalmología Clínica.
- Colectivos de autores Cubanos.
- Llorente Pérez, Lic. Yanet.