Adenopatías
| ||||
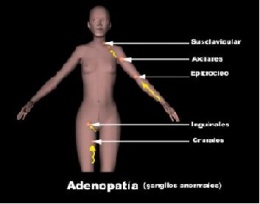
Adenopatías. Conocida también como linfadenomegalias o linfadenopatías; son el aumento de tamaño o la alteración de la consistencia de los ganglios linfáticos. Su tamaño normal es menor de 1 cm, a excepción de los ganglios inguinales en los que el límite se sitúa en 2 cm. En cualquier otra localización corporal se pueden palpar ganglios más pequeños de 0,5 cm que corresponden a infecciones antiguas.
Sumario
Sistema linfático
El sistema linfático está constituido por la linfa, los conductos linfáticos y diversos órganos, entre los que figuran los ganglios linfáticos. Estos suelen estar agrupados y son muy numerosos. Los ganglios superficiales están alojados en el tejido conjuntivo subcutáneo, mientras que los más profundos se encuentran junto a las fascias de los músculos y en el interior de las diversas cavidades corporales.
Causas o etiologías más frecuentes
El crecimiento de los ganglios linfáticos puede ser debido a: incremento en el número de macrófagos y linfocitos benignos durante la respuesta a los antígenos, infiltración por células inflamatorias en las infecciones que afectan a los ganglios, proliferación in situ de macrófagos o linfocitos malignos, infiltración por células malignas neoplásicas, o infiltración por macrófagos cargados de metabolitos en las enfermedades por depósito de lípidos
Antecedentes personales
• Cirugía reciente,
• adicto a drogas parenterales,
• sexual, homosexualidad,
• inmunodepresión,
• toma de fármacos,
• profesión,
• ocupaciones habituales,
• contacto con animales o contactos infecciosos,
También es muy importante considerar el contexto clínico en el que se da, si hay lesiones cutáneas infecciosas o síntomas generales, como ya se ha comentado en líneas anteriores. Muy importante es valorar el tiempo de evolución de la adenopatía, si es inferior a 15 días probablemente sea de origen infeccioso o enfermedad hematológica maligna, si es superior a 1 mes puede ser de origen tuberculoso o neoplásico.
Síntomas
Se debe investigar la presencia de
• fiebre inexplicable,
• sudoración nocturna y pérdida de peso superior al 10 %),
• hepatoesplenomegalia,
• prurito,
• lesiones cutáneas o exantema,
• signo de Hoster (los ganglios son dolorosos al ingerir alcohol),
• soplos cardíacos,
• signos de diátesis hemorrágica,
• signos de infección local en las áreas de drenaje
• otros signos que puedan orientar hacia la etiología.
Diagnóstico
Exploración física: Se deben explorar todas las regiones. Para la palpación de los ganglios superficiales se emplea la superficie palmar de los dedos segundo, tercero y cuarto con suavidad, detectando cualquier aumento de tamaño poco visible y observando su consistencia, movilidad, sensibilidad al tacto y calor.
Si se trata de una tumoración de gran tamaño se intenta aislar con los dedos pulgar e índice. Si son tumores más pequeños se intentan palpar apoyando la punta de los dedos sobre las estructuras profundas ganglionares-particularizando en el tamaño, localización, consistencia y movilidad en cada exploración.
En la exploración general: En el cuello el borde anterior del esternocleidomastoideo constituye la línea divisoria de los triángulos anterior y posterior cervicales y sirve como punto de referencia útil para describir la localización.
La inclinación de la cabeza del paciente hacia delante relaja los tejidos y mejora la accesibilidad. Para explorar los ganglios cervicales es útil situarse detrás del paciente sentado. (Es interesante palpar también el tiroides en la línea media y observar su desplazamiento al tragar el paciente). Se valorará especialmente el área otorrinolaringológica ante adenopatías de la región cervical. Se deben explorar siguiendo una secuencia:
- Occipitales
- Retroauriculares superficiales sobre la apófisis mastoides
- Preauriculares, situados inmediatamente por delante del pabellón auricular, comparando los de ambos lados
- Parotídeos y retrofaríngeos ( amigdalares) del ángulo mandibular
- Submaxilares situados a medio camino entre el ángulo y el vértice mandibular (a veces es necesario la palpación bimanual con unos dedos localizados a nivel bucal y los otros externamente). Es muy frecuente confundir una glándula submaxilar con una adenopatía
- Submentonianos en la línea media y por detrás del vérice de la mandíbula. A continuación palpamos desplazándonos hacia abajo a lo largo del cuello:
- Cervicales superficiales a lo largo del músculo esternocleidomastoideo
- Cervicales posteriores a lo largo del borde anterior del trapecio
- Cervicales profundos por debajo del esternocleidomastoideo, difíciles de explorar si se hace con mucha presión
- Supraclaviculares, palpando profundamente en el ángulo formado por la clavícula y el músculo esternocleidomastoideo, la zona de los ganglios de Virchow. Son sede frecuente de metástasis a causa de su localización al final del conducto linfático torácico y otros conductos asociados. Es posible encontrar ganglios palpables a ambos lados del cuello porque los conductos colectores mediastínicos de los pulmones se dirigen hacia ambos lados
La palpación cervical debe completarse con una exploración general de localización ganglionar. Para palpar los ganglios axilares se sujeta el antebrazo del paciente y se introduce la palma plana de la mano exploradora en el hueco axilar o, como alternativa, se deja que el antebrazo del paciente descanse en el de la mano que realiza la exploración, describiendo movimientos circulares con las puntas de los dedos y la palma, notando los ganglios axilares centrales -hacia la mitad de la pared torácica de la axila- y los ganglios axilares laterales -bajo el borde anterior del músculo dorsal ancho-.
Siempre se debe emplear un procedimiento sistemático para palpar otras regiones. Para los ganglios epitrocleares se sujeta el codo con una mano mientras se explora con la otra la depresión que existe por encima y detrás del cóndilo medial del húmero, a unos 3 cm proximalmente de la epitróclea humeral. Para los ganglios de regiones inguinal y poplítea se debe colocar al paciente en decúbito supino, con las rodillas ligeramente flexionadas.
Los ganglios inguinales superficiales superiores (femorales) se encuentran muy próximos a la superficie por encima de los conductos inguinales. Los ganglios inguinales inferiores se localizan en zonas más profundas de la ingle. Los ganglios de la región inguinal aumentan de tamaño cuando existen lesiones en la superficie del escroto o del pene.
El estudio de una adenopatía puede realizarse de acuerdo con la localización de los ganglios y el tipo de síntomas clínicos presentes, lo cual nos puede revelar datos diagnósticos que orienten las exploraciones complementarias. Por ejemplo, la presencia de adenopatías cervicales, sobre todo si son múltiples, acompañada de ganglios en otros territorios nos orientará hacia un linfoma o enfermedad infecciosa generalizada y en función de dicha orientación pediremos las pruebas complementarias.
Exploraciones complementarias
A veces la anamnesis, la exploración física y una analítica permite realizar el diagnóstico de la enfermedad, como ocurre en la mayoría de enfermedades exantemáticas como la rubeola o la mononucleosis infecciosa. En otrasocasiones hay que recurrir a otras pruebas. El estudio debe ser individualizado según la orientación diagnóstica clínica. Si existen adenopatías generalizadas el estudio es parecido al de la localizada, sumando también análisis inmunológico y serología virus de inmunodeficiencia humana (VIH).
Pruebas básicas ante una adenopatía sin causa evidente
- Iniciales: Hemograma, extensión de sangre periférica, velocidad de sedimentación globular (VSG), Bioquímica: función hepática, función renal, bilirrubina, fosfatasa alcalina, ácido fólico, hierro, vitamina B12.
- Posteriores: -Microbiología: serologías (Virus de Epstein-Barr (VEB), citomegalovirus, toxoplasmosis, VIH, virus de hepatitis B (VHB), lúes, rubeola, brucella),cultivos, baciloscopias, Mantoux.-Inmunología: factor reumatoide, inmunoglobulinas, poblaciones linfocitarias, anticuerpos antinucleares, anticuerpos anti-DNA.-Radiografía de tórax, con la que pueden estudiarse, entre otras patologías, quistes, calcificaciones tuberculosas, o cuerpos extraños radiopacos. -Ecografía abdominal, nos puede informar sobre ganglios retroperitoneales.-TAC torácico/abdominal, que permite valorar, por ejemplo, alteraciones vasculares, hematomas, tumores y quistes, tanto en localización como en
extensión, así como adenopatías retroperitoneales y mesentéricas. Es muy sensible para detectar adenopatías entre 1 y 2 cm de diámetro. -Gammagrafia con 67Ga y gammagrafía de tiroides. - Si con toda esta batería de pruebas no llegamos al diagnóstico etiológico se debe plantear la realización de -Punción aspiración con aguja fina (PAAF) y/o biopsia ganglionar. -La PAAF es una técnica eficaz para la valoración de las adenopatías superficiales en estudio inicial, siendo medio útil en reconocer metástasis y 10 linfadenitis específicas, no así en procesos linfoproliferativos y otros procesos como síndromes mieloproliferativos. -La biopsia ganglionar es diagnóstica en un 50-60% de los casos, sobre un 25 % de los casos no diagnósticos presentarán en un periodo variable de tiempo una enfermedad causal, normalmente un línfoma, por lo que se debe llevar un seguimiento estrecho de estos pacientes y repetir la biopsia si fuera necesario.
Algoritmo Diagnóstico Diferencial
Las adenopatías a nivel cervical se pueden diferenciar entre inflamatorias y no inflamatorias. Las adenopatías no inflamatorias englobarían a la neoplásicas. Con respecto a las neoplásicas, un 50% de ellas son tumores de los ganglios linfáticos y un 40% son metástasis de otros tumores. Suelen ser, si se trata de linfomas, grandes y múltiples.
En cuanto a la localización de la región neoplásica primaria se puede generalizar que los ganglios retrofaríngeos suelen corresponder a una neoplasia de cavul. Las adenopatías submaxilares y submandibulares están en relación con la cavidad oral y las amígdalas. Las adenopatías en la región cervical superficial nos orientan hacia neoplasias laríngeas o de seno piriforme.
Las adenopatías supraclaviculares nos hacen sospechar una localización esofágica o bronquial, o son metástasis de neoplasias digestivas supra o infradiafragmáticas, pulmonares, de mama o de próstata.
Las adenopatías inflamatorias pueden ser agudas o subagudas/crónicas. Las agudas están relacionadas más frecuentemente con procesos infecciosos de vías aerodigestivas altas, en el contexto de un síndrome febril con ganglios elásticos, rodaderos y dolorosos a la palpación que pueden provocar la inmovilidad voluntaria del cuello. Habitualmente no se requiere ninguna prueba complementaria para llegar al diagnóstico y su evolución espontánea es hacia la curación en dos o tres semanas, con una hipertrofia ganglionar residual durante bastante tiempo.
Dentro de las subagudas/crónicas hay que destacar una serie de entidades:
- Tuberculosis cervical: normalmente se trata de una adenopatía única, laterocervical, localizada frecuentemente a nivel del triángulo cervical posterior o en región submandibular, que puede fistulizar dejando una cicatriz característica pardusca llamada escrófula. Su diagnóstico es por cultivo de la muestra obtenida por PAAF o por estudio del ganglio extirpado.
- VIH: En inicio un síndrome compuesto de adenopatías, fiebre y artralgias que posteriormente pasa a tener adenopatías palpables y no dolorosas en dos o más regiones ganglionares.
- Toxoplasmosis: en la forma adquirida se presentan fases de síntomas similares a los de una gripe con temperaturas subfebriles y adenopatías inflamatorias occipitales y/o submandibulares.
- Sarcoidosis: Adenopatías, sobre todo, mediastínicas y supraclaviculares asociado a alteraciones oculares, de las glándulas lagrimales y salivales y demás síntomas.
- Otras: Tularemia, enfermedad por arañazo de gato, sífilis, brucelosis,
Tratamiento
El tratamiento de las adenopatías va a ser el de la enfermedad de base. Es importante valorar la presencia de enfermedad sistémica. Se asume que una adenopatía, según sea nuestra sospecha diagnóstica, se debe valorar de nuevo a los 15 días de su aparición junto con las pruebas complementarias y orientar su estudio en función de su evolución. Las complicaciones de las adenopatías no son muy frecuentes, pero se derivan de la compresión de estructuras vecinas, del grado de inflamación y de su posibilidad de fistulizar fundamentalmente.