Causas más frecuentes de hipertensión intracraneal
| ||||||
Causas más frecuentes de hipertensión intracraneal. Sin lugar a dudas, la causa mas común de aumento de la PIC son los Trauma craneoencefálico graves, de los cuales hasta el 54% de los pacientes son portadores de presiones por encima de 20 mmHg y el 92% de aquellos cuyas presiones son incontrolables, fallecen (31).
Otra causa frecuente son las hemorragias intracraneales de diferentes etiologías, siendo los aneurismas rotos la mas común dentro de este grupo, y que provocan esta alteración por varios mecanismos: Efecto de masa inducido por la sangre extravasada, edema cerebral reactivo a la injuria del tejido nervioso, vasoespasmo e infartos cerebrales (32).
Los tumores cerebrales, que se pueden manifestar de forma aguda, subaguda o crónica y que modifican la PIC por su propio efecto sobre los tejidos adyacentes o por bloqueo de la circulación de LCR. En las lesiones de crecimiento lento se puede ubicar al paciente en la porción ascendente de la curva volumen presión, con aumento substancial de la resistencia ( Elastance) y en la cual pequeños aumentos de volumen provocan significativos aumentos de los valores de la PIC.
Oras causas no infrecuentes son: El pseudotumor cerebral, abscesos intracraneales, inflamaciones especificas o no, trombosis venosas y una muy discutida y que necesita estudios posteriores el edema seco o Swelling Brain, mas frecuente en niños con trauma craneal (33).
Sumario
- 1 Ondas de presión.
- 2 Significación de las ondas de PIC.
- 3 Tratamiento.
- 4 Medidas Clínicas
- 5 Terapia Quirúrgica.
- 6 Referencias Bibliográficas.
- 7 Fuente
Ondas de presión.
El artículo de Lundberg en 1960 marcó pautas en el monitoreo de la PIC, pues se estudiaron 143 pacientes con síntomas y signos de hipertensión endocraneana (21). No obstante la mayor parte de los pacientes monitoreados por el autor eran portadores de tumores intracraneales, un grupo con hemorragias espontáneas y uno tercero con traumas craneoencefálicos. Se observaron tres tipos de ondas en función del tiempo y se denominaron como A, B y C.
Ondas A (Plateau Waves).
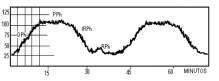
Se observó en 21 de 48 pacientes a los cuales se les realizó la medición con catéter intraventricular. Todos tenían papiledema bilateral y tuvieron cefaleas intermitentes. Estas ondas aparecieron tanto durante el sueño como durante los estados de alerta, pudiéndose desencadenar por actividad mental o muscular en relación con el dolor, maniobras de enfermería, visitas de familiares, etc. La aparición de estas ondas fue también evidente desde el punto de vista clínico pues los pacientes despiertos comenzaron con cefalea, intranquilidad, toma del sensorio, confusión mental, movimientos sin objetivo y en aquellos pacientes inicialmente con algún grado de depresión del nivel de conciencia aparecieron fenómenos motores, trastornos del ritmo respiratorio, profundización de la inconsciencia. Estos síntomas eran abortados con la retirada de L.C.R. Es de señalar que algunos pacientes alcanzaron cifras de hasta 100 mms de Hg sin alteración alguna, consideramos esta relacionado con su patología de base porque la experiencia actual muestra que con valores muy inferiores se bloquea el flujo cerebral en pacientes traumatizados, elemento que tiene pronóstico ominoso. Lundberg hipotetizó en su artículo que dichas ondas eran secundarias a alteraciones del flujo, lo cual ha sido extensamente demostrado (34,35). Rosner y Becker consideran que las ondas A son expresión de un mecanismo compensatorio ante la disminución de la Presión de Perfusión Cerebral (P.P.C.) pues aparece durante la hipercapnia, cambios metabólicos y otras situaciones (36). La onda A tiene cuatro fases bien delimitadas (36), las cuales reflejan todo el mecanismo de autorregulación ante la disminución de la P.P.C.: Figura 5 Fase de caída de la P.P.C. ( Drift phase). Fase de Meseta (Plateau phase). Fase de respuesta isquémica (Ischemic Response phase). Fase de resolución (Resolution phase).
Figura 5: Morfología y fases de la onda A. (DPh) Fase de caída de la P.P.C., (PPh) Fase de Meseta, (IRPh) Fase de Respuesta Izquémica, (RPh) Fase de Resolución. Fuente: Lee, K. R., Hoff, J, T.: Intracraneal pressure. In Youmans, J. R.: Neurological Surgery, 4th Edition. W.B.Saunders Company., 1996
Ondas B.
Son ondas menos específicas que las anteriores; pueden aparecer durante el sueño en individuos con valores normales de PIC, sin embargo son detectables en pacientes con clínica de hipertensión endocraneana, asociadas con frecuencia a respiración periódica del tipo Cheynes-Stokes (37).
Figura 6: Ondas B., tienen una amplitud hasta 50 mms de Hg. Fuente: Lee, K. R., Hoff, J, T.: Intracraneal pressure. In Youmans, J. R.: Neurological Surgery, 4th Edition. W.B.Saunders Company., 1996 Su frecuencia es de una y media o dos por minuto y cuando están presentes en pacientes con aumento de la PIC por largos periodos traducen disfunción cerebral, Figura 6 Se piensa que su aparición esta relacionada con variaciones fisiológicas o patológicas del flujo sanguíneo cerebral, sin embargo los mecanismos específicos no están aun esclarecidos (38).
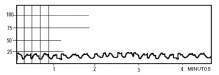
Ondas C
Figura 7: Ondas C, son las de mayor frecuencia, de 4 a 8 por minuto y menor amplitud, por debajo de 20 mms de Hg. Fuente: Lee, K. R., Hoff, J, T.: Intracraneal pressure. In Youmans, J. R.: Neurological Surgery, 4th Edition. W.B.Saunders Company., 1996 Estas ondas tienen mayor frecuencia pero menor amplitud que las descritas anteriormente. Ocurren en individuos normales por lo cual no tienen significación patológica. Son el resultado de la transmisión al espacio intracraneal de las ondas Traube-Hering-Mayer u ondas vasomotoras de la tensión arterial. Figura 7.
Significación de las ondas de PIC.
El monitoreo de la PIC tiene como objetivo predecir la elevación de las presión intracraneana por encima de los limites fisiológicos, una vez que los mecanismos tampones son insuficientes para su compensación. Es ideal que el diagnostico de la hipertensión endocraneana se realice antes de que existan manifestaciones clínicas, y mejor aún cuando está aun en niveles inferiores al límite superior de la normalidad, específicamente en el segmento "seguro" de la curva volumen-presión (C.V-P), donde cambios en el volumen intracraneal son bien tolerados pues la adaptabilidad (Compliance) es alta y la resistencia (Elastance) es escasa, mientras mas a la izquierda en la C.V-P se encuentre el paciente mayor es su capacidad compensadora. La primera manifestación de incapacidad para tolerar volúmenes intracraneales progresivos es la variación de la morfología en las ondas cardiacas y respiratorias, pues ambas traducen un aumento del componente sanguíneo intracraneal. Esta modificación en la tolerancia al volumen intracraneal puede obedecer a dos mecanismos fundamentales: Aumento de la resistencia ó vasodilatación cerebral; la determinación de la causa especifica se realiza analizando la razón entre ondas cardiacas y respiratorias; un valor bajo indica aumento de la resistencia (39). Varios maniobras se han diseñado para determinar la posición de un paciente en la C.V-P; Marmarou diseño el Indice volumen-presión (I.V-P), definido como la el volumen de líquido necesario para elevar la presión de apertura 10 veces (40). Esta medición describe la relación volumen-presión para un rango de valores de PIC. El calculo asume que el logaritmo matemático de la PIC tiene una relación lineal con el volumen añadido y una desviación correspondiente al valor del I.V-P., mientras menor es el I.V-P menos espacio disponible existe para acomodar nuevos volúmenes (41). Otros autores como Miller (11) y Wilkinson (42) diseñaron la Respuesta volumen-presión y la Reserva volumen-presión, respectivamente, mediante la inyección de determinados volúmenes de Solución Salina con el objetivo de evaluar la capacidad de los tampones. Estos procederes tienen como inconvenientes la posibilidad de sepsis, especialmente por Staphylacoccus epidermidis, la administración de volúmenes intracraneales que ocasionalmente provocaban hipertensiones mantenidas, además la limitación en el monitoreo continuo de los pacientes. Por estos motivos se desarrolló el sistema para el análisis de las ondas cardiacas, pues estas son la imagen de la entrada en el interior del árbol vascular cerebral de un volumen constante y relativamente estable, el gasto cardiaco cerebral, por lo tanto un cambio en la amplitud expresa un cambio en la relación volumen presión ó un cambio en la cantidad de sangre que penetra al cráneo. Este último parámetro es de difícil medición pues depende del gasto cardiaco, de la resistencia vascular cerebral en cada latido y del drenaje venoso. Por todas estas razones la relación entre la amplitud del pulso y la resistencia cerebral permanece poco definida. No obstante, la morfología de la onda cardiaca se relaciona con la PIC pues para valores normales de esta última la onda de percusión es la mas alta Figura 2, a diferencia de la hipertensión intracraneana donde la onda Tidal alcanza una amplitud superior.
Tratamiento.
El manejo de la hipertensión endocraneana se ha modificado de forma substancial desde la introducción de las modernas formas de neuromonitoreo, resultando inadmisible el empleo de drogas u otros medios sin la correspondiente justificación fisiopatológica en el caso especifico. Hemos hablado al inicio de la revisión de los componentes del contenido intracraneal, tejido encefálico, sangre y líquido cefalorraquídeo y de como cada uno de estos puede aumentar de forma independiente ó en algunas ocasiones mas de uno a la vez; este última variante es muy frecuente en los traumatismos craneoencefálicos. Los avances actuales permiten que el tratamiento de los aumentos en la PIC sea causa-dirigido. Ejemplo: Si existe una obstrucción en la circulación del LCR por un sellaje de las cisternas basales, como consecuencia de una hemorragia subaracnoidea ó una meningoencefalitis bacteriana, el tratamiento debe ir encaminado a diminuir la producción de LCR y/ó vencer la obstrucción, por varios métodos que no son el objetivo de este tema. Si existe un hematoma subdural crónico que este provocando un conflicto de espacio es indicativa su evacuación quirúrgica; pero sin duda que la causa más frecuente de hipertensión endocraneana lo constituyen los traumatismos craneoencefálicos y los tumores cerebrales a los cuales dedicaremos un espacio mayor. Los traumas craneales pueden incrementar la PIC por disímiles mecanismos dentro de los cuales el edema cerebral, la congestión vascular cerebral y los hematomas cerebrales son los mas frecuentes; sin embargo una hidrocefalia secundaria a un hematoma de fosa posterior ó a una hemorragia subaracnoidea postraumática no son excepcionales. El manejo intensivo del trauma craneoencefálico a través del monitoreo de la PIC, la saturación de oxigeno en el bulbo de la vena yugular y la medición contínua de la presión arterial media nos indican con relativa seguridad cual es la causa especifica del aumento en la PIC. Ejemplo: Una vez que se ha descartado un hematoma intracraneal por una Tomografía Computada de urgencia y solo aparecen en la imagen lesiones difusas, a decir edema cerebral ó focos de hemorragia y contusión sin criterio quirúrgico, es elemental conocer el estado de la autorregulación cerebral para aplicar los diversos métodos disponibles para el tratamiento de la hipertensión endocraneana. La utilización de los diuréticos osmóticos ( Manitol 20%) en un paciente con daño extenso de la barrera hematoencefálica puede complicar su evolución, al igual que el uso indiscriminado de la hiperventilación ó los barbitúricos. En el caso de los tumores intracraneales, el edema cerebral en cualquiera de sus variantes ó la hidrocefalia provocan aumento de la PIC, por lo cual el uso de esteroides ó una derivación de la circulación del LCR deben tener su fundamento en la causa directa. El tratamiento lo dividiremos en medidas clínicas y quirúrgicas, haciendo énfasis en el primer grupo.
Medidas Clínicas
- Posición del paciente.
- Hiperventilación Mecánica.
- Manejo de fluidos.
- Diuréticos Osmóticos.
- Coticoesteroides.
- Barbitúricos.
- Hipotermia
- Indometacina.
- Oxigeno hiperbárico.
Posición del Paciente.
Por mucho tiempo fue criterio generalizado la elevación de la cabeza en los pacientes con traumas craneoencefálicos graves de 30 a 45 grados sobre el nivel de la aurícula izquierda; sin embargo estudios ulteriores no han demostrado variaciones significativas de la PIC con las modificaciones en la altura de la cabeza. Existen factores hipotéticos que justifican tales conductas, de estos el mas universal refiere que la elevación de la cabeza mejora el drenaje venoso intracraneal; criterio con el que no todos los autores están de acuerdo. Ejemplo: Algunos plantean que el componente vascular venoso intracraneal esta de hecho reducido durante la hipertensión endocraneana pues las venas superficiales se colapsan; pero ¿sucede lo mismo con los senos venosos, cuyas paredes son de origen dural y de hecho resistentes a la compresión?; por otra parte otros consideran que las modificaciones en la presión son provocadas por cambios hidrostáticos.(40) En contra de esta posición algunos autores fundamentan que el Fowler disminuye el retorno venoso y por lo tanto una caída del gasto cardiaco, con la consiguiente disminución de la presión de perfusión cerebral.(37) No obstante existen algunas afirmaciones con respecto a la posición corporal cuya veracidad se ha demostrado; nos referimos a las modificaciones provocadas en el retorno venoso por la lateralización del cuello con la correspondiente compresión de venas yugulares, la cual puede provocarse además por la gasa utilizada para fijar el tubo endotraqueal. En conclusión la posición de la cabeza debe valorarse en cada paciente de forma individual, es decir posición optimizada.
Hiperventilación Mecánica.
El primer aspecto que debemos mencionar no esta directamente relacionado con la ventilación mecánica y sí con la importancia de garantizar una vía aérea permeable y con suficiente O2 para la correcta difusión. En los pacientes con depresión del nivel de consciencia el estímulo autonómico a la respiración esta con frecuencia disminuido, además de la obstrucción en las vías aéreas, esta situación provoca aumento de la presión intratoracica e interferencia con el drenaje venoso yugular(43-44-45). El problema fundamental resultado de la hipoventilación es la hipercapnia, alteración que induce el metabolismo anaerobio con la consecuente acidosis láctica y daño de la membrana celular, además de fenómenos de robo vascular en las regiones del encéfalo con daño de la autorregulación, de hecho muy frecuente en el trauma craneal donde la respuesta del lecho vascular a las modificaciones de la presión de CO2 no es uniforme en tiempo ni espacio. La vasoplejía, por daño de la capacidad autorreguladora provoca desplazamiento de sangre desde el tejido lesionado hacia el sano como consecuencia de la vasodilatación de este ultimo ante la hipercapnia.(46-47) Desde el punto de vista teórico la hiperventilación debe provocar un resultado contrario, la hipocapnia, estado que debe desencadenar una vasoconstrición inducida por la alcalosis del medio interno y como resultado disminución del componente intravascular; sin embargo todo no sucede de esta manera. En los pacientes con traumas craneoencefálicos existen conflictos que provocan disyuntivas terapéuticas, por ejemplo: la respuesta a la hipocapnia está reducida y además cuando aparece tiene una duración efímera. Tal situación dificulta la aplicación del método hiperventilatorio. Si analizamos situaciones análogas desde el punto de vista bioquímico veremos que la reacción entre el ácido láctico y el bicarbonato consume este ultimo compuesto, buffer elemental en el mantenimiento del equilibrio ácido-básico, y aun después de expulsado el CO2 resultante de la reacción descrita, prevalece la acidosis del medio celular que provoca vasodilatación e hipertensión endocraneana. La suspención de la hiperventilación en tal situación motiva aumento de la PIC por fenómeno de rebote.
Manejo de Fluidos.
En el tratamiento de los pacientes con lesiones postraumáticas severas del S.N.C. se preconizo inicialmente la restricción de fluidos; sin embargo en la actualidad esta demostrado la utilidad de las soluciones expansoras del plasma e incluso catecolaminas, siempre que se utilicen simultáneamente con medidas para disminuir la PIC, como: El drenaje de LCR a través de catéter intraventricular, el uso de diuréticos osmóticos y otros métodos. El objetivo primordial de todo el tratamiento antihipertensivo endocraneal, a decir las medidas encaminadas a reducir la PIC e incrementar la presión arterial media, es mantener una presión de perfusión cerebral adecuada a expensas de cualquier otro parámetro. En estudios recientes se ha evidenciado la ausencia de correlación entre la cantidad de Sodio y fluidos administrados durante las primeras 72 horas con la PIC y el estado al egreso de los pacientes.(48) La mortalidad de los pacientes con traumas craneales se duplica en presencia de hipotensión arterial, por lo tanto el manejo de fluidos debe ser optimizado para cada caso. Otra de las vertientes para las cuales se administran los líquidos en infusión son las llamadas dosis de resucitación, que se aplican durante los estados de hipotensión arterial en pacientes con traumas craneales asociados ó no. Dentro de sus efectos se plantean:
- Incremento del volumen circulante.
- Hemodilución y sus ventajas.
- Disminución de la PIC por la respuesta vasoconstrictora que desencadenan.
Los compuestos mas utilizados son el Ringer-Lactato a dosis de 40 ml / Kg. , la Solución Salina Hipertónica 7.5% a dosis de 4 ml / kg. y el Dextran.(49)
Diuréticos Osmóticos.
Se han utilizado varios diuréticos con propiedades osmóticas en la tratamiento de la hipertensión endocraneana, dentro de estos el Manitol es preferido pues disminuye la PIC por varios mecanismos, además que modifica de forma substancial la homeostasis intracraneal.(50-51)
Efectos ventajosos del Manitol:
- Reduce la resistencia del parénquima cerebral a la compresión, Elastance.
- Provoca vasoconstricción cerebral.
- Modifica las características reológicas de la sangre, por hemodilución y aumento en la deformabilidad eritrocitaria, es decir disminuye la viscosidad sanguínea.
- Disminuye la resistencia vascular cerebral.
- Aumenta el volumen intravascular circulante y por consecuencia la presión arterial media, el gasto cerebral y la presión de perfusión cerebral.
- A través de estos mecanismos reduce la presión intracraneal.
Estas propiedades son mas significativas cuando la autorregulación esta intacta, de lo contrario si existe un extenso daño la barrera hematoencefálica disminuyen sus ventajas y en tal situación la extravasación del diurético puede provocar el efecto osmótico inverso y por lo tanto aumento en la PIC.
Efectos adversos del Manitol.
- Es posible la aparición de hipertensión endocraneana por mecanismo de rebote, cuando se utiliza por tiempos prolongados y se retira de forma rápida.
- La osmolaridad sanguínea por encima de 320 mOsm/L puede provocar daño renal.
- Puede desencadenar edema pulmonar por atrapamiento de la macromolécula.
- Hiperpotasemia.
- Disbalances de líquidos y electrolitos.
- Acidosis.
- La administración de este medicamento debe hacerse preferentemente a través de una vena profunda ó una periférica de calibre grueso pues provoca flebitis química con alta frecuencia.
La dosis recomendada de Manitol % es de 0.25 - 2 g / Kg. / Dosis cada 4 u 8 horas, independientemente que se ha utilizado en infusión continua ó en dosis hiperfraccionadas (Cada 2 horas). El pico de acción esta entre 15 a 20 minutos después de la infusión. La utilización simultánea de diuréticos de Asa, específicamente la Furosemida (Lasix), incrementa el efecto del Manitol. Su administración debe hacerse 15 minutos después del osmótico. Por todos los efectos adversos del Manitol se han estado utilizando otros compuestos en el tratamiento del trauma craneal, sobre todo para sustituir sus efectos sobre el volumen intravascular, la presión intracraneal y la capacidad de modificar las características reológicas, nos referimos a la Solución Salina Hipertónica al 3%, 5% ó 7.5% con los cuales los resultados son buenos pero aun el numero de pacientes es muy limitado.(52)
Corticoesteroides
El uso de los esteroides en el tratamiento de la hipertensión endocraneana ha sido ampliamente estudiado, independientemente que existen aun divergencias en el análisis de los resultados (53-54) Esta demostrado la ausencia de efectos beneficiosos en el edema postraumático ó en el producido en los accidentes vasculares encefálicos, infartos ó edema perihemorrágico. Sin embargo el edema presente en los tumores intracraneales es altamente reversible con el uso de Dexametazona y Alfametilprednisolona; aunque el efecto es de corta duración, por ejemplo: se plantea que el pico de respuesta a los esteroides en los tumores intracraneales metastásicos alcanza una semana, periodo después del cual declina su efecto. Los mecanismos a través de los cuales actúan no están dilucidados, no obstante se plantean hipótesis como la estabilización de las membranas lisosómicas y la barrera hematoencefálica , además de la disminución de la respuesta del sistema inmune ante la presencia de un tejido con características anormales al resto del tejido circundante. Se han ensayado otros esteroides como el Tirilazad, medicamento que se empleo inicialmente en el tratamiento del trauma espinal grave con compromiso neurológico y mas tarde se extendió su uso a los tumores cerebrales. Las dosis ideales aun no están determinadas y se usan regímenes a bajas dosis de Dexametazona, 10 mgs de dosis de carga seguidos por 4 mgs por vía endovenosa cada 6 horas.
Barbitúricos.
La primitiva observación de Horsley, en 1937, acerca de que el Pentobarbital producía un descenso en la presión del liquido cefalorraquídeo no fue aprovechada hasta 36 años después por Shapiro y col.(55) Este grupo de drogas se utilizan en el tratamiento de la hipertensión intracraneal cuando las demás medidas han fracasado.
Efectos ventajosos de los Barbitúricos.
- Provocan vasoconstrición en el tejido normal, reduciendo la PIC.
- Fenómeno de Robin Hood, a través de el mecanismo descrito anteriormente desplazan sangre del tejido sano al lesionado, mejorando de esta forma la circulación regional el las regiones encefálicas que mas lo necesitan.
- Disminuyen la actividad metabólica del encéfalo y por lo tanto el consumo de oxigeno.
- Disminuyen la formación de edema, la acumulación de Calcio intracelular.
- Actúan como colectores de radicales libres.
- Estabilizan las paredes lisosómicas.
- Intervienen en la cadena metabólica del Acido Araquidónico, inhibiendo en algún punto de la misma la formación de Prostaglandinas, Tromboxanos y Leucotrienos cuyas acciones vasomotoras y sobre la coagulación son susceptibles de causar daño cerebral.
Efectos adversos de los Barbitúricos.
- Vasodilatación periférica, con disminución del retorno venoso y caída del gasto cardiaco.
- Aminoran la capacidad contráctil del miocardio, con la consiguiente hipotensión arterial y caída de la presión de perfusión cerebral.
- Deprimen el nivel de consciencia, por lo tanto interfieren con la evaluación neurológica continua del paciente grave.
- Su uso necesita de ventilación controlada, monitoreo de la P.A.M. y electroencefalograma, no siempre disponibles ó en las mejores condiciones.
- Interviene con los mecanismos termorreguladores, causando hipotermia y bloqueando la respuesta térmica ante las infecciones.
- La depresión leucocitaria inducida por barbitúricos interfiere con los mecanismos de respuesta inespecíficos ante las infecciones.
- No tiene efecto beneficioso en los aumentos de PIC secundarios a infartos cerebrales.(56)
Un punto interesante lo constituye el tipo de barbitúrico a emplear, pues si se desea un efecto rápido debe utilizarse el Thiopental (57) pero el de mas frecuente uso en la practica es el Pentobarbital a dosis de carga de 3 - 10 mgs / kg. Administrados en un periodo entre media hora y 3 horas, la dosis de mantenimiento será de 0.5 - 3 mg / kg. / hora (58). Algunos autores consideran elemental el seguimiento de la barbituremia a diferencias de otros que no la consideran necesaria pues las dosis aplicadas deben ser personalizadas, por lo cual sus valores en sangre no traducen su efecto, ni toxicidad. ¿Cuando debe retirarse la terapia con barbitúricos?. Varias e imprecisas respuestas pueden darse; sin embargo existen criterios para suspender la terapia como: Hipertensión intracraneal incontrolable después de 48 horas de iniciada la terapia. Si por el contrario la respuesta de la PIC ha sido favorable, se retirara de forma progresiva para evitar el fenómeno de rebote.
Hipotermia.
El uso de la hipotermia convencional, denominándose así al descenso de la temperatura corporal por debajo de 30° centígrados, se utilizó en el tratamiento de la hipertensión intracraneal puesto que disminuye la actividad metabólica, el consumo de oxigeno y el flujo sanguíneo cerebral. No obstante el gran numero de complicaciones que se producían, además de las dificultades técnicas para mantener esta temperatura limitaron su aplicación practica. Se han realizado estudios con hipotermia moderada que ha arrojado efectos beneficiosos sobre los aumentos de PIC, pero el escaso numero de pacientes exige el análisis de grupos mayores. (59)
Indometacina
Recientemente se ha utilizado la Indometacina en el tratamiento de la hipertensión endocraneal, sugiriéndose que el mecanismo de acción es el siguiente: Disminución del flujo sanguíneo cerebral asociado a incremento en la diferencia arteriovenosa de O2, sin afectar la captación cerebral de O2, modificar la diferencia arteriovenosa de Lactato ni el índice Oxigeno-Lactato.(60) En estudios realizados en niños con lesiones cerebrales e incrementos agudos en la PIC se ha concluido que puede incrementar la perfusión cerebral global e incremento de la saturación de O2 en el bulbo de la vena yugular.(61-62) La indometacina se ha administrado por varias vías incluida la rectal, la dosis de carga recomendada es de 0.4 mg / kg. seguida de una infusión de 0.4 mg / kg. / hora; el periodo de acción es de aproximadamente 6 horas sin evidencias de adaptación en este periodo.(63) Algunos autores la han utilizado asociada a la hiperventilación sin demostrarse un patrón de comportamiento con el uso combinado de estos métodos terapéuticos.(64)
Oxigeno hiperbárico
La aplicación del oxigeno hiperbárico tiene su fundamento en la disminución del flujo sanguíneo cerebral y el incremento de la oxigenación tisular. Su aplicación clínica ha demostrado mejoría en los índices de mortalidad de los grupos tratados con respecto al control, 42 % vs 17% respectivamente. Pero la ausencia de recuperación de aquellos pacientes en grupos de baja calidad de vida limita su uso, es decir que aumenta el numero de pacientes con secuelas graves.(65)
Terapia Quirúrgica.
Los métodos quirúrgicos para la solución de conflictos de presión intracraneal los dividiremos en dos grupos: Procederes para lesiones con efecto de masa y aquellos para el tratamiento en lesiones no evacuables. En el primer grupo se incluyen pacientes con hematomas intracraneales postraumáticos, tumores cerebrales, hidrocefalias, abscesos cerebrales, etc. en los cuales esta demostrado que la remoción quirúrgica de la lesión resuelve de forma total o parcial el aumento de la PIC con unos resultados indiscutibles, a este tipo de tratamiento lo denominamos específicos El manejo quirúrgico de pacientes sin lesiones removibles, que denominamos tratamiento inespecífico, es el mas controversial. Son individuos con lesiones difusas que aunque aumentan la PIC, no tienen volumen como para ser removidas de forma independiente del parénquima adyacente. Se aplican dos técnicas fundamentales: La descompresión ósea y/ó remoción de tejido cerebral. Cuando se realizan las descompresiones óseas los sitios de mas frecuente ataque son los huesos temporales, que se resecan y abre la duramadre subyacente; otra técnica quirúrgica son las descompresiones bifrontales sin apertura dural.(66) La resección de tejido cerebral es también un método útil, pero con este debemos ser mas cuidadosos pues debe resecarse tejido poco ó nada elocuente en las funciones encefálicas. Los sitios escogidos son generalmente los lóbulos temporales y frontales, preferentemente no dominantes; sin embargo solo el mapeo cortical transquirúrgico es capaz de asegurar que región cortical tiene una u otra función Ambos métodos han demostrado ser beneficiosos en el tratamiento de pacientes con traumas craneales, disminuyendo la morbi-mortalidad por esta causa.
Referencias Bibliográficas.
30- Battro, A., Segura, R.G., Elicabe, C.A. Influence od respiration on blood pressure in man with a note on vasomotor waves. Arch. Intern. Med. 1944; 73:29-40 31-Miller, J. D., Butterworth, J.F.,Gudeman, S. K. Further experience in the manegment of severe head injury. J. Neurosurg. 1981; 54:289-299 32-Nornes, H., Magnaes, B. intracraneal pressures in patients with ruptured saccular aneurysm. J. Neurosurg. 1972; 36:537-547 33-Miller, J.D.: Intracranial pressure monitoring. Br.J. Hosp. Med. 1978; 19:497-503 34-Hayashi, M., Kobayashi, H., Handa,.Y. Brain blood volume and blood flow in patients with plateau waves. J. Neurosurg. 1985; 62:556-561 35-Risberg, J., Lundberg, N., Invarg, D. H. Regional cerebral blood volume during acute transient rises of the intracraneal pressure( plateau waves).J. Neurosurg. 1969; 31:310 36-Rosner, M.J.,Becker, D.P. Origin and evolution of plateau waves: Experimental observations and a theoretical model. J. Neurosurg. 1984; 60:312-324 37-Martin, G. Lundberg’s B waves as a feature of normal intracraneal pressure. Surg. Neurol. 1978; 9:347-348 38-Newell, D. W., Aaslid, R., Stooss, R. The relationship of blood flow velocity fluctuations to intracraneal pressure B waves. J. Neurosurg. 1992; 76:415-421 39- Dearden, N.M.: Intracranial pressure monitoring. Care Critically III 1985; 1: 8-13 40- Bradbury, M.W.B., Cole, D.F. The role of the lymphatic system in drainage of cerebrospinal fluid and aqueous humor. J Phisiol. 1980; 299: 353-365 41- Maset, A., Marmarou, A. Ward, J.D. Pressure Volume Index in Head Injury. J. Neurosurg. 1987; 67:832-840 42- Wilkinson, H. A., Arredondo, D., Weems, S. Intracraneal presssure reserve testing: A study in experimental animals. Arch.Neurol. 1978; 35: 567-576 43- Yundt, K.D., Diringer, M.N. The use of hyperventilation and its impact on cerebral ischemia in the treatment of traumatic brain injury. Crit-Care-Clin. 1997 Jan; 13(1): 163-84 44- DeSalles, A.A.F., Kontos, H.A., Becker, D.P. Prognostic significance of ventricular CSF lactic acidosis in severe head injury. J. Neurosurg. 1986; 65:615-624 45-Manitol-Muizelaar, J.P., Litz, H.A., Becker, D.P. Efect of mannitol on ICP and CBF and correlation with pressure autorregulation in severely head-injury patients. J. Neurosurg. 1984; 61: 700-706 46- Clarke-J.P. The effects of inverse ratio ventilation on intracraneal pressure: a preliminary report. Intensive-Care-Med. 1997 Jan; 23(1): 106-9 47- Geraci,E., Geraci, T. A look at recent hyperventilation studies: outcomes and recommendations for early use in the head-injured patient. J-Neurosci-Nurs. 1996 Aug; 28(4): 222-4, 229-33 48- Shackford-S.R. Effect of small-volume resuscitation on intracraneal pressure and related cerebral variables. J-Trauma. 1997 May; 42(5 Suppl): S48-53 49- Anderson,J.T., Wisner,D.H., Sullivan,P.E., Matteucci,M., Freshman,S., Hildreth,J., Wagner,F.C. Jr. Initial small-volume hypertonic resuscitation of shock and brain injury: short- and long-term effects. J-Trauma. 1997 Apr; 42(4): 592-600; discussion 600-1 50- Kirkpatrick,P.J., Smielewski,P., Piechnik,S., Pickard,J.D., Czosnyka,M.: Early effects of mannitol in patients with head injuries assessed using bedside multimodality monitoring. : Neurosurgery. 1996 Oct; 39(4): 714-20; discussion 720-1 51- Brain Trauma Foundation. The use of mannitol in severe head injury. J-Neurotrauma. 1996 Nov; 13(11): 705-9 52- Hartl,R., Ghajar,J., Hochleuthner,H., Mauritz,W.: Treatment of refractory intracranial hypertension in severe traumatic brain injury with repetitive hypertonic/hyperoncotic infusions. Zentralbl-Chir. 1997; 122(3): 181-5 53- Brain Trauma Foundation. The role of glucocorticoids in the treatment of severe head injury. J-Neurotrauma. 1996 Nov; 13(11): 715-8 54- Schoeman,J.F., Van-Zyl,L.E., Laubscher.J.A., Donald,P.R. Effect of corticosteroids on intracranial pressure, computed tomographic findings, and clinical outcome in young children with tuberculous meningitis. Pediatrics. 1997 Feb; 99(2): 226-31 55- Net Castel, A: Barbituricos a dosis altas en el traumatismo craneoencefalico grave. Neurologia. 1988; Vol 3: 209-210 56-Schwab,S., Spranger,M., Schwarz,S., Hacke,W. Barbiturate coma in severe hemispheric stroke: useful or obsolete?. : Neurology. 1997 Jun; 48(6): 1608-13 57-Russo, H., Bressolle,F., Duboin,MP. Pharmacokinetics of high-dose thiopental in pediatric patients with increased intracranial pressure. Ther-Drug-Monit. 1997 Feb; 19(1): 63-70 58- Brain Trauma Foundation. The use of barbiturates in the control of intracranial hypertension. J-Neurotrauma. 1996 Nov; 13(11): 711-4 59- Schwartz,A.E., Stone,J.G., Finck,A.D., Sandhu,A.A., Mongero,L.B., Adams,D.C., Jonassen,A.E., Young,W.L. Michler,R.E. Isolated cerebral hypothermia by single carotid artery perfusion of extracorporeally cooled blood in baboons. Neurosurgery. 1996 Sep; 39(3): 577-81; discussion 581-2 60- Bundgaard,H., Jensen,K.A., Cold,G.E., Bergholt,B., Frederiksen,R.O., Pless,S. Effect of indomethacin on the intracranial pressure. Ugeskr-Laeger. 1997 Jun 30; 159(27): 4261-5 61- Imberti,R., Bellinzona,G., Ilardi,M., Bruzzone,P., Pricca.P. The use of indomethacin to treat acute rises of intracranial pressure and improve global cerebral perfusion in a child with head trauma. Acta-Anaesthesiol-Scand. 1997 Apr; 41(4): 536-40 62- Bundgaard,H., Jensen,,K., Cold,G.E., Bergholt,B., Frederiksen,R., Pless.S. Effects of perioperative indomethacin on intracranial pressure, cerebral blood flow, and cerebral metabolism in patients subjected to craniotomy for cerebral tumors. J-Neurosurg-Anesthesiol. 1996 Oct; 8(4): 273-9 63-Jensen,K.A., Christensen,S.K., Nielsen,E.M., Bunemann,L.K., Therkelsen,K., Knudsen,F. Cerebral blood flow and indomethacin. The effect of different doses administered as continuous intravenous infusions or as suppositories in healthy adults. Ugeskr-Laeger. 1997 Jun 30; 159(27): 4257-60 64- Dahl,B., Bergholt,B., Cold,G.E., Astrup,J., Mosdal,B., Jensen,K., Kjaersgaard,J.O. CO(2) and indomethacin vasoreactivity in patients with head injury. Acta-Neurochir-Wien. 1996; 138(3): 265-73 65- Rockswold, G.L., Ford S.E., Anderson, D.C. Results of a prospective randomized trial for treatment of severely brain injured patients with hyperbaric oxygen. J. Neurosurg. 1992; 76: 929-934 66- Bagley,R.S., Harrington,M.L., Pluhar,G.E., Keegan,R.D., Greene,S.A., Moore,M.P., Gavin,P.R. Effect of craniectomy/durotomy alone and in combination with hyperventilation, diuretics, and corticosteroids on intracranial pressure in clinically normal dogs. Am-J-Vet-Res. 1996 Jan; 57(1): 116-9
Fuente
- Pérez Falero, Raúl Andrés; Cardentey Pereda, Angeles de Lourdes;
Arenas Rodríguez, Ivan; Viñas Machin, Pedro L. Hipertensión Endocraneana
- Tomado de [1]