El factor Rh en el embarazo
| ||||
Sumario
Concepto
Fue un misterio que duró siglos: mujeres que daban a luz un primer hijo sano, pero que luego, en sus siguientes embarazos, sufrían abortos espontáneos, partos de fetos muertos o bebés con anemia, ictericia u otros problemas graves de salud. Hubo que esperar a 1940 para conocer el origen del problema, año en que se detectó la existencia de un nuevo antígeno (proteína) en la membrana de los glóbulos rojos de la mayoría de la población. Este antígeno se denominó Rh, ya que las primeras investigaciones se llevaron a cabo con un simio del tipo Macaccus rhesus. Si el antígeno se encuentra en nuestra sangre, seremos Rh positivo, y si no lo tenemos seremos Rh negativo. Ser Rh negativo no conlleva ningún problema de salud, pero puede convertirse en uno si eres mujer, estás embarazada o estás planeando un embarazo con un hombre que es Rh positivo, ya que el bebé puede sufrir un proceso que, si se detecta durante el embarazo, recibe el nombre de eritroblastosis fetal, y que, si se diagnostica a un recién nacido, se denomina enfermedad hemolítica. Esta enfermedad, de aparición habitual en el segundo hijo, acarrea problemas de leves a muy graves, aunque hoy en día es fácilmente detectable y, sobre todo, prevenible.
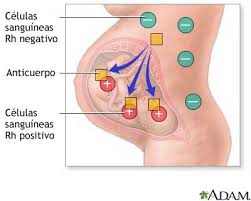
Incompatibilidad del factor Rh en el segundo embarazo
Si el feto resulta Rh positivo, existe el peligro de que algunos de sus glóbulos rojos penetren a través de la placenta en el flujo sanguíneo de la madre durante el embarazo y, especialmente, durante el parto y el nacimiento. El sistema inmune de la madre reacciona entonces creando anticuerpos para protegerse. Esta activación se denomina ‘sensibilización’ (isoinmunización al Rh): el sistema inmune de la madre guarda entonces esos anticuerpos por si las células extrañas vuelven a aparecer. Por regla general, los primogénitos, aunque sean Rh+, no se ven afectados (0,4 a 2% de todos los casos) por esta incompatibilidad a menos que la madre haya sufrido con anterioridad un aborto, un embarazo ectópico o alguna transfusión sanguínea de sangre Rh+ que podrían haber sensibilizado su organismo, ya que toma su tiempo que ésta desarrolle los suficientes anticuerpos para atacar la sangre fetal. Por ese motivo se dice que la incompatibilidad del factor Rh es más peligrosa en el segundo embarazo.
Cuándo no hay peligro
Si en el segundo embarazo el bebé hereda el grupo sanguíneo de la madre, entonces tampoco existirá problema alguno. Lo mismo cuando ambos progenitores son Rh positivo; tampoco si la madre es Rh positivo y el padre Rh negativo o cuando ambos progenitores son negativos: el bebé lo será forzosamente también. El posible peligro siempre viene cuando la madre es negativa y el padre positivo. Pero eso, uno de los primeros y más importantes análisis que debe hacerse una pareja que está pensando en concebir es un análisis de sangre que sirva para conocer su grupo sanguíneo y Rh con el fin de excluir posibles incompatibilidades entre ellos.
Cómo se previene la incompatibilidad Rh
Hoy en día, la incompatibilidad Rh se puede prevenir casi en su totalidad. Si existe el riesgo de desarrollarla, los médicos administran dos inyecciones de inmunoglobulina de Rh (RhIg) durante el primer embarazo. La primera inyección se pone alrededor de las 28 semanas de embarazo y la segunda en el posparto inmediato, dentro de las 72 horas después del parto. Lo que hace la inmunoglobulina de Rh es actuar como una vacuna, impidiendo que el cuerpo de la madre genere anticuerpos peligrosos Rh que pueden causar dificultades serias en el recién nacido o complicar futuros embarazos. Esta inyección previene la sensibilización en más del 95 por ciento de las mujeres Rh-negativas. También es necesario administrar RhIg a una mujer Rh-negativa después de un aborto espontáneo, un embarazo ectópico, un aborto inducido o una transfusión de sangre con sangre Rh-positiva. Asimismo, se recomienda realizar este tratamiento después de practicar una amniocentesis o de otra prueba prenatal llamada muestra del villus coriónico (CVS). La protección que brinda la RhIg sólo dura unas doce semanas, por lo que es necesario repetir el tratamiento durante cada embarazo y ante las situaciones antes descritas, en que las células sanguíneas del feto pueden mezclarse con la sangre de la madre.
Sensibilizada al factor Rh
La inmunoglobina no funciona si la mujer ya estaba previamente sensibilizada. Para saberlo, es necesario realizar el test de Coombs indirecto, un análisis de sangre incluido en el protocolo prenatal y que detecta la presencia de anticuerpos que pudieran generar incompatibilidades entre la sangre de la madre y el feto. Esta prueba se realiza entre la octava y novena semana de gestación y que hay que repetirla en la semana 26 y, en caso de duda, en la semana 34. Si el resultado es positivo, algunos médicos sugieren realizar una amniocentesis para determinar si el feto es Rh-positivo o Rh-negativo (algunos experimentos indican la posibilidad de determinar el Rh fetal a partir de una muestra de plasma materno lo que permitiría reducir la necesidad de practicar una amniocentesis, que presenta un riesgo muy pequeño de aborto espontáneo). Si el feto es Rh-positivo, o si se desconoce su factor, el médico medirá los niveles de anticuerpos en la sangre de la madre a medida que avanza el embarazo: si su número es muy elevado, se recomendará la realización de pruebas especiales que pueden ayudar a determinar si el bebé está desarrollando la intolerancia de Rh.
Tratamiento prenatal y neonatal
Si se detecta incompatibilidad de Rh, según los resultados de las pruebas indicadas en el punto anterior y otras, el médico podrá recomendar la inducción anticipada del parto antes de que los anticuerpos de la madre destruyan demasiadas células sanguíneas del feto, aunque en los últimos años se han producido grandes avances en el tratamiento de fetos gravemente afectados. Estos pueden ser tratados mediante transfusiones de sangre aproximadamente a partir de la semana 18 de gestación, de ahí que hoy día sobreviva más del 90 por ciento de los bebés que reciben este tratamiento. Y si, después de nacer, el bebé se encuentra anémico o presenta una ictericia pronunciada, puede que necesite recibir transfusiones sanguíneas. La ictericia leve puede ser tratada colocando al bebé debajo de luces azules especiales (fototerapia). En algunos casos leves no es necesario realizar tratamiento alguno. Por lo tanto, es posible el tratamiento de la incompatibilidad de Rh, un problema que se ha vuelto infrecuente en países que, como el nuestro, brindan buenos cuidados prenatales. Así que no lo olvidéis: un simple análisis de sangre determinará el riesgo de incompatibilidad y, de existir, se podrá prevenir sin tener que llegar a tratarla.