Esclerosis tuberosa
| ||||
Esclerosis tuberosa también llamada complejo de esclerosis tuberosa (CET o TSC, por su sigla en inglés): Es una enfermedad genética multi-sistémica poco común que causa tumores benignos en el cerebro y en otros órganos vitales tales como los riñones, el corazón, los ojos, los pulmones y la piel. Afecta comúnmente al sistema nervioso central y es el resultado de una combinación de síntomas, entre los que se encuentran convulsiones, retrasos en el desarrollo, problemas de conducta, anormalidades de la piel y enfermedades renales.
Las manchas hipocrómicas asociadas con espasmos infantiles o cardiomegalia en lactantes y la evidencia de crisis epilépticas y angiofibromas faciales en la infancia tardía, constituyen las formas habituales de presentación de le enfermedad, aunque no es raro observar formas paucisintomáticas en la adultez. Los nódulos subependimarios, las tuberosidades corticales y los astrocitomas de células gigantes son las manifestaciones neuropatológicas características de este proceso, identificables radiológicamente mediante tomografía axial computadorizada y resonancia magnética nuclear craneales. El diagnóstico precoz permite brindar consejo genético a los padres; y la evaluación periódica de los casos, la identificación temprana de posibles complicaciones.
Sumario
Descripción
La esclerosis tuberosa (ET) descrita por Bourneville en 1880 es la más representativa de las enfermedades neurocutáneas que evolucionan con manchas acrómicas. Consiste en un trastorno de la diferenciación y proliferación celular, que puede afectar el cerebro, la piel, el corazón, el ojo y el riñón y otros órganos y originar manifestaciones clínicas muy diversas. Es la segunda en frecuencia de las facomatosis, superada únicamente por la neurofibromatosis y se calcula una prevalencia entre 10 y 14 en 100 000 personas.
Causas
La esclerosis tuberosa es hereditaria. Los cambios (mutaciones) en dos genes, TSC1 y TSC2, son responsables de la mayoría de los casos de esta afección. Sólo uno de los padres necesita transmitir la mutación para que su hijo adquiera la enfermedad. Sin embargo, la mayoría de los casos se deben a nuevas mutaciones, así que normalmente no existe un antecedente familiar de la enfermedad. Esta enfermedad es una de un grupo de enfermedades llamadas síndromes neurocutáneos. Hay compromiso tanto de la piel como del sistema nervioso central (cerebro y médula espinal). No existen factores de riesgo conocidos distintos a tener un progenitor con esclerosis tuberosa, en cuyo caso, cada niño tiene un 50% de probabilidades de heredar la enfermedad.
Síntomas
Los síntomas cutáneos abarcan:
- Áreas de piel que son blancas (debido al aumento del pigmento) y que tienen aspecto ya sea de hoja de fresno o confeti.
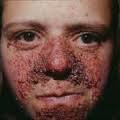
- Parches rojos en la cara que contienen muchos vasos sanguíneos (adenoma sebáceo)
- Parches de piel elevados con una textura de cáscara de naranja (manchas con textura de papel de lija), con frecuencia en la espalda
Los síntomas cerebrales abarcan
- Retrasos en el desarrollo
- Retardo mental
- Crisis epilépticas
Otros síntomas
- Cavidades en el esmalte dental
- Masas ásperas debajo o alrededor de las uñas de las manos y de los pies
- Tumores no cancerosos semejantes al caucho en la lengua o a su alrededor
Los síntomas de la esclerosis tuberosa varían de una persona a otra. Algunas personas tienen inteligencia normal y no presentan convulsiones ni crisis epilépticas; mientras que otras tienen discapacidades intelectuales o crisis epilépticas difíciles de controlar.
MANIFESTACIONES MÁS FRECUENTES
Manifestaciones dermatológicas
Las lesiones cutáneas típicas de la ET son: máculas hipocrómicas, angiofibromas faciales, fibromas periungueales, parches lijosos y placa fibrosa. Las máculas hipocrómicas o manchas hipomelánicas son habitualmente visibles desde el nacimiento y se pueden identificar en el 90 % de los casos; aunque en ocasiones se precisa de iluminación con luz ultravioleta, lo que las muestra con mayor facilidad. La forma y el tamaño de estas manchas son variables; clásicamente está descrita la forma de hoja de fresno, pero realmente son múltiples, en ocasiones adoptando un patrón de confeti. El número varía desde escasas hasta docenas. La presencia de este tipo de lesión cuando es única o son escasas se puede ver en niños sanos, por lo que no es patognomónica de la enfermedad. Un trabajo reciente de Orozco-Cobarrubias en México demostró que la estimulación simpática con pilocarpina en las manchas produce enrojecimiento y sudación comparable con el resto de la piel normal, en caso de que el niño no presente la enfermedad. Por el contrario, en los enfermos de ET, el eritema y la sudación son prácticamente nulos. Este nuevo elemento, pudiera ser de gran utilidad para el diagnóstico precoz de la enfermedad. Otro elemento importante para sospechar la ET, es la asociación de las máculas hipocrómicas con espasmos infantiles o con cardiomegalia. La presencia de una mancha blanca en el pelo puede tener la misma significación que las máculas en la piel.
Manifestaciones neurológicas
Hace pocos años la tríada clínica de Vogt, constituida por epilepsia, retraso mental y angiofibromas definían la enfermedad; sin embargo, se calcula que esta asociación se encuentre sólo en un tercio de los casos y que en el 6 % de los casos no existe ninguna de estas manifestaciones.7 Las crisis epilépticas están presentes en el 80 al 90 % de los enfermos. Son particularmente frecuentes los espasmos infantiles en menores de 1 año y ya nos referimos a la importancia diagnóstica de su asociación con manchas hipocrómicas. En niños mayores y adultos se desarrollan habitualmente crisis parciales simples y/o complejas y con menos frecuencia crisis tónicoclónicas generalizadas, atónicas, tónicas, mioclónicas o ausencias atípicas. Es común la combinación de 2 o más tipos de crisis.
Manifestaciones oftalmológicas
Las anormalidades de la retina constituyen las manifestaciones más frecuentes desde el punto de vista oftalmológico, y se reporta que hasta el 80 %12 de los casos desarrollan este tipo de alteraciones. Las más comunes son:
- Astrocitomas retinianos.
- Hamartomas retinianos
- Áreas acrómicas en la retina. Ocasionalmente en pacientes sanos se pueden observar las 2 últimas; pero cuando se presentan 2 o más astrocitomas retinianos, esto es específico de la ET.
Estas lesiones excepcionalmente provocan afectación visual y cuando ésta se muestra, se debe a desprendimiento de retina y hemorragia vítrea. En algunos pacientes se pueden apreciar defectos de pigmentación del iris, que tienen la misma significación diagnóstica que las manchas hipomelánicas en la piel.
PRINCIPALES AFECTACIONES
Afectación renal
Los angiomiolipomas renales son tumores benignos constituidos por músculo liso, tejido adiposo y elementos vasculares. Están presentes, según algunas series, entre el 50 al 80 % de los casos. Un estudio reciente en Suiza y Alemania con 207 pacientes demostró el 48 % con manifestaciones renales, las cuales eran, por orden de frecuencia: quistes renales, angiomiolipomas, combinación de ambos y carcinoma renal. Haciendo el análisis a la inversa, en un estudio norteamericano sobre 35 casos de angiomiolipomas, el 17 % tenía otros elementos clínicos de ET; otros estudios refieren que al menos la mitad de todos los casos de angiomiolipomas se debe a una ET. Se sugiere que en todo paciente en que se detecte este tumor renal se deben buscar otros elementos de la enfermedad. Existen varios elementos que pueden ayudar a distinguir los AML debido a una ET
- Se presentan en edades más jóvenes.
- Tienen mayor incidencia de afectación bilateral.
- Son más sintomáticos.
- Son más grandes y con mayor tendencia a crecer.
- Requieren frecuentemente de cirugía. El síntoma más frecuente es el dolor abdominal o en el flanco.
Las complicaciones más frecuentes son la insuficiencia renal crónica de causa obstructiva, la hematuria, la hipertensión arterial y la hemorragia retroperitonial. En pocos casos se puede desarrollar un síndrome nefrótico o tumores renales malignos.El diagnóstico se debe realizar con estudios imagenológicos: ultrasonido, urograma descendente, tomografía axial computadorizada (TAC) y resonancia magnética nuclear (RMN).
Afectación cardíaca
Más de 2 tercios de los pacientes con ET presentan rabdomiomal cardíaco, tumor dependiente de las fibras musculares miocárdicas. Estos tienden a ser múltiples y su número y tamaño disminuyen con la edad. Se plantea además, que al menos la mitad de los pacientes con este tumor miocárdico muestran ET. Aunque la mayoría evoluciona de forma asintomática, algunos pacientes desarrollan una insuficiencia cardíaca rápidamente después del nacimiento, por obstrucción por tumor intraluminar o porque éste desplaza al miocardio normal. El diagnóstico se realiza mediante ecocardiograma o RMN. Con estos estudios, se puede identificar el rabdomioma intraútero, lo que sin dudas constituiría un elemento importante en el diagnóstico prenatal de la enfermedad.
Afectación pulmonar
Se presenta solamente en el 1 % de los pacientes y es 5 veces más frecuente en hembras que en varones. El tipo de alteración que se observa es una linfoangioleiomiomatosis que se aprecia como un infiltrado intersticial difuso de tejido linfoide, vascular y músculo liso, lo cual produce obstrucción del flujo de aire y disminución de la capacidad respiratoria. El inicio de los síntomas respiratorios se produce entre los 20 y 50 años, con un promedio de 33 años y las manifestaciones clínicas que se pueden observar son: disnea, hemoptisis, insuficiencia respiratoria, neumotórax espontáneos repetidos. En la mayoría la evolución clínica es declinante, con pronóstico malo. El tratamiento con hormonoterapia según algunos autores, no tiene una eficacia demostrada; sin embargo, un ensayo de la Clínica Mayo, ha demostrado la utilidad del tratamiento con progesterona para los pacientes sintomáticos o con función pulmonar declinante. Estos pacientes deben ser estudiados con radiografía de tórax, TAC de tórax y pruebas funcionales respiratorias; estas últimas de gran utilidad para valorar el grado de afectación pulmonar de manera evolutiva y la respuesta al tratamiento. En todo paciente con linfoangioleiomiomatosis se deberá sospechar ET.
Complicaciones
- Tumores cerebrales (astrocitoma)
- Tumores del corazón (rabdomiomal)
- Retardo mental severo
- Crisis epilépticas incontrolables
Prevención
Se recomienda el asesoramiento genético para los futuros padres con antecedentes familiares de esclerosis tuberosa. Hay disponibilidad del diagnóstico prenatal para las familias con una mutación conocida en el ADN. Sin embargo, la esclerosis tuberosa frecuentemente aparece como una nueva mutación y estos casos no se pueden prevenir.
Surgerencias
Consideramos útil realizar algunas sugerencias en relación con la conducta que se deberá seguir ante un paciente donde se detecten algunos de los rasgos sugestivos de la enfermedad (ver criterios diagnósticos). En primer lugar, se debe realizar un interrogatorio exhaustivo sobre los antecedentes de la enfermedad en busca de nuevos elementos sintomáticos o signológicos que apoyen el diagnóstico. Se debe proceder después a la realización de un examen físico detallado donde cobran especial importancia el examen cuidadoso de la piel con el paciente totalmente desnudo, el examen cardiovascular y respiratorio, la palpación renal y desde luego el examen neurológico donde incluimos el fondo de ojo. Existen varios estudios imagenológicos que consideramos imprescindibles para evaluar el posible compromiso de órganos y con los cuales contamos en nuestro medio:
- TAC de cráneo.
- Ultrasonido renal o TAC renal.
- Ecocardiograma.
- Radiografía de tórax. Una vez definido el diagnóstico se hace necesaria la búsqueda de todos los signos posibles en padres y hermanos, y llevar a cabo el mismo procedimiento diagnóstico.
De esta manera aseguramos, en alguna medida, que no pasen inadvertidas manifestaciones sutiles o asintomáticas de la enfermedad. El diagnóstico precoz y la identificación de un modo de transmisión de padres a hijos nos brindan la posibilidad de ofrecerle a los padres un consejo genético en relación con las posibilidades de una nueva descendencia enferma. Esto debe constituir el objetivo fundamental de nuestra conducta médica.
- En el seguimiento de los casos, se deberá realizar una evaluación periódica, que nos permitirá identificar de manera temprana la aparición de crecimientos tumorales u otras complicaciones, con la consecuente implementación de medidas terapéuticas oportunas.