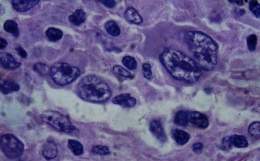
Linfoma no Hodgkin infantil
Linfoma no Hodgkinson de los niños. Neoplasias malignas originadas en el sistema linforreticular, de curso generalmente fatal hasta hace pocos anos. Es la segunda causa de muerte por cáncer en los niños de nuestro país y su incidencia anual es de un promedio de 45 nuevos casos en menores de 15 anos de edad. Es mas frecuente en el sexo masculino y en niños de 3 a 4 anos de edad.
Sumario
Signos y Síntomas
La fiebre, perdida de peso, anorexia son los síntomas mas frecuentes de la enfermedad generalizada, aunque un síndrome febril prolongado puede ser la única manifestación clínica de la enfermedad. Los síntomas dependen de la localización primaria, que puede ser, en orden de frecuencia: 1. Abdominal: Es el mas frecuente de los tumores malignos abdominales de los niños en nuestro medio. Representa del 65 al 70 % de todas las localizaciones primarias de los linfomas no hodgkinianos de los niños. Por lo general su localización primaria es en el intestino delgado, principalmente en la región del ileon terminal. a) Dolor abdominal agudo o crónico intermitente. b) En ocasiones vómitos, diarreas y distensión abdominal. c) En la palpación se aprecia una tumoración de consistencia dura, superficie irregular, pocas veces localizada en un hemiabdomen en la porción central del vientre o en la pelvis, que puede ser masiva ocupar gran parte de la cavidad abdominal y acompañarse de ascitis. d) Puede comenzar su sintomatología como una invaginacion intestinal. e) El transito intestinal muestra signos de Linfoma no Hodgkiniano de los niños. Neoplasias malignas originadas en el sistema linforreticular, de curso generalmente fatal hasta hace pocos años. Es mas frecuente en el sexo masculino y en niños de 3 a 4 anos de edad.
Signos y Síntomas
La fiebre, perdida de peso, anorexia son los síntomas mas frecuentes de la enfermedad generalizada, aunque un síndrome febril prolongado puede ser la única manifestación clínica de la enfermedad. Los síntomas dependen de la localización primaria, que puede ser, en orden de frecuencia: 1. Abdominal: Es el mas frecuente de los tumores malignos abdominales de los niños en nuestro medio. Representa del 65 al 70 % de todas las localizaciones primarias de los linfomas no hodgkinianos de los niños. Por lo general su localización primaria es en el intestino delgado, principalmente en la región del ileon terminal. a) Dolor abdominal agudo o crónico intermitente. b) En ocasiones vómitos, diarreas y distensión abdominal. c) En la palpación se aprecia una tumoración de consistencia dura, superficie irregular, pocas veces localizada en un hemiabdomen en la infiltración del intestino delgado. Con zonas de estenosis y dilatación o desplazamiento por la masa tumoral o ambas. 2. Ganglionar: Se caracteriza por la aparición de adenopatías indoloras duroelasticas de localización cervical axilar y inguinal de varias semanas de evolución. Generalmente son de comienzo cervical, unilateral o bilateral se originan principalmente en los ganglios de la cadena yugular interna y no se acompaña de signos de infección local ni regional. 3. Mediastinal: Localizacion de muy mal pronostico porque un elevado porcentaje de niños evoluciona hacia la trrnsformacion leucemica y fallece a corto plazo. Se manifiesta por síntomas respiratorios de intensidad variable como tos y disnea. Puede similar crisis de asma bronquial a una neumonía. El síndrome de vena cava superior total o parcial es una complicación grave que puede manifestarse desde el primer ingreso así como presentar derrame pleural, este síndrome mediastinal puede constituir una emergencia medica que compromete la vida del niño si no se instituye una terapéutica antitumoral urgente. 4. En anillo de Waldeyer: Los sintomas de presentacion son obstruccion nasofaringea, rinorrea persistente y adenopatias cervicales, unilaterales o bilaterales si demora el diagnostico y el tratamiento especifico , la enfermedad se extiende a la base del craneo al sistema nervioso central y aparece la toma de pares craneales y sintomas de hipertension intracraneana de pronostico sombrio. 5. Extralinfática: En menos del 10% de los pacientes el tumor se original en huesos orbita parotidas y otros organos extralinfaticos.
Evolución
Los niños con linfomas no hodgkiniano tienen actualmente la posibilidad de curar en mas del 50% de los casos si son tratados de acuerdo con los criterios actuales del tratamiento integral multidisciplinario intenso, la enfermedad tiene la tendencia a la generalización y a las recidivas, muy difíciles de controlar.
Complicaciones
Dos complicaciones características de los linfomas no hodgkinianos, en aproximadamente la cuarta parte de los enfermos,:La transformación leucémica y la infiltración linfosarcomatosa del sistema nervioso central.
Diagnóstico
Él diagnostica se precisara por el estudio microscópico del material tumoral obtenido mediante las siguientes pruebas: 1. Biopsia exceretica del ganglio más voluminoso no del más accesible tratando de conservar intacta la cápsula. Deben evitarse los ganglios inguinales de ser posible. 2. Biopsia del tumor. 3. Exéresis quirúrgica del tumor
Tratamiento
El tratamiento puede ser medico, quirúrgico, y combinado como radiación Quimioterapia. Exámenes complementarios. -Hemograma - Coagulograma - Medulograma - Eritrosedimentacion - Fosfatasa Alcalina - Transaminasas - Urea - Creatinina - Ácido Úrico - Orina - Heces Fecales
Fuente
GÁMEZ FONST, LEDICE LINO. Cirugía Pediatrica / Ledicel Lino Gámez Fonst. __ La Habana: Ed. Ciencias Médicas, 2004. __ 123p.