Miocardiopatía hipertrófica
| ||||||
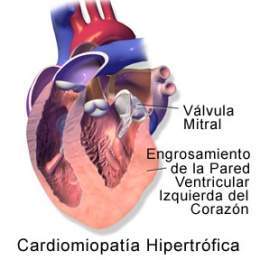
Miocardiopatía hipertrófica. Es una enfermedad del miocardio en la que una porción del él se encuentra hipertrofiado o engrosado sin causa aparente, la importancia principal radica en ser una de las causas de muerte súbita cardíaca en cualquier grupo de edad y una causa importante de síntomas cardíacos debilitantes.
Sumario
Etiología
Puede ser de causa idiopática o familiar
El caso familiar se explica por herencia autosómica dominante pero con muy diferentes grados de penetración; por esa razón, los familiares directos de los enfermos son sistemáticamente revisados practicándoseles un electrocardiograma (ECG) y una ecocardiografía para descartar su afectación. Hay datos que sugieren que se trata de una enfermedad hereditaria con ese patrón de herencia autosómica y dominante, pero actualmente se conoce que cerca del 30 por ciento de los casos de miocardiopatía familiar son causados por mutaciones en el gen que codifica la cadena pesada de la miosina, localizada en el brazo largo del cromosoma 14.
También se han descrito mutaciones responsables de la enfermedad en los genes de la alfa-tropomiosina, en el cromosoma 15, que sería responsable del 3 por ciento de las miocardiopatías hipertróficas familiares y que parece que se relaciona con un pronóstico pobre, así como de la troponina T cardíaca del cromosoma 1, responsable del 15 por ciento de las miocardiopatías familiares, que estaría asociada a un pronóstico sombrío a pesar de que dichos pacientes parecen tener un menor grado de hipertrofia ventricular que la que presentan otros pacientes con mutaciones en el gen de la cadena pesada de la miosina beta cardíaca. Además, existe una heterogeneidad genética que podría explicar las variaciones en el fenotipo y en las manifestaciones clínicas.
Otras etiologías sugeridas
- Estimulación simpática anormal por una excesiva producción o una respuesta excesiva del corazón a las catecolaminas circulantes.
- Engrosamiento anormal de las arterias coronarias intramurales, que puede ocasionar isquemia, y secundariamente fibrosis y más hipertrofia.
- Anormalidad primaria del colágeno que determina un esqueleto fibroso anormal y desorganizado que contribuiría a la disfunción celular. Sin olvidar la isquemia subendocárdica, en relación con anomalías en la microcirculación y el manejo anormal del ión calcio por el miocardio.
Criterios para el diagnóstico
Se han intentado identificar unos criterios anatomopatológicos para el diagnóstico de miocardiopatía hipertrófica:
- La hipertrofia septal asimétrica del ventrículo izquierdo con desorganización de las fibras musculares cardíacas.
- El movimiento anterior sistólico del velo anterior de la válvula mitral.
- La enfermedad con hipertrofia asimétrica del ventrículo izquierdo sin obstrucción en el tracto de salida.
- La existencia de alteraciones en las coronarias (aumento de la capa media).
- Hipertrofia del tabique interventricular con evidencia microscópica de desorganización de fibras miocárdicas y fibrosis.
- Anomalías en la relajación y llenado como hallazgos característicos de la miocardiopatía hipertrófica que de hecho están presentes en alrededor del 80 por ciento de los pacientes con esta enfermedad, y son presumiblemente responsables de la fatiga crónica, de la disnea de esfuerzo y desde luego del característico angor.
- Reducción de la distensibilidad ventricular izquierda que se asocia a una reducción del volumen latido, a un aumento de la presión de llenado y a un efecto de compresión sobre los vasos coronarios intramurales.
Clasificación hemodinámica
Desde el punto de vista hemodinámico la miocardiopatía hipertrófica puede dividirse en formas obstructivas y en formas no obstructivas.
- Obstructiva:
-Obstrucción subaórtica debida a contacto entre válvulas mitrales y septo.
- Obstrucción persistente (gradiente en reposo).
- Obstrucción lábil (gradiente variable).
- Obstrucción latente (gradiente provocable).
- Obstrucción medioventricular.
- Obstrucción tracto salida ventrículo derecho.
- No obstructiva
Cuadro clínico
El angor de esfuerzo, presíncope con ejercicio y disnea de esfuerzo son los síntomas de presentación más frecuente cuando la enfermedad es sintomática. Algunos pacientes debutan directamente con síncope, la mayoría cuentan palpitaciones, pero muchos, también, están completamente asintomáticos. La muerte súbita puede ser la primera manifestación de la enfermedad. Otros síntomas y/o signos son la disnea paroxística nocturna y los derivados de la insuficiencia cardíaca congestiva.
Examen físico
Los datos que aporta la exploración física dependen en muchos casos de la cuantía de la hipertrofia y del grado de obstrucción:
- El ritmo normalmente será sinusal.
- La presión arterial normal o baja.
- En la auscultación el primer ruido será normal, el segundo ruido puede estar desdoblado cuando no existe obstrucción pero puede ser único o tener un desdoblamiento invertido cuando la obstrucción es manifiesta. Tercer y cuarto ruido son habituales. Suele auscultarse un soplo sistólico, de forma romboidal, que se ausculta con mayor intensidad en la punta o por dentro de ella, y que se irradia siguiendo el jet. Suele aumentar con la bipedestación. El soplo sistólico se puede modificar con maniobras que alteran el tamaño y volumen del ventrículo izquierdo. Un soplo sistólico puede incluso llegar a anularse haciendo que el paciente se acuclille rápidamente desde una posición de bipedestación o por medio de la contracción isométrica de las manos. También puede intensificarse el soplo con la maniobra de Valsalva y se intensifica en los latidos que siguen a la pausa compensadora post-extrasistólica o tras el ejercicio. A veces puede auscultarse un soplo similar en los primeros espacios intercostales del borde paraesternal izquierdo que aumenta con la inspiración y que sugiere obstrucción en el tracto de salida del ventrículo derecho. Lo más característico es la observación del pulso carotídeo: debido a que la dificultad al vaciado del ventrículo izquierdo en la estenosis valvular ocurre desde el principio de la sístole, y el pulso carotídeo tiene un ascenso lento y de poca amplitud, mientras que en la miocardiopatía hipertrófica no hay dificultad al vaciado inicial y por tanto el ascenso inicial será rápido. El choque de la punta puede ser palpable.
Exámenes diagnósticos
Electrocardiograma
En el ECG casi siempre existe un patrón de hipertrofia del ventrículo izquierdo tipo sobrecarga sistólica, con Q prominentes y patológicas, pero finas y conspicuas. Las alteraciones de las ondas T y del segmento ST son sistemáticas. Así, las ondas T suelen estar invertidas en las derivaciones izquierdas y en muchos casos con los segmentos ST descendidos. Como norma general, los pacientes con más hipertrofia tienen ECG más patológicos y viceversa, hasta el punto de que el ECG puede ser normal sin que esto excluya el diagnóstico de miocardiopatía hipertrófica obstructiva, especialmente en los grados leves o más localizados de hipertrofia y con poca o ninguna obstrucción. La incidencia de arritmias supraventriculares varía de unas series a otras entre el 30 y el 60 por ciento, siendo la fibrilación auricular la más frecuente en estos pacientes.
Ecocardiograma
Es siempre patológico. En la mayoría de los casos es el tabique el que sufre la hipertrofia. Con frecuencia existe crecimiento de la aurícula izquierda y existe insuficiencia mitral en diferentes grados por dilatación del anillo mitral. El movimiento paradójico sistólico de la valva mitral anterior es lo más característico de esta entidad, sobre todo en sus formas obstructivas. En pacientes que tienen obstrucción en reposo hay un movimiento sistólico anterior manifiesto en el cual el contacto septal de la valva mitral está tan prolongado que supera el 30 por ciento de la duración de la sístole asi como anomalías de la función diastólica.
Eco Doppler, como es habitual, puede apreciarse con facilidad el grado de la obstrucción del tracto de salida y se puede cuantificar el gradiente dinámico de presión con una excelente correlación con el obtenido en hemodinámica e intraoperatoriamente, permitiendo determinar el lugar de la obstrucción, con las implicaciones terapéuticas que ello conlleva, así como valorar la insuficiencia mitral frecuente en estos pacientes. La hipertrofia septal asimétrica cuando existe suele estar localizada en el área subvalvular aórtica, y extenderse más o menos hacia la pared anterolateral.
Cateterismo cardíaco
Normalmente informa de un volumen minuto muy cerca de la normalidad, en ocasiones disminuido y en otras aumentado, con aumento de presión en la aurícula izquierda y clara elevación de la presión telediastólica del ventrículo izquierdo. La presión pulmonar y la presión auricular derecha son casi siempre normales. La cavidad del ventrículo izquierdo suele ser normal de tamaño, o estar disminuida, con frecuencia con algún grado de obliteración de la cavidad en sístole. Los músculos papilares suelen ser prominentes. Cuando se realizan curvas semicuantitativas de tinción a través de la mitral se observa insuficiencia de esta válvula casi en el 100 por ciento de los casos, aunque angiográficamente no lo parezca. Los pacientes cuya obstrucción afecta a la parte medio ventricular tienen un aspecto angiográfico muy curioso con hipercontractibilidad de la porción proximal y casi acinesia de la cámara distal. La coronariografía generalmente muestra unas arterias coronarias grandes con los puentes miocárdicos que producen estrechamientos en la sístole tan característicos de este tipo de miocardiopatía. En ocasiones pueden verse compresiones sistólicas de las perforantes. Si los pacientes presentan arteriosclerosis añadida, el compromiso puede ser mayor que en ausencia de miocardiopatía. Con coronarias normales, la reserva vasodilatadora inadecuada puede hacer que exista enfermedad isquémica por insuficiencia en pequeñas coronarias intramiocárdicas.
Complicaciones
- Lesión grave a causa de desmayo
- Problemas de ritmos cardíacos potencialmente mortales (arritmias)
- Insuficiencia cardíaca
- Miocardiopatía dilatada
Medidas generales
El objetivo del tratamiento es el control de los síntomas y la prevención de las complicaciones:
- Cambios en el estilo de vida.
- No debe permitirse la realización de deportes competitivos.
- Debe realizarse profilaxis de endocarditis infecciosa.
- Cuando los pacientes están asintomáticos deben tener seguimiento anual o bianualmente, debe hacerse un ECG cada año, y ecocardiograma y Rayo x de tórax cuando haya cambios clínicos que lo aconsejen.
Pronóstico
Algunos individuos con cardiomiopatía hipertrófica pueden ser asintomáticos y tener un período de vida normal, mientras que otros pueden presentar un deterioro gradual o rápido. En algunos pacientes, se presenta progresión a miocardiopatía dilatada. Los pacientes con cardiomiopatía hipertrófica están en mayor riesgo de sufrir muerte súbita que la población normal. La muerte puede ocurrir a temprana edad. Esta afección es una causa bien conocida de muerte súbita en atletas. De hecho, casi la mitad de las muertes por miocardiopatía hipertrófica suceden durante o justo después de que el paciente ha realizado algún tipo de actividad física.
Factores de riesgo de muerte súbita
- Diagnostico de miocardiopatía hipertrófica en pacientes menores de 20 años.
- Historia familiar de muerte súbita o anomalías genéticas asociada a una alta prevalencia de muerte súbita.
- Antecedentes de parada cardíaca recuperada.
- Taquicardia ventricular sostenida o taquicardia supraventriculares.
- Síncope recurentes en jovenes.
- Bradiarritmias.
Fuentes
- Doolan G, Nguyen L, Chung J, Ingles J, Semsarian C. Progression of left ventricular hypertrophy and the angiotensin-converting enzyme gene polymorphism in hypertrophic cardiomyopathy. Int J Cardiol. 2004 Aug; 96(2):157–63.
- Maron BJ, McKenna WJ, Danielson GK, Kappenberger LJ, Kuhn HJ, Seidman CE, Shah PM, Spencer WH III, Spirito P, Ten Cate FJ, Wigle ED. American College of Cardiology / European Society of Cardiology clinical expert consensus document on hypertrophic cardiomyopathy. J Am Coll Cardiol. 2003; 42:1687–713
- Maron B. Hypertrophic cardiomyopathy: a systematic review. JAMA 2002. 287:1308–20
- Maron BJ, Thompson PD, Puffer JC, McGrew CA, Strong WB, Douglas PS, Clark LT, Mitten MJ, Crawford MH, Atkins DL, Driscoll DJ, Epstein AE. Cardiovascular preparticipation screening of competitive athletes. A statement for health professionals from the Sudden Death Committee (clinical cardiology) and Congenital Cardiac Defects Committee (cardiovascular disease in the young), American Heart Association. Circulation. 1996 Aug 15; 94(4):850-6.
- Marian AJ, Yu QT, Workman R, Greve G, Roberts R. Angiotensin-converting enzyme polymorphism in hypertrophic cardiomyopathy and sudden cardiac death. Lancet. 1993 Oct 30; 342(8879):1085–6.
- Richardson P, McKenna W, Bristow M, Maisch B, Mautner B, O'Connell J, Olsen E, Thiene G, Goodwin J, Gyarfas I, Martin I, Nordet P. Report of the 1995 World Health Organization/International Society and Federation of Cardiology Task Force on the Definition and Classification of cardiomyopathies. Circulation. 1996 Mar 1; 93(5):841–2.
- Rivera-Diaz J, Moosvi AR. Apical hypertrophic cardiomyopathy. South Med J. 1996 Jul; 89(7):711-3.
- Sherrid M, Chaudhry FA, Swistel DG. Obstructive hypertrophic cardiomyopathy. Echocardiography, pathophysiology, and the continuing evolution of surgery for obstruction. Annals of Thoracic Surgery 2003; 75:620–32
- Wigle D, Sasson Z, Henderson MA, Ruddy TD, Fulop J, Rakowski H, Williams WG. Hypertrophic cardiomyopathy. The importance of the site and the extent of hypertrophy. A review. Progress in Cardiovascular Diseases 1985; 28:1–83
- Wigle ED, Rakowski H, Kimball BP, Williams WG. Hypertrophic cardiomyopathy — clinical spectrum and treatment. Circulation 1995; 92:1680–92
- Uribe, William: «Fibrilación atrial en cardiomipatía hipertrófica y en síndrome de Wolff-Parkinson-White» (en español), en Revista Colombiana de Cardiología; volumen 9, suplemento 4; 2002. Consultado el 14 de mayo de 2008.
- http://www.secardiologia.es/