Diferencia entre revisiones de «DMAE seca»
(→Fuente) |
|||
| Línea 9: | Línea 9: | ||
|tamaño2= | |tamaño2= | ||
|descripción2= | |descripción2= | ||
| − | |clasificacion= | + | |clasificacion=CIE-10H 35.3 |
| + | CIE-9 362.50 | ||
| + | CIAP-2F84 | ||
| + | DiseasesDB 11948 | ||
| + | MedlinePlus 001000 | ||
| + | Medicine article/1223154 | ||
| + | MeSH D008268 | ||
|region_de_origen= | |region_de_origen= | ||
|region_mas_comun= | |region_mas_comun= | ||
| Línea 16: | Línea 22: | ||
|vacuna= | |vacuna= | ||
}}<div align=justify> | }}<div align=justify> | ||
| − | |||
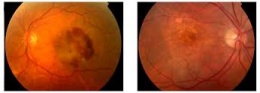
'''DMAE seca.''' Es la forma más benévola y frecuente de la [[enfermedad]], con aproximadamente el [[85]][[%]] de los casos de degeneración macular asociada a la edad. La progresión de la enfermedad es lenta (años) y la pérdida de la [[visión]] total puede llevar hasta décadas. | '''DMAE seca.''' Es la forma más benévola y frecuente de la [[enfermedad]], con aproximadamente el [[85]][[%]] de los casos de degeneración macular asociada a la edad. La progresión de la enfermedad es lenta (años) y la pérdida de la [[visión]] total puede llevar hasta décadas. | ||
==Síntomas== | ==Síntomas== | ||
| − | + | ||
| − | |||
* [[Disminución de la visión]]. | * [[Disminución de la visión]]. | ||
| Línea 31: | Línea 35: | ||
==Signos críticos== | ==Signos críticos== | ||
| − | |||
* [[Drusen]]: | * [[Drusen]]: | ||
| − | + | * Según su aspecto biomicroscópico: duros (sólidos, de bordes bien delimitados), blandos (amorfos, de bordes mal definidos) y confluentes (bordes continuos entre drusen). | |
| − | + | * Según su tamaño: pequeños (< 63 μm), medianos (entre 63 y 124 μm) y grandes (> 125 μm). Tener como referencia el diámetro de los vasos venosos retinales, a la salida del disco óptico (aproximadamente 120 μm). | |
* Alteraciones del EPR: puede presentarse de las siguientes formas: | * Alteraciones del EPR: puede presentarse de las siguientes formas: | ||
| − | + | * [[Atrofia geográfica]]: zona bien definida, circular u oval, de al menos 175 μm de diámetro, hipopigmentada o con ausencia aparente de epitelio pigmentario retiniano, donde clínicamente los vasos coroideos se ven mejor que en la retina circundante. | |
| − | + | * [[Atrofia no geográfica]]: zonas de hipopigmentación del epitelio pigmentario retiniano que cubren una superficie no continua de aspecto moteado. | |
| − | + | * [[Hiperpigmentación focal]]: cúmulos pigmentarios focales al nivel de la retina externa. | |
==Protocolo de diagnóstico== | ==Protocolo de diagnóstico== | ||
| − | |||
1. [[Historia]]: tiempo de evolución, factores de riesgo. Antecedentes personales, oculares o familiares. | 1. [[Historia]]: tiempo de evolución, factores de riesgo. Antecedentes personales, oculares o familiares. | ||
| Línea 63: | Línea 65: | ||
* Oftalmoscopia binocular indirecta, con depresión escleral. | * Oftalmoscopia binocular indirecta, con depresión escleral. | ||
| − | |||
3. [[Retinografías]]: color y libre de rojo: 50, 30 y 20o. | 3. [[Retinografías]]: color y libre de rojo: 50, 30 y 20o. | ||
| − | 4. [[Autofluorescencia]], infrarrojo, libre de rojo (HRA 2). | + | 4. [[Autofluorescencia]], infrarrojo, libre de [[rojo]] (HRA 2). |
5. Tomografía óptica coherente: ver protocolos de estudio en maculopatía relacionada con la edad. | 5. Tomografía óptica coherente: ver protocolos de estudio en maculopatía relacionada con la edad. | ||
| Línea 73: | Línea 74: | ||
6. Angiografía fluoresceínica: si es necesario descartar neovascularización coroidea. | 6. Angiografía fluoresceínica: si es necesario descartar neovascularización coroidea. | ||
| − | 7. Angiografía con verde de indocianina: si es necesario descartar neovascularización coroidea. | + | 7. Angiografía con [[verde]] de indocianina: si es necesario descartar neovascularización coroidea. |
==Protocolo de tratamiento== | ==Protocolo de tratamiento== | ||
| Línea 84: | Línea 85: | ||
3. Control de afecciones sistémicas: [[hipertensión]], [[obesidad]], [[hipercolesterolemia]]. | 3. Control de afecciones sistémicas: [[hipertensión]], [[obesidad]], [[hipercolesterolemia]]. | ||
| − | 4. Suplemento antioxidante y mineral (vitaminas A, C, E, selenio, zinc), en dosis estándar. | + | 4. Suplemento antioxidante y [[mineral]] (vitaminas A, C, E, [[selenio]], [[zinc]]), en dosis estándar. |
==Seguimiento== | ==Seguimiento== | ||
| Línea 96: | Línea 97: | ||
==Fuente== | ==Fuente== | ||
| + | |||
* Colectivo de autores (2009). ''Manual de diagnóstico y tratamiento en Oftalmología''. Centro Nacional de Información de Ciencias Médicas. La Habana, Cuba: Editorial Ciencias Médicas. | * Colectivo de autores (2009). ''Manual de diagnóstico y tratamiento en Oftalmología''. Centro Nacional de Información de Ciencias Médicas. La Habana, Cuba: Editorial Ciencias Médicas. | ||
* [http://www.turetina.com/dmae/degeneracion-macular.aspx/ turetina] | * [http://www.turetina.com/dmae/degeneracion-macular.aspx/ turetina] | ||
[[category:Salud]][[Category:Salud_pública]][[Category:Especialidades_Médicas]][[Category:Oftalmología]] | [[category:Salud]][[Category:Salud_pública]][[Category:Especialidades_Médicas]][[Category:Oftalmología]] | ||
Revisión del 14:00 21 sep 2014
| ||||||
DMAE seca. Es la forma más benévola y frecuente de la enfermedad, con aproximadamente el 85% de los casos de degeneración macular asociada a la edad. La progresión de la enfermedad es lenta (años) y la pérdida de la visión total puede llevar hasta décadas.
Sumario
Síntomas
- Escotomas centrales o paracentrales.
- Puede ser asintomática.
Signos críticos
- Según su aspecto biomicroscópico: duros (sólidos, de bordes bien delimitados), blandos (amorfos, de bordes mal definidos) y confluentes (bordes continuos entre drusen).
- Según su tamaño: pequeños (< 63 μm), medianos (entre 63 y 124 μm) y grandes (> 125 μm). Tener como referencia el diámetro de los vasos venosos retinales, a la salida del disco óptico (aproximadamente 120 μm).
- Alteraciones del EPR: puede presentarse de las siguientes formas:
- Atrofia geográfica: zona bien definida, circular u oval, de al menos 175 μm de diámetro, hipopigmentada o con ausencia aparente de epitelio pigmentario retiniano, donde clínicamente los vasos coroideos se ven mejor que en la retina circundante.
- Atrofia no geográfica: zonas de hipopigmentación del epitelio pigmentario retiniano que cubren una superficie no continua de aspecto moteado.
- Hiperpigmentación focal: cúmulos pigmentarios focales al nivel de la retina externa.
Protocolo de diagnóstico
1. Historia: tiempo de evolución, factores de riesgo. Antecedentes personales, oculares o familiares.
2. Examen ocular en ambos ojos.
- Agudeza visual mejor corregida.
- Biomicroscopía del segmento anterior: Valorar estructuras del segmento anterior.
- Biomicroscopía del segmento posterior con pupila dilatada, con lentes aéreos o de contacto.
- Oftalmoscopia binocular indirecta, con depresión escleral.
3. Retinografías: color y libre de rojo: 50, 30 y 20o.
4. Autofluorescencia, infrarrojo, libre de rojo (HRA 2).
5. Tomografía óptica coherente: ver protocolos de estudio en maculopatía relacionada con la edad.
6. Angiografía fluoresceínica: si es necesario descartar neovascularización coroidea.
7. Angiografía con verde de indocianina: si es necesario descartar neovascularización coroidea.
Protocolo de tratamiento
1. Modificar estilo de vida: dieta balanceada, evitar sedentarismo, eliminar hábito de fumar.
2. Protección de la luz solar.
3. Control de afecciones sistémicas: hipertensión, obesidad, hipercolesterolemia.
4. Suplemento antioxidante y mineral (vitaminas A, C, E, selenio, zinc), en dosis estándar.
Seguimiento
Ver protocolo maculopatía relacionada con la edad.
- Reconsulta semestral.
- Se realizará angiografía fluoresceínica y angiografía con verde de indocianina: si es necesario descartar neovascularización coroidea.
Fuente
- Colectivo de autores (2009). Manual de diagnóstico y tratamiento en Oftalmología. Centro Nacional de Información de Ciencias Médicas. La Habana, Cuba: Editorial Ciencias Médicas.
- turetina