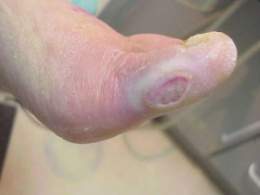
Pie diabético
| ||||
Pie diabético es una infección, ulceración o destrucción de los tejidos profundos relacionados con alteraciones neurológicas y distintos grados de enfermedad vascular periférica en las extremidades inferiores que afecta a pacientes con diabetes mellitus.
Sumario
Definición
Amputación de la extremidad inferior del afectado es reconocida como un elemento importante en el padecimiento y también está vinculada a la inestabilidad postural en personas de edad avanzada con diabetes. Es importante remarcar que no debe confundirse "pie diabético" con el pie de una persona diabética, ya que no todos los diabéticos desarrollan esta complicación que depende en gran medida del control que se tenga de la enfermedad, de los factores intrínsecos y ambientales asociados al paciente y en definitiva del estado evolutivo de la patología de base.
Complicaciones neuropáticas
Cuando se dice que el pie diabético tiene una "base etiopatogénica neuropática" se hace referencia a que la causa primaria que hace que se llegue a padecer un pie diabético está en el daño progresivo que la diabetes produce sobre los nervios, lo que se conoce como neuropatía. Los nervios están encargados de informar sobre los diferentes estímulos (nervios sensitivos) y de controlar a los músculos (nervios efectores). En los diabéticos, la afectación de los nervios hace que se pierda la sensibilidad, especialmente la sensibilidad dolorosa y térmica, y que los músculos se atrofien, favoreciendo la aparición de deformidades en el pie, ya que los músculos se insertan en los huesos, los movilizan y dan estabilidad a la estructura ósea.
El hecho de que una persona pierda la sensibilidad en el pie implica que, si se produce una herida, un roce excesivo, una hiperpresión de un punto determinado o una exposición excesiva a fuentes de calor o frío, no se sientan. Ya que el dolor es un mecanismo defensivo del organismo que incita a tomar medidas que protejan de factores agresivos, los diabéticos pueden sufrir heridas y no darse cuenta. Además, la pérdida de control muscular favorece la aparición de deformidades y éstas pueden al mismo tiempo favorecer roces, cambios en la distribución de los apoyos del pie durante la marcha y predisponer a determinados puntos del pie a agresiones que, de no ser atajadas a tiempo, pueden resultar fatales.
Complicaciones vasculares
La isquemia, o sufrimiento tisular derivado de la insuficiencia arterial, es frecuente en los diabéticos, como consecuencia del daño que sufren los vasos sanguíneos a causa de la enfermedad. Las arterias tienen la función de aportar nutrientes y oxígeno a las células para que éstas funcionen correctamente. El pie es una zona de riego comprometido por su distancia al corazón y si a esto sumamos el daño que sufren los vasos sanguíneos, podemos imaginar que la circulación arterial del pie se vea ampliamente disminuida. Con ello se producen importantes trastornos tróficos, es decir, de la "alimentación de los tejidos", incluyendo debilidad de la piel, sequedad y otras alteraciones de las uñas, el vello.
Además, la insuficiencia arterial no solo provoca un sufrimiento de las células y de los tejidos que las componen, sino que además implica que la respuesta inflamatoria, que también depende del flujo circulatorio, se vea disminuida. Las arterias son responsables de llevar los materiales necesarios para que un tejido se regenere, de modo que si se forma una herida, ésta difícilmente cicatrizará. A través de las arterias es como los medicamentos alcanzan las distintas partes del organismo, así que si un paciente diabético sufre una infección en el pie y el riego circulatorio está disminuido, el éxito del tratamiento farmacológico sistémico (por vía oral principalmente) se reduce potencialmente porque el medicamento llega con mucha dificultad a la zona en la que tiene que actuar, si bien debe instaurarse aún asumiendo el riesgo de que no sea eficaz. Por otro lado, el tratamiento local, es decir, sobre la misma herida, resulta fundamental aunque por desgracia, dadas las dificultades añadidas, no siempre sea suficiente.
Síntomas pie diabético
Las personas que sufren diabetes comúnmente desarrollan problemas del pie, y puede agravarse rápidamente, debido a la disminución en la capacidad del cuerpo para combatir infecciones. El pie diabético es una infección, ulceración y/o destrucción de los tejidos profundos relacionados con alteraciones neurológicas y distintos grados de enfermedad vascular periférica en las enfermedades inferiores que afecta a pacientes con diabetes mellitus. Es importante remarcar que no debe confundirse “pie diabético” con el pie de una persona diabética, ya que no todos los diabéticos desarrollan esta complicación que depende en gran medida del control que se tenga de la enfermedad, de los factores intrínsecos y ambientales asociados al paciente y en definitiva del estado evolutivo de la patología de base.
Una persona con diabetes puede no ser capaz de sentir sus pies correctamente. La secreción de sudor normal y la producción de aceite que lubrica la piel del pie se ve afectada. Estos factores juntos pueden conducir a una presión anormal en la piel, los huesos y las articulaciones del pie al caminar y puede llevar a la ruptura de la piel del pie con lo que pueden desarrollarse llagas en la planta del pie. El daño a los vasos sanguíneos y el deterioro del sistema inmunológico debido a la diabetes hacen que sea difícil de curar estas heridas con lo que se llega a desarrollar infecciones. Estas infecciones pueden convertirse en gangrena.
Los principales síntomas del pie diabético son:
- Calambres que se agravan por la noche, parestesias y dolor que en ocasiones es muy intenso y se acompaña de hiperestesias, hasta el punto de que el paciente no tolera el roce de las sábanas.
- La pérdida de la sensibilidad vibratoria es uno de los síntomas más precoces. Hay una disminución o abolición de la sensibilidad propioceptiva.
- La hipoestesia (disminución de la sensibilidad) permite que se produzcan lesiones que son advertidas tardíamente por los pacientes.
Además se producen variaciones de la estática del pie, con modificación de los puntos de apoyo igual que en los no diabéticos, por atrofia muscular o defecto del crecimiento (pie plano, dedos en garra, alteraciones del alineamiento de la pierna, pie cavo, diferencias de longitud de los miembros, hallux valgus, etc.). Además, en las personas diabéticas se altera el apoyo por la neuropatía motora, la osteoartropatía y las amputaciones.
Tanto la neuropatía sensitiva como la autonómica contribuyen a disminuir el trofismo (conjunto de funciones orgánicas relacionadas con la nutrición de los tejidos) de la piel, favoreciendo el desarrollo de úlceras tróficas y éstas suelen ser la puerta de entrada de diversos gérmenes.
Determinación del grado de riesgo en las lesiones del pie diabético
El interés básico de disponer de una clasificación clínica de los estadios en que cursa el Pie Diabético responde a la conveniencia de articular los protocolos terapéuticos adecuados a la necesidad de establecer su valor predictivo en cuanto a la cicatrización de la úlcera. La clasificación de Wagner (Meggitt/Wagner), valora 3 parámetros: la profundidad de la úlcera, el grado de infección y el grado de necrosis.
- Grado 0: No hay lesión, Pie de riesgo.
- Grado 1: Úlcera superficial.
- Grado 2: Úlcera no complicada.
- Grado 3: Úlcera profunda complicada.
- Grado 4: Gangrena localizada.
- Grado 5: Gangrena de todo el pie.
Tratamiento
El Tratamiento local, según el grado de ulceración (escala de Wagner), es:
- Grado 0: El pie está en riesgo, no existe lesión, la actitud terapéutica es de índole preventiva.
- Grado 1. El procedimiento terapéutico va direccionado a disminuir la presión sobre el área con úlcera. Generalmente no se presenta una infección.
- Grado 2. La infección está presente, por lo que es necesario obtener muestras para cultivo. Debe realizarse una desbridación, curación tópica y utilizar antibióticos y coadyuvantes. Dentro de los coadyuvantes más efectivos, novedosos y de fácil aplicación son los productos a base de Iones de Plata.
- Grado 3. Se caracteriza por la existencia de una infección profunda, con formación de abscesos, a menudo de osteítis. La intervención quirúrgica posiblemente es necesaria.
- Grado 4. Los pacientes afectados requieren hospitalización urgente y valoración del componente isquémico, que en esta fase suele estar sumamente afectado. En términos generales, se procede a cirugía revascularizadora, para evitar la amputación, o conseguir que ésta pueda realizarse a un nivel distal de la extremidad.
- Grado 5. Se requiere amputación.
Consejos para evitar padecer Pie diabético
El control de muchos factores de riesgos sobre la diabetes es muy fundamental para lograr la mejoría del paciente, controlar los niveles de insulina, dejar de fumar, controlar los niveles de colesterol y triglicéridos, le ayudaran a evitar que usted padezca de Pie Diabético. Es muy importante que si usted es diabético, use calzado y tratamientos ortopodológicos para reducir las presiones en el pie y aliviar el cansancio. Para prevenir las lesiones en los pies de las personas con diabetes procure seguir los siguientes consejos.
- Revise sus pies todos los días, e informe al médico sobre cualquier ulcera, cambio notorio o algún signo de infección.
- Lave sus pies todos los días, con jabones suaves y neutros y no olvide secarles muy bien.
- Suavice la piel seca con lociones o vaselina (Hoy en día existen cremas humectantes para diabéticos, úselas)
- Protegerse los pies con zapatos cómodos, que sean ortopédicos y que no sean apretados.
- Ejercitarse a todos los días para que usted pueda favorecer la circulación de sus piernas.
- Visite regularmente a un Podólogo para realizar limpieza de sus pies y extirpe callos o cualquier otra protuberancia.
- Olvídese de fumar… El fumar es lo que empeora más su situación como diabético y bloquea el flujo de la sangre a los pies.