Verruga genital
| ||||||||||||
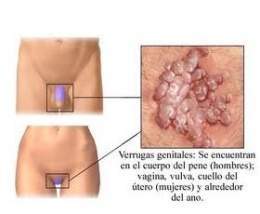
Verruga genital. Infección de transmisión sexual (ITS) también denominada condiloma acuminado, provocada por el virus del papiloma humano (VPH) que afecta la piel o las membranas mucosas. El VPH puede en ocasiones ser el causante de la aparición posterior de formas de cáncer cervicouterino, aunque se ha registrado mediante estudios que las formas activas del virus que provocan las verrugas genitales difieren de las que inducen el desarrollo de procesos anarcoproliferativos.
El virus puede producir la aparición de bultos carnosos similares a una coliflor en áreas húmedas ubicadas en y alrededor de los órganos sexuales y la boca; siendo más común que se observen, en el sexo femenino, en las partes interior y exterior de la vagina, en la abertura o cérvix hacia el vientre (útero) o alrededor del ano mientras que en los hombres la presencia de estas lesiones es menos común, pero de manifestarlas se observan en las áreas cercanas a la cabeza del pene, el escroto y el ano. En casos excepcionales pueden encontrarse lesiones de este tipo en la mucosa oral y la garganta de individuos, de ambos sexos, que hayan mantenido sexo oral con portadores del virus. En muchos casos, las verrugas son detectables a simple vista mediante el examen físico.
Sumario
Manifestaciones
La infección con el VPH alrededor de los genitales es común, aunque la mayoría de las personas son asintomáticas. No obstante, incluso si la persona no tiene síntomas, debe protegerse al tener relaciones sexuales, para evitar complicaciones y la diseminación de la afección a otros.
Existen más de setenta serotipos diferentes de VPH. Varios tipos están asociados con verrugas genitales, mientras que otros están asociados con verrugas comunes o verrugas planas en otros lugares de la piel. El VPH prolifera sin problema en las áreas genitales húmedas. Las verrugas en las partes genitales externas se reconocen fácilmente, ya que son lesiones levantadas, de coloración carnosa que se pueden presentar solas o en racimos. Si no reciben tratamiento, las verrugas se pueden agrandar rápidamente, tomando una apariencia similar a una coliflor.
En las mujeres, el VPH puede invadir la vagina y el cuello uterino. Estas verrugas son planas y no son fácilmente visibles sin el uso de procedimientos especiales. Dado que el VPH puede conducir a cambios cancerígenos y cambios pre-cancerosos en el cuello uterino, es importante que esta afección se diagnostique y se trate. La citología vaginal es necesaria para detectar el VPH u otros cambios anormales relacionados con este virus en el cuello del útero. De otro lado, el hecho de tener el herpes virus genital y el VPH dejan a la mujer en riesgo particular de sufrir cáncer cervical.
Factores de riesgo
Existen una serie de factores de riesgo que predisponen al individuo a contraer el VPH y desarrollar posteriormente lesiones de este tipo, entre ellos se encuentran:
- Tener múltiples compañeros sexuales
- Desconocer si alguien con quien se ha tenido una relación sexual tiene una infección de transmisión sexual (ITS)
- Iniciación temprana de la actividad sexual
- Consumo de alcohol (Alcoholismo)y tabaco (Hábito de fumar)
- Estrés y otras infecciones virales (como VIH o herpes virus genital) al mismo tiempo
Si un niño presenta verrugas genitales, se debe sospechar Abuso infantil como la posible causa.
Síntomas y signos
La sintomatología que manifiesta el paciente enfermo, es variable, aunque en la mayoría de los casos está muy relacionada con el área de infección. Puede presentar lesiones elevadas de coloración carnosa en los genitales, ano o piel circundante a las lesiones. Tumores con apariencia de coliflor alrededor del ano o genitales. Aumento de la humedad en el área de los tumores. Prurito en el pene, el escroto, área anal o prurito vulvar. Aumento del flujo vaginal. Sangrado vaginal anormal (no asociado con un período menstrual) después de tener relaciones sexuales.
Un examen genital revela lesiones de color carne a blanquecinas, planas o elevadas, solas o en racimos en cualquier parte de los genitales.
Exámenes
En las mujeres, un examen pélvico puede revelar tumores en las paredes vaginales o el cuello uterino. Se puede utilizar una ampliación (colposcopia) para ver lesiones invisibles a simple vista.
Tratamiento
Las verrugas genitales deben ser tratadas por un médico o una enfermera, fundamentalmente en la consulta de ITS, en el policlínico de su área de salud. Si presenta una verruga genital debe acudir a su Médico de la Familia y este lo remitirá a la consulta de ITS, o puede ir directamente a esta última, es aquí donde deciden qué medidas terapéuticas se seguirán. Los tratamientos quirúrgicos comprenden criocirugía, terapia láser o escisión quirúrgica, entre otros.
Pronósticos y conducta
Una infección anterior por verrugas genitales no hace que la persona quede inmune a la enfermedad. Si una persona sufre verrugas genitales, todos los individuos con los que tuvo relaciones sexuales deben ser examinados en la consulta de ITS. Las mujeres que hayan tenido verrugas genitales y las mujeres cuyos compañeros sexuales alguna vez tuvieron este tipo de verrugas deben practicarse citología orgánica (Test de Papanicolaou) cada vez que la citen por patología de cuello. Generalmente se pueden controlar los brotes de verrugas genitales con el tratamiento adecuado; sin embargo éstas pueden reaparecer frecuentemente después del tratamiento y las personas pueden aún infectar a otros.
Complicaciones
Las verrugas se pueden multiplicar y llegar a ser bastante grandes, lo cual requiere un tratamiento más extenso y procedimientos de control. Se debe buscar asistencia médica si se descubre que un compañero sexual actual o anterior tiene verrugas genitales. Igualmente si se observan verrugas visibles en los genitales externos, prurito, secreción o sangrado vaginal anormal. Se debe tener en cuenta que las verrugas genitales pueden no aparecer durante meses o años después del contacto sexual con una persona infectada. Los adolescentes sexualmente activos son muy susceptibles al VPH y deben ser examinados a intervalos regulares para buscar la infección por este virus.
Prevención
La abstinencia sexual es la única forma a toda prueba de evitar las verrugas genitales y otra infección de transmisión sexual. Igualmente, una relación sexual monógama con un compañero que se sabe que está sano es una forma de evitar esta enfermedad. La piel cercana a las verrugas y alrededor de los genitales, el ano y otras áreas puede transmitir el virus de una persona a otra, por lo tanto, los condones masculinos y femeninos no pueden ofrecer una protección completa, no obstante, los condones aún se deben usar, ya que estos reducen la posibilidad de adquirir o diseminar infecciones de transmisión sexual. Estas precauciones se deben tomar todas las veces, dado que el VPH se puede transmitir de una persona a otra aún cuando no haya verrugas visibles u otros síntomas.
Existe una vacuna llamada Gardasil, que previene la infección contra cuatro de las cepas del VPH, responsable de la mayoría de las verrugas genitales y del cáncer cervical en mujeres. La vacuna se aplica en una serie de tres inyecciones y solamente se utiliza en mujeres, en Cuba se están realizando investigaciones al respecto.
Enlaces externos
Fuentes
- Diaz ML. Human papilloma virus: prevention and treatment.Obstet Gynecol Clin North Am. 2008;35(2):199-217.
- Mayrand MH, Duarte-Franco E, Rodrigues I, Walter SD, Hanley J, Ferenczy A, et al. Human papillomavirus DNA versus Papanicolaou screening tests for cervical cancer. N Engl J Med. 2007;357:1579-1588.
- Kahn JA. HPV vaccination for the prevention of cervical intraepithelial neoplasia. N Engl J Med. 2009;361:271-278.
- HPV and Men - CDC Fact Sheet. April 3, 2008. Accessed December 20, 2009.
- Actualización de la terapéutica del papilomavirus humano. Terapia convencional (en línea). Consultado: 12 de mayo de 2012. Disponible en: scielo.sld.cu
- Diagnóstico y terapia del virus papiloma humano (en línea). Consultado: 12 de mayo de 2012. Disponible en: www.scielo.cl
- Exéresis quirúrgica radical como único tratamiento del condiloma acuminado gigante (en línea). Consultado: 12 de mayo de 2012. Disponible en:redalyc.uaemex.mx
- Cáncer cérvico uterino y verrugas ano-genitales. Su relación (en línea). Consultado: 12 de mayo de 2012. Disponible en: scielo.sld.cu
- Infección por papovavirus: de verruga venérea subclínica a carcinoma espinocelular en genitales masculinos (en línea). Consultado: 12 de mayo de 2012. Disponible en: revistas.concytec.gob.pe