Sindrome de preexcitacion ventricular
Síndromes de Preexcitación Ventricular
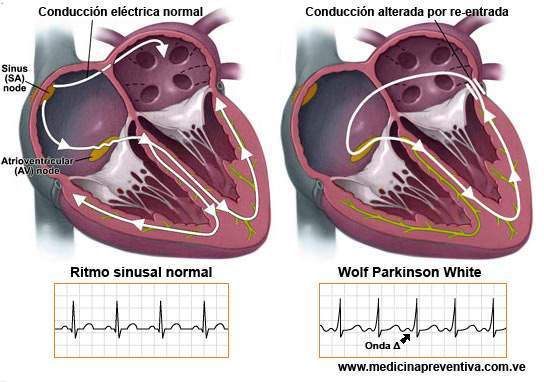
Se produce preexcitación ventricular cuando la onda de activación sinusal o de otro origen auricular alcanza los ventrículos en un tiempo menor que lo normal y despolariza la musculatura ventricular mas anticipadamente de lo que cabria esperarse si el impulso auricular hubiese seguido la vía normal o habitual de la conducción auriculoventricular.
Síndromes de Pre-excitación
En cardiología se llama preexcitación a la situación en la que la masa ventricular se activa más precozmente que lo que cabría esperar, en parte o en su totalidad; esto da lugar a la aparición de un PR muy corto ó una deformación del complejo QRS ó ambas cosas a la vez. Se conocen dos tipos de síndromes de preexcitación: el Síndrome de Wolf Parkinson White (WPW) o de preexcitación ventricular verdadera y el Sindrome de Lown Ganong Levine o de conducción atrioventricular acelerada. El síndrome de WPW es una enfermedad cardiológica que se caracteriza por la presencia de Arritmia Cardiaca (latido irregular del corazón) y un registro electrocardiográfico característico. Las alteraciones electrocardiográficas del síndrome de WPW fueron descritas en 1915 por Frank Norman Wilson en un paciente con historia previa de estenosis mitral. Poco después Alfred E. Cohn, describió otro caso muy similar y posteriormente Wedd otro en 1921, pero fueron Louis Wolff, John Parkinson y Paul Dudley White en 1930 quienes describieron por primera vez el síndrome. Aparece aproximadamente en 4 de cada 100.000 individuos sanos de cualquier edad y su incidencia en los países occidentales está aumentando progresivamente, debido a la práctica habitual de electrocardiogramas de rutina. Las estadísticas hablan de que se detecta en el electrocardiograma de casi 2 personas de cada 1000 en la edad adulta y suele estar presente en 1 de cada 500 individuos que acuden a una consulta de cardiología, siendo la segunda causa de taquicardia paroxística supraventricular Diagnóstico diferencial A pesar de parecer muy similares, existen diferencias que son fundamentales. Son entidades pertenecientes a las denominadas “Enfermedades Raras del Corazón”, junto con el Síndrome de Brugada y el Síndrome de QT Largo y QT Corto, por lo que habitualmente son sub-diagnosticadas.
Las Diferencias Fundamentales son:
1. El LGL tiene un intervalo PR corto, pero QRS normal porque el camino accesorio (fibras de James) se une directamente con el Seno y no despolariza los ventrículos directamente, pero hace así por el camino de conducción típica por el sistema Hiss-Purkinje 2. No aparecen Ondas "Delta" en la rama ascendente del QRS en D1, aVL, V5 y V6. 3. Los complejos QRS suelen ser estrechos pues no suele existir alteración de la conducción interventricular. 4. Cuando se producen cuadros de taquicardia, son de carácter Antidrómico. 5. No suele ser tan Frecuente la asociación de Fibrilación Auricular concomitante durante las crisis. La mayoría de estos pacientes ameritarán un estudio o cateterismo cardíaco electrofisiológico, el cual es un procedimiento que permite evaluar en profundidad el sistema eléctrico del corazón para localizar con precisión la vía accesoria anormal, evaluar sus propiedades de conducción y los riesgos a los que está sometido el paciente durante las taquicardias.
Tratamiento
Por lo general, los pacientes que presentan episodios muy infrecuentes de taquicardia, son bien toleradas o de muy corta duración, generalmente no necesitan tratamiento específico del mismo modo que quienes no presentan síntomas. En la evaluación cardiovascular pre-operatoria de estos pacientes para cirugías NO cardíacas por lo general NO tienen contraindicación quirúrgica. Solamente debe hacerse notar la presencia del sindrome de pre-excitación para que el equipo médico esté al tanto de ello y tener conocimiento de los medicamentos que pudieran estar contraindicados en el manejo de las taquicardias de estos pacientes.
Otros son tratados con fármacos antiarrítmicos para la prevención de taquicardias. Estos medicamentos deben administrarse y ser monitorizados cuidadosamente y generalmente deben ser tomados en forma permanente.
Aquellos en quienes la terapia con drogas antiarrítmicas es inefectiva o produce efectos secundarios indeseables, así como los pacientes que padecen de taquicardias muy rápidas que llevan a mareo intenso o pérdida de conocimiento, ameritan la realización de estudio o cateterismo electrofisiológico y ablación con catéteres mediante energía de radiofrecuencias. También es recomendable su realización en los pacientes con historia familiar de muerte súbita.
La ablación con radiofrecuencias es un recurso terapéutico de primera línea y de uso cada vez más frecuente para el tratamiento de pacientes con síndrome de WPW, porque permite la destrucción de la vía accesoria y la curación definitiva en más del 90% de los casos con un bajo riesgo de complicaciones. De esta manera, se elimina la posibilidad de ocurran taquicardias en los momentos más inesperados y la necesidad de tomar medicamentos en forma permanente lo cual tendrá una repercusión directa en la calidad de vida haciéndola más activa y productiva. Este aspecto tiene particular valor particular en los pacientes jóvenes.
Fuente
Dr. Rigoberto J. Marcano Pasquier Medicina Interna Ambulatorio Medis. Av. José María Vargas. Centro Comercial Santa Fe. Nivel C3. Consultorio 2. Caracas. Venezuela.