Afecciones oftalmológicas
| ||||||||
Afecciones oftalmológicas. Un paciente acude a la consulta de oftalmología al experimentar un síntoma marcado, como, dolor ocular, disminución de la visión, enrojecimiento o secreción ocular, cefalea, fotofobia, etc.
Sumario
Causas de las afecciones oftalmológicas
Enfermedades hereditarias
Retinosis pigmentaria
Su fisiopatología no es aún bien conocida y, por consiguiente, se define como una enfermedad crónica, correspondiente a las distrofias retinianas; es de carácter hereditario, lento y progresivo, que afecta primaria y difusamente la función de los fotorreceptores y el epitelio pigmentario.
Es una enfermedad degenerativa crónica caracterizada por la pérdida progresiva del campo visual, ceguera nocturna y [electroretrograma]] anormal o abolido, produce la atrofia retiniana, con una característica de depósito de pigmentos. Afecta los fotorreceptores y el epitelio pigmentario, por lo que lleva a la ceguera. Puede ir acompañada con otras afectaciones congénitas, como soldera, visión defectuosa a los colores y trastorno intelectual.
- Cuadro clínico
Subjetivamente, las primeras manifestaciones clínicas que expresan los enfermos son la mala visión nocturna (nictalopía), los trastornos de la visión en los cambios de iluminación, así como el tropiezo con los objetos, la fotofobia y las alteraciones de la visión. La pérdida del campo visual progresivo es otra de las características de esta enfermedad.
El electrorretinograma, al comienzo, es subnormal. Esta enfermedad puede asociarse a sordomudez, déficit mental e hipogenitalismo.
El examen del fondo de ojo muestra cúmulos de pigmentos dispersos en la periferia de la retina, con distribución perivascular, que adoptan el aspecto de “espículas óseas”, adelgazamiento de arteriolas, células en vítreo y, tardíamente, palidez del nervio óptico.
- Otros signos que aparecen son:
- Pigmentación corpuscular.
- Cúmulos de pigmentos focales o sectoriales.
- Edema macular quístico.
- Membrana epirretiniana.
- Catarata subcapsular posterior.
- Herencia:
Puede ser autosómica recesiva, autosómica dominante, recesiva ligada al sexo o simple (un solo miembro afectado en la genealogía).
- Aspecto médico-social:
La consanguinidad entre las parejas le da el aspecto médico-social a la enfermedad.
- Conducta a seguir:
- Educación en la comunidad para evitar el riesgo de la consanguinidad.
- A los casos diagnosticados se les realiza actualmente tratamiento medicamentoso, quirúrgico para la revascularización coriorretineana, combinados ambos, y físico-ópticos.
Diabetes Mellitus
Es una microangiopatía progresiva, es multifactorial caracterizada por cambios morfológicos específicos (excavación del disco), resaltando una pérdida adquirida de células ganglionares retinales y de sus axones que afecta las arteriolas precapilares, las capilares y las vénulas de la retina, puede afectar vasos mayores. Se caracteriza también este proceso por producir pérdidas del campo visual y otros cambios funcionales con compromiso de la percepción de color, sensibilidad al contraste y mortalidad. Pueden agravarla la gestación, la hipertensión arterial, las neuropatías y la anemia.
Tumores como el retinobastoma
El retinoblastoma ocupa el 2% de los tumores malignos en la infancia, no tiene predilección por el sexo, generalmente afecta un solo ojo, aunque puede haber afección bilateral en uno de cada tres casos. Las manifestaciones clínicas aparecen de los 3 ó 4 años de vida. La enfermedad puede ser herediaria o deberse a una mutación genética nueva.
Carga genética por consanguinidad
Esto sucede en enfermedades como la retinosis pigmentaria y la sicklemia. Esta última produce una retinopatía de vasos periféricos, a veces extensa, neovascularización posterior y retinopatía proliferante.
Afección al feto
- Estas se producen cuando se expone a la gestante a rayos X, así como a la ingestión de medicamentos:
- Rayos X: Es sabido que la exposición a las gestantes en el período de desarrollo del ojo puede producir alteraciones en el mismo.
- Ingestión de medicamentos: La ingestión de algunos medicamentos por las gestantes tiene efectos teratogénicos en la época en que se desarrolla el ojo y aún después. Son muchos los medicamentos que producen efectos tóxicos y degenerativo al usarlos.
Enfermedades infectocontagiosas
Oftalmía rubeólica
- Sucede cuando la madre ha padecido la enfermedad durante los tres primeros meses de gestación produciendo catarata, microftalmo, microcórnea.
Oftalmía sifilítica
- Es congénita o no, puede manifestarse como un rash secundario de los párpados, es muy frecuente la coreorretinitis con queratitis intersticial o sin ella.
Conjuntivitis bacteriana
- Es causada por cualquier germen capaz de producir una conjuntivitis catarral aguda. Puede ser la infección gonocócica infantil y del adulto. Producida por el gonococo u otro germen.
SIDA
La retinosis por fitomegalovirus es la infección intraocular más frecuente. En los pacientes con sida y causa más común de pérdida de visión; se espera un incremento de esta afección al aumentar la sobrevida de estos pacientes. Se presenta cuando existe una severa inmunodepresión con recuento de linfocitos CD-4 <200 células/mm3, pero es mucho más frecuente cuando el recuento celular es de menos de 100 células.
Por lo general se presenta de forma unilateral en el momento del diagnóstico y se torna bilateral, sin tratamiento específico.
El CMV llega a la retina por vía hematógena y se disemina en su capa de fibras nerviosas. El paciente se queja de visión borrosa, fotofobia y defectos del campo visual, esto es en dependencia del grado de afectación y su localización. Pueden presentarse recidivas y la evolución hacia la ceguera unilateral o bilateral es frecuente. La imagen fundoscópica es muy característica y consiste en un foco de necrosis única o múltiples, que se extienden de forma centrífuga y engloban vasos, con compromiso hemorrágico.
El diagnóstico diferencial debe plantearse con las coriorretinitis causadas por otros virus herpéticos, micobacterias, toxoplasmas, Candida, Pneumocistis carinii e incluso las provocadas por el virus de inmunodeficiencia humana (VIH). El diagnóstico de la retinitis por CMV se basa en la observación fundoscópica de las lesiones características. Los cultivos de sangre, orina y los anticuerpos séricos no determinan el diagnóstico, dada la alta prevalencia de seropositividad en la población adulta general; además, no se ha descrito una relación entre los títulos de anticuerpos y retinitis por CMV en los pacientes con SIDA.
- Tratamiento:
- Ganciclovir: 5 mg /kg, intravenoso, cada 12 h, de 14 a 21 días, o foscarnet: 60 mg/kg, intravenoso, cada 8 h, o 90 mg/kg, intravenoso, cada 12 h, de 14 a 21 días, o implante de ganciclovir ocular más ganciclovir intravenoso (la misma dosis recomendada anteriormente), o ganciclovir oral, 1 g, 3 veces al día, o cidofovir: 5 mg/kg, intravenoso, semanal, durante 2 semanas.
- En los pacientes que falla la monoterapia con ganciclovir o foscavir, se considerará el tratamiento de ambas juntas, con las mismas dosis recomendadas anteriormente.
Enfermedades virales
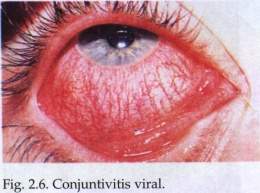
Conjuntivitis viral
La conjuntivitis causada por infecciones víricas es bastante frecuente y aparecen generalmente, en forma de epidemia dada la rapidez y facilidad de contacto. Son muchos los virus como los enterovirus, afectaciones de los ojos causantes de la epidemia (che) y las queratoconjuntivitis, dada la rapidez y la facilidad de contacto; afecta, por lo común, a personas de una misma familia, escuelas, internados, etc.
En algunos casos puede provocar cicatrices corneales, con pérdida significativa de la agudeza visual.
Conjuntivitis hemorrágica
Causada por el enterovirus 70, apareció en Cuba en 1981. Es altamente contagiosa y se presenta de manera repentina; su período de incubación es de 8 a 48 h. Evoluciona rápidamente y dura de 5 a 7 días.
Los síntomas, como en otras infecciones víricas, se caracterizan por dolor, fotofobia, sensación de cuerpo extraño, lagrimeo, dolor, fotofobia. Los signos más destacados son hiperemia conjuntival, edema pulpebral, quemosis y hemorragia conjuntival vulvar superior.
Los signos más destacados son hiperemia conjuntival, edema palpebral, quemosis y hemorragias subconjuntivales, que se localizan en la conjuntiva bulbar superior. En ocasiones hay secreción seromucosa, adenopatías preauriculares y folículos conjuntivales.
Esta conjuntivitis suele curarse espontáneamente al cabo de unos 7 días, por tanto, los pacientes deben aislarse con medidas estrictas de higiene personal para evitar la propagación. Pueden utilizarse compresas de agua fría hervida, que ayudan a aliviar los síntomas y, en caso de existir secreción ocular, se recomienda el uso de un colirio antibiótico.
Conjuntivitis tracomatosa
Es una conjuntivitis folicular crónica producida por Clamydia trachomatis que se complica con opacidades y ulceraciones corneales.
Es una infección endémica y una causa de ceguera producida por Clamydia trachomatis, que es una pequeña bacteria gramnegativa, parásito intracelular obligado, que produce infecciones crónicas y persistentes.
Se conocen 16 serotipos de Clamydia trachomatis; el tracoma es causado por los serotipos A, B, Ba y C, y los serotipos D, E, F, G, H, I, J, K, que provocan las conjuntivitis con inclusión.
El tracoma es una conjuntivitis folicular crónica que se complica con opacificación y ulceraciones corneales. Hoy se considera una enfermedad inmunopatológica, ocasionada por las reinfecciones repetidas y las infecciones bacterianas interrecurrentes.
Tumores
Melanoma maligno
Es un tumor maligno que puede aparecer en la piel, iris o coroides. Puede resultar de la evolución de un nevus, de la melanosis, como aparecer primariamente. Tiene preferencia por localizarse, inicialmente, en el limbo, aunque con el crecimiento puede afectar los párpados. Su coloración es oscura y de forma variada.
- Epidemiología:
Se estima que unos 500 millones de personas en el mundo son afectadas, muchas de las cuales son niños; la enfermedad es muy común en las áreas pobres del África subsahariana. Esta afección constituye un problema de salud serio, debido a que del 1 al 5 % de los individuos infectados, desarrollan más tarde la cicatrización que deforma los párpados y causa ectropión con subsecuente daño corneal, queratitis y ceguera. Además, es la enfermedad más comúnmente prevenible, entre las que provocan ceguera (se estima en 7 millones de personas ciegas por esta causa).
- Signos y síntomas:
- Fotofobia.
- Blefarospasmo.
- Lagrimeo.
- Sensación de ardor y de cuerpo extraño.
- Dolor.
- En ocasiones, trastornos de la agudeza visual.
- El derrame mucopurulento es más o menos abundante.
- Evolución:
La enfermedad, por su evolución, se divide en cuatro períodos:
- Período I (insidioso). Signos y síntomas de conjuntivitis ligera; engrosamiento, edema y congestión de la conjuntiva; formación de papilas y diminutos folículos en la conjuntiva tarsal superior. Puede iniciarse la inflamación vascular de la córnea.El examen microscópico del frotis conjuntival muestra cuerpos de inclusión.Este período dura varias semanas o meses.
- Período II (agudo). Se acompaña de signos y síntomas inflamatorios intensos (tracoma agudo), secreción purulenta abundante y casi siempre comienza el desarrollo folicular en la conjuntiva del párpado superior. El aumento de peso del párpado provoca ptosis palpebral (ptosis tracomatosa). Se presenta pannus tracomatoso en la parte superior de la córnea.
- Período III (cicatrizal). Se caracteriza por la aparición de tejido cicatrizal, que lleva a la curación de la enfermedad. Las papilas y los folículos desaparecen gradualmente, pero la conjuntiva no recobra su estado normal. En la conjuntiva tarsal persisten cicatrices blanquecinas en banda.
- Período IV (secuelas). Representa el tracoma curado. No siempre evoluciona favorablemente; las recidivas son frecuentes.
- Diagnóstico:
Debido a que la mayoría de los casos se presentan en áreas remotas de países en desarrollo, el diagnóstico se hace clínico si aparecen dos de los siguientes elementos:
- Folículos linfoides en la conjuntiva tarsal superior.
- Folículos linfoides a lo largo del limbo corneal.
- Cicatriz en la línea conjuntival.
- Pannus corneal.
Cuando existe la posibilidad de laboratorio, este se hace con el aislamiento de Clamydia trachomatis en cultivo de células. A menudo, el cultivo es positivo en niños pequeños con enfermedad activa; aun así, el cultivo solo es positivo en 1/3 de la mitad de los casos. La detección de ADN de Clamydia por reacción de cadena de polimerasa es la prueba más sensitiva, con cerca del 70 al 80 % de positividad en niños con enfermedad activa. También se hacen pruebas de inmunofluorescencia directa para la detección de cuerpos elementales (E Bis) con anticuerpos monoclonales, o la detección de antígenos por el método de ELISA.
- Tratamiento:
Tracoma activo en niños. Tratamiento tópico con eritromicina o tetraciclina, de 21 a 60 días, pero, como la infección extraocular por Clamydia trachomatis en la nasofaringe y el tracto gastrointestinal es relativamente común, debe indicarse eritromicina o azitromicina por vía oral, 20 mg/kg, a dosis única en el 78 % de los casos, que es tan efectiva como 6 semanas de tetraciclina tópica o doxiciclina oral, 100 mg 2 veces al día, durante 14 días, o tetraciclina oral, 250 mg cada 6 h, durante 14 días; deben evitarse la tetraciclina y doxiciclina.
La aplicación de principios epidemiológicos está muy vinculada a la Oftalmología y a la Optometría en relación con el cuidado de la salud de los ojos, para preservar la salud visual individual y colectiva. Por lo que orientan medidas estrictas establecidas por el Ministerio de Salud Pública para su cumplimiento.
La prevensión de afecciones transmisibles, contagiosas,no contagiosas, hereditarias y de otro tipo, están determinadas tanto para el adulto como para elniño.
- Las medidas epidemiológicas deben cumplirse estrictamente, entre ellas están:
- El aislamiento.
- El exudado conjuntival para conocer el germen y el antibiótico a utilizar.
- El estudio del medio ambiente (círculos infantiles, escuelas, centros laborales y cuarteles).
- La eliminación de vectores como las moscas, mosquitos, gussasas y la higienización y limpieza del del medio.
- Cuando existen epidemias, se aplicará el tratamienmto profiláctico a personas sanas en contacto directo con los afectados y se extremarán las medidas de higiene personal y colectiva.
- Se le orientará a los pacientes a no llevarse las manos sucias a los ojos para evitar cruzamiento de infecciones. Es imprescindible lavarse las manos antes y después de atender a pacientes con afecciones oculares.
Véase también
Fuente
- Rodríguez Vargas, J., Ríos García, M. y De Landaluce Gutiérrez, O. Examen Ocular+Cuba. Editorial Ciencias Médicas. 2006.
- Libro de Oftalmología. Dr Alemañy y Rosendo Villar.