Asma bronquial
| ||||||
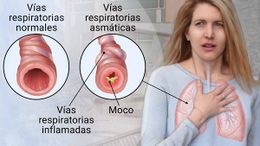
Asma Bronquial. Es una enfermedad crónica del sistema respiratorio caracterizada por vías aéreas hiperreactivas (es decir, un incremento en la respuesta broncoconstrictora del árbol bronquial. Ésta obstrucción es de una intensidad variable, y sucede habitualmente en forma de "crisis", que a veces ceden solas ó sólo con tratamientos especiales.
Sumario
Características
El Asma Bronquial es una enfermedad en la que se inflaman los bronquios, en forma recurrente ó continua, lo que produce una obstrucción de los tubos bronquiales (encargados de conducir el aire respirado hacia dentro ó hacia afuera).
Ésta obstrucción es de una intensidad variable, y sucede habitualmente en forma de "crisis", que a veces ceden solas ó sólo con tratamientos especiales. La frecuencia de éstas "crisis" es muy variable, en algunos casos sólo una ó 2 veces al año, pero generalmente suceden varias crisis agudas en un período corto de tiempo, sobre todo en las épocas de cambio de clima (otoño y primavera) ó en el tiempo de frío.
En éste padecimiento, la inflamación bronquial se caracteriza por:
- Secreciones bronquiales más espesas y más abundantes ("hiper-secresión").
- Hinchazón interna de los bronquios ("edema").
- Contracción sostenida de los músculos que rodean a los bronquios ("broncoespasmo").
- Destrucción y cicatrización de la membrana celular superficial de los bronquios.
Todos estos cambios inflamatorios pueden suceder de una forma brusca (Asma Aguda) ó en forma lenta y continua (Asma Crónica). Cuando aparecen en forma brusca se le denomina "crisis" ó ataque agudo asmático. Tanto la forma aguda como la forma crónica pueden ser muy variables en cuanto a su intensidad ó duración. Los síntomas ó molestias que caracterizan al asma bronquial son muy variados, y dependen mucho de la severidad del problema; sin embargo los síntomas más frecuentes son:
- Tos: Generalmente seca al inicio, y progresivamente flemosa, puede ocurrir en forma esporádica o por accesos y puede llegar a producir fatiga ó vómitos de flemas. Casi siempre es el primer síntoma de una recaída.
- Dificultad respiratoria: Esta aparece en forma progresiva y puede llegar a ser muy severa, con sensación de ahogo ó "falta de aire"; Sin embargo, es necesario recalcar que no es imprescindible su presencia para el diagnóstico de asma bronquial.
- Sibilancias: Es el ruido silbante que se produce al sacar ó meter aire en los pulmones debido al estrechamiento interno de las vías bronquiales ("hoguillo"). Puede no ser percibido por la persona afectada y detectarse sólo en la revisión médica.
- Flemas: Son las secresiones bronquiales que al producirse en forma abundante en las vías aéreas, suenan al paso del aire como ronquidito ó estertores. Son generalmente muy sueltas y se desprenden con los accesos de tos, y a veces producen náusea y vómito al toser.
- Otras molestias: Generalmente son menos frecuentes: dolor torácico, dolor abdominal, sensación de opresión en el pecho, angustia, cianosis (coloración azulada de labios ó uñas), sudoración profusa, manos y pies fríos, palidez, etc.
En la mayoría de los casos se presentan también molestias nasales (aunque no se consideran realmente parte del ataque asmático); inclusive se presentan antes de los síntomas bronquiales, "anunciando" su llegada. Estas molestias son: estornudos, moco claro ó escurrimiento nasal, obstrucción nasal (mormada) y comezón de nariz y ojos.
Al Asma Bronquial se le conoce también como: "bronquitis", "bronquitis asmática", "bronquitis asmatiforme", "bronquitis espástica", " Broncoespasmo ", "alergia bronquial", "hoguillo", etc. Esto se debe principalmente a que los médicos no den el diagnóstico de "asma" hasta que el padecimiento está muy avanzado, usando mejor términos menos impactantes, pues la mayoría de la gente tiene la idea de que el Asma es una enfermedad severa, progresiva e incurable, lo cual está muy lejos de ser cierto actualmente.
El Asma Bronquial es un padecimiento muy frecuente, ya que aproximadamente el 10% de la población general la padece, o la ha padecido por algún tiempo. Es la causa más frecuente entre las enfermedades crónicas de la infancia; está entre las primeras causas de hospitalización en servicios de urgencia en nuestro medio; y, si no se le diagnostica y trata adecuadamente, puede llevar al paciente a tratamientos inadecuados, largos, costosos e inútiles, de muy diversos tipos, generalmente con pobres resultados, si estos tratamientos no van dirigidos a la causa real del problema, con el consecuente retraso y el incremento en el riesgo de daño bronquial permanente e irreversible, característico del Asma Crónica.
Causas
El Asma es un padecimiento multifactorial. Sin embargo, cuando el asma se inicia en la infancia, en la mayoría de los casos (80-85%) se puede demostrar un origen alérgico ó hiper-sensibilidad a diversas partículas protéicas inhaladas, suspendidas en el aire que respiramos, ó inclusive ingeridas, en mayor o menor grado. Cuando el Asma se origina en la edad adulta, las posibilidades de hiper- sensibilidad alérgica disminuyen a un 45 a 50% del total de los casos, siendo aún en ellos muchas veces el factor predominante.
Debido a que el Asma Bronquial es casi siempre la consecuencia de un fenómeno inflamatorio de tipo alérgico, y que las alergias en general tienen un carácter hereditario, es frecuente encontrar antecedentes de Asma ú otros problemas alérgicos en una o ambas líneas familiares. Algunas infecciones respiratorias; el ejercicio; algunos medicamentos, como la Aspirina, ciertos anti-hipertensivos y anti-inflamatorios; y ciertos compuestos químicos inhalados con frecuencia, también pueden causar Asma Bronquial, sin que exista necesariamente un proceso alérgico de fondo. La mayoría de los casos de asma tienen como causa más de un factor; esto es, son Asmas Mixtas, casi siempre con predominio evidente de un factor. Algunos eventos pueden "disparar" las crisis asmáticas en un individuo ya asmático, aunque no sean la causa real del problema. Entre éstos fenómenos "disparadores" tenemos: El ejercicio; el aire frío; alimentos ó bebidas frías; ciertas infecciones; las emociones fuertes; los cambios bruscos de clima; los olores demasiado fuertes; el humo de cigarro o basuras; el alcohol; algunos tipos de vacunas, etc. En algunos casos el origen real del Asma no puede ser demostrado a pesar de todos los estudios, sobre todo en los adultos; estos casos se catalogan como Asmas "intrínsecas", y generalmente tienen un peor pronóstico.
Diagnóstico
Para poder asegurar que un individuo es asmático, el médico se basa principalmente en la evolución de las molestias y sus características clásicas en la revisión médica, las cuales son generalmente muy típicas. El médico deberá comprobar los datos de obstrucción bronquial, o sea, se deben encontrar sibilancias (chiflido) en la exploración del tórax, o alguno de los diversos signos que indican inflamación bronquial. Esto quiere decir que para el diagnóstico del Asma, el médico generalmente no necesita de estudios especiales; sin embargo, lo ideal es demostrar objetivamente la obstrucción bronquial por medio de aparatos especiales, llamados "espirómetros", que miden y registran exactamente el grado de obstrucción real de los bronquios. Este tipo de estudio no se puede hacer en niños pequeños, y se hace para confirmar el diagnóstico, o para valorar su evolución, según sea el caso, lo que ayuda mucho a guiar los tratamientos.
Una vez confirmado el diagnóstico de Asma Bronquial, es necesario tratar de establecer su(s) causa(s), lo que es igual a establecer el tipo de asma de que se trata, en cada caso en particular. Para ello, el especialista realiza un interrogatorio muy detallado, importando sobre todo los antecedentes familiares, los factores disparadores para cada caso, la respuesta a tratamientos previos, etc. En éste interrogatorio el médico obtiene una idea de las causas probables de cada caso, y de ello depende el tipo de exámenes que deberán realizarse para tratar de encontrar su origen específico, y por consiguiente el tipo de asma de que se trate.
Si el interrogatorio y los exámenes preliminares realizados sugieren un origen alérgico del Asma, entonces se deberán realizar pruebas especiales de alergia, tratando de especificar cuál es el o los alérgenos culpables de su problema. Estas pruebas especiales son generalmente en piel ("pruebas cutáneas"), pero no son adecuadas en niños muy pequeños (menores de 2 años); por lo que en estos casos, se hacen exámenes especiales en sangre, buscando anticuerpos de alergia específicos para ciertos alérgenos (alimentos, polvo, polen, etc.) Muy raramente se necesitarán exámenes más sofisticados, sobre todo si el especialista sospecha una asociación de su asma con otras enfermedades especiales.
Tratamiento
Debido a que el Asma Bronquial puede ser de muy diferentes grados de severidad, y la originan diferentes cosas, el tratamiento es, por lo tanto, muy variado, pues deberá ajustarse al grado y tipo de asma de que se trate. Debido a que generalmente es un problema crónico, generalmente se requieren tratamientos largos o intermitentes con diferentes tipos de medicamentos, por lo que es ideal estar bajo supervisión médica periódica, con un especialista con experiencia en el tratamiento de ésta enfermedad, de preferencia un especialista en Asma y Alergias, Alergólogo.
Control Ambiental: Lo principal, es determinar si existen factores causales o "disparadores" en el ambiente en que se desenvuelve el paciente, ya sea en la casa, la escuela o el trabajo. Si existe la sospecha de que alguno de ellos está influyendo en su problema, es absolutamente necesario tratar de evitar o eliminar completamente ese factor. La mayoría de estos factores pueden ser identificados durante el interrogatorio y con las pruebas de alergia en piel.
Medicamentos: Además del control ambiental, por supuesto, se necesita administrar medicamentos.
Existen varios grupos o tipos de medicamentos para tratar el Asma Bronquial:
El grupo más utilizado y por lo tanto más conocido es el de los broncodilatadores; los cuales relajan o "dilatan" al músculo que rodea los bronquios, y además disminuyen la producción de secresiones bronquiales. Existen una gran variedad de ellos y con diferentes vías de administración. Pueden usarse uno o dos de diferentes grupos a la vez, dependiendo de la severidad del broncoespasmo. Cuando la edad lo permita, es preferible usarlos siempre por vía inhalada, por medio de aerosoles presurizados o aparatos nebulizadores.
Otro grupo que merece una mención especial, lo constituyen los esteroides o cortisonas; medicamentos con un alto poder anti-inflamatorio. Debido a que el Asma es un fenómeno de inflamación bronquial crónica o recurrente, las cortisonas son altamente efectivas en éste tipo de padecimiento. Desgraciadamente, tienen fama de ser "malas" o perjudiciales, lo cual no es necesariamente cierto, de hecho, son casi indispensables en la mayoría de los casos, en alguna de las fases del tratamiento (aunque no todos los pacientes asmáticos los ameritan). Lo que debe saberse, es que existen muchos tipos de cortisonas, que varían en la potencia y en la duración de su efecto. Cuando se utilizan cortisonas de corta duración de efecto, y potencia moderada o leve, por vía oral o inhalada, y por períodos de tiempo controlados, prescritos por un especialista con experiencia en su uso, son medicamentos extremadamente útiles en el tratamiento del asma.
Por otro lado, existen ahora excelentes medicamentos del grupo de las cortisonas en aerosol, con potentes efectos anti-inflamatorios y, que por ser aplicados en microdosis, y directamente en el árbol bronquial, no se absorben más que mínimas cantidades a la sangre, por lo que prácticamente carecen de efectos secundarios.
Otro grupo de medicamentos son los llamados preventivos o estabilizadores, que protegen a la mucosa bronquial, disminuyendo la hiper-reactividad del bronquio a la mayoría de los estímulos "disparadores" ya mencionados. Pueden ser tomados o inhalados. Con ellos se intenta evitar nuevas recaídas o crisis, y por lo mismo, estos medicamentos se utilizan por períodos largos, principalmente en los períodos de tiempo más susceptibles de cada paciente. Habitualmente no deben de utilizarse en la fase aguda.
Debido a las características especiales de cada caso en particular, puede ser necesario utilizar medicamentos de otros grupos, como son los antihistamínicos o antialérgicos; los antibióticos; los expectorantes, etc. Esto deberá de analizarlo el médico en cada caso o en cada recaída.
La inmunoterapia, conocida comúnmente como "vacunas de alergia" es otra forma de tratamiento del Asma Bronquial. Este método probado de tratamiento consiste en aplicar dosis graduadas de los alérgenos responsables (demostrados) de cada caso, aplicadas en forma sub-cutánea en la piel, en forma repetitiva y constante por varios años, lo que se traduce generalmente en una "tolerancia" o "desensibilización" a los alérgenos responsables de la inflamación asmática. Sin embargo, debemos señalar que no todos los pacientes asmáticos son candidatos a éste tipo de tratamiento.
Sólo se indica su uso en aquellos asmáticos con alergias a inhalables (Asma Alérgica) difíciles de evitar, y que ya hayan intentado los tratamientos tradicionales sin una buena respuesta. También se pueden indicar en los casos muy alérgicos en los que no sean aplicables medidas de control ambiental efectivas, o simplemente cuando se quiere eliminar por completo y en forma definitiva el proceso asmático alérgico. Cuando se siguen estas normas, utilizándolo en este tipo de casos, y, cuando se lleva un control adecuado del tratamiento a largo plazo, se tiene la gran oportunidad de curar el Asma, o en el peor de los casos, reducir en gran medida el problema, en casi un 80% de los casos tratados.
Inmunoterapia (vacunas)
Consiste en aplicar bajo la piel aquella o aquellas sustancias o partículas alergénicas a las que el paciente resultó ser alérgico (basados en las pruebas especiales), en dosis perfectamente medidas, y en cantidades crecientes cada vez, forzando con ello al organismo a producir anticuerpos y células de "defensa" específicos para esos alérgenos inyectados, con la finalidad de inducir una "tolerancia" cada vez mayor a medida que las concentraciones de dichas defensas aumentan, lo cual lleva alrededor de 3 años o más. La tolerancia final alcanzada puede ser total (en la mayoría de los casos), o parcial, dependiendo de la respuesta individual a dicho estímulo.
La frecuencia de las vacunaciones depende del tipo de extractos utilizados para preparar esas vacunas, y eso depende de cada Alergólogo, pero la mayoría necesitan aplicarse inicialmente dos veces por semana, aunque posteriormente pueden espaciarse a cada semana o cada quince días. El problema real de la inmunoterapia es que para obtener un buen resultado final, se necesita de una vigilancia más o menos estrecha por parte del Alergólogo, esto es, visitas de control periódicas antes de cada cambio de dosis, y que, por tratarse de un tratamiento muy prolongado, se necesita la comprensión y apoyo absoluto de los padres, de los familiares, o del paciente mismo. Debe entenderse lo que se está intentando con el tratamiento, y de las expectativas reales a largo plazo.
En resumen, es un tratamiento que puede eliminar definitivamente el proceso alérgico, y por lo tanto el Asma, en forma total y esto se logra, generalmente, en menos de dos años en niños.
Cura
Por los estudios realizados en grandes series de pacientes asmáticos en todo el mundo, se ha podido comprobar que, si tomamos en cuenta todos los tipos y grados de asma, aproximadamente el 30 o 40 % del total dejarán de tener asma solos, en un período de pocos o muchos años. El otro 60 a 70% de los casos puede presentar remisiones y exacerbaciones por períodos largos (años), con la posibilidad que persista toda la vida, con diferentes grados de intensidad. Menos del 5% de los casos tienen Asmas severas desde muy pequeños; en estos casos es muy difícil que dejen de tener Asma algún día, a pesar de tratamientos, nunca se les quita, pero aún así, pueden llevar una vida casi completamente normal.
A fin de cuentas, el pronóstico para una curación espontánea dependerá de muchos factores diferentes, entre los cuales están: la herencia uni o bi-familiar; la edad de inicio; su asociación con otras alergias; su intensidad; su frecuencia inicial, etc. Por ello es absolutamente necesario hacer todos los estudios que se han mencionado ya, para que el especialista pueda dar un pronóstico lo más aproximado posible a la realidad en cada caso.
Es necesario recalcar que el tratamiento actual del Asma Bronquial debe de ser integral, pudiendo requerir diferentes tipos de especialistas (en casos severos o crónicos), tratando de atacar todos y cada uno de los factores implicados en su producción.
Véase también
Fuentes
- Turotial interactivo. (Instituto para la Educación del Paciente) - Requiere el programa Flash
- Meditip