Epilepsia
| ||||||||
Epilepsia. Del lat. epilepsĭa, y este del gr. ἐπιληψία, intercepción. Es una enfermedad crónica caracterizada por uno o varios trastornos neurológicos que deja una predisposición en el cerebro para generar convulsiones recurrentes, que suelen dejar consecuencias neurobiológicas, cognitivas, psicológicas y sociales.
Sumario
Causas y diagnóstico
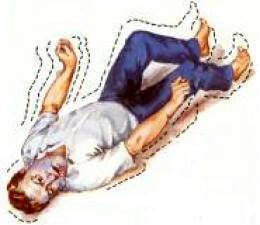
Una convulsión o crisis epiléptica o comicial es un evento súbito y de corta duración, caracterizado por una anormal y excesiva o bien sincrónica actividad neuronal en el cerebro. Las crisis epilépticas suelen ser transitorias, con o sin disminución el nivel de consciencia o movimientos convulsivos y otras manifestaciones clínicas.
La epilepsia puede tener muchas causas; en unos casos es debida a lesiones cerebrales de cualquier tipo, ya sean traumatismos craneales, secuelas de meningitis, tumores, entre otros. En muchos casos no hay ninguna lesión, sino únicamente una predisposición de origen genético a padecer las crisis. Con tratamiento médico es posible el control de las crisis en un elevado porcentaje de pacientes.
Para diagnosticar un paciente epiléptico se requiere conocer los antecedentes personales y familiares y, por lo general, se corrobora con un electroencefalograma (EEG). También forman parte del diagnóstico estudios de imagenología, mientras que se reservan los procedimientos diagnósticos más especializados para casos muy puntuales. El tratamiento consiste en la administración de medicamentos anticonvulsivos. En los casos refractarios, se apelan a otros métodos incluyendo la cirugía. La epilepsia causa múltiples efectos en la vida cotidiana del paciente, de manera que el tratamiento debe incluir el abordaje de estos efectos.
Aspectos históricos
Apenas ninguna otra enfermedad nos permite remontarnos en la historia de la medicina tanto como la epilepsia; existen numerosas referencias desde los primeros tiempos de la historia que constatan que esta enfermedad ha acompañado al hombre desde sus orígenes, está enfermedad es considerada como una de las enfermedades crónicas más habituales.
El concepto de "Epilepsia" se deriva de la palabra griega "epilambaneim", que significa "ser agarrado, atacado". Epilepsia es pues "ataque" o "enfermedad que se manifiesta por medio de ataques". Termino utilizado en las crisis. Dado que hay diferentes enfermedades que producen crisis, es mejor hablar de epilepsias.
En antiguos textos mesopotámicos se describen ya sus síntomas típicos como enfermedad bennu. Se comprueba también que no era infrecuente: en el código de Hammurabi, cuerpo legislativo de la Babilonia del siglo XVII a.c, se establece que, si se descubre que un esclavo adquirido recientemente sufre bennu, este puede ser devuelto a su anterior propietario en el plazo de un mes.
Debido al estigma bíblico, se la llamó morbus sacer, y se dividió por mucho tiempo en grand mal y petit mal. El primero hacía referencia a las convulsiones caracterizadas por inconsciencia, el paciente se caía al suelo y en algunos casos se contorsionaba, apretaba los dientes y emanaba espuma de la boca. El petit mal se caracteriza por un efímero momento de inconsciencia, a menudo quienes rodean al paciente no se percatan del ataque. Aún se considera con gran recelo este trastorno neurológico por los que conocen poco sobre él.
Terminología
El término epilepsia puede resultar confuso, ya que en el ámbito coloquial se suele utilizar indiscriminadamente para toda aquella persona que presenta una convulsión. De tal manera que un individuo puede haber tenido una convulsión por niveles bajos de azúcar en la sangre o un niño con una fiebre alta. No obstante, la epilepsia describe a un trastorno en el que una persona tiene convulsiones recurrentes en el tiempo debido a un proceso crónico subyacente, de causa desconocida o no.
No todas las personas que padecen una convulsión se diagnostican de epilepsia. Habitualmente es necesario haber presentado al menos 2 episodios de crisis epilépticas o 1 episodio asociado a hallazgos patológicos en el electroencefalograma interictal, es decir, entre una convulsión y la otra, que no está precedida por una causa identificable, por ejemplo, una inflamación aguda, una descarga eléctrica o envenenamiento, tumores o hemorragias intracraneales.
Clasificación
Clasificación de la ICD-10
| Enfermedad | |
| G40.0 |
Epilepsia idiopática parcial focalizada y síndromes epilépticos con principios de ataque localizados |
| G40.1 |
Epilepsia sintomática parcial focalizada y síndromes epilépticos con ataques parciales simples |
| G40.2 |
Epilepsia sintomática parcial focalizada y síndromes epilépticos con ataques parciales complejos |
| G40.3 |
Epilepsia idiopática generalizada y síndromes epilépticos |
| G40.4 |
Otras epilepsias generalizadas y síndromes epilépticos |
| G40.5 |
Síndromes epilépticos especiales |
| G40.6 |
Ataques Grand mal, sin especificar (con o sin petit mal) |
| G40.7 |
Petit mal, sin especificar, sin ataques grand mal |
| G40.8 |
Otras epilepsias |
| G40.9 |
Epilepsia, sin especificar |
Las crisis epilépticas se clasifican en función de la sintomatología que presentan, y cada tipo/subtipo se cree que representa un único mecanismo fisiopatológico y sustrato anatómico. Esto significa que la caracterización del tipo de crisis epiléptica no solo tiene implicaciones descriptivas de como es la crisis, sino que es una entidad diagnóstica en si misma, con implicaciones etiológicas, terapéuticas y pronósticas peculiares.
Cada tipo de epilepsia tiene diferentes manifestaciones que se determinan a través del tipo de crisis epiléptica, así como a través de la etiología, del curso de la enfermedad, de su pronóstico (desenlace probable de la enfermedad) y por último a través de un diágnostico EEG, ("curva de corriente en el cerebro").
El estudio del electroencefalograma no siempre informa que haya indicios de epilepsia porque muchas veces algunos cambios eléctricos se producen en zonas tan profundas dentro del cerebro que el electroencefalograma no los puede detectar. Igualmente hay que acotar, que las descargas sub-clínicas no sólo se generan en niños con epilepsia, sino también en aquellos que no la presentan. Todos estos factores pueden ser muy diversos, según cada una de las diferentes formas de la epilepsia.
Lo mismo que en las convulsiones, se diferencia también en las epilepsias entre formas generalizadas y focales, dependiendo de si están acompañadas de convulsiones generalizadas o focales.
Clasificación de las crisis epilépticas
1. Crisis parciales
- Crisis parciales simples: Son crisis cuyas manifestaciones clínicas (síntomas o signos motores, sensitivos, autonómicos o psíquicos) y electroencefalográficos reflejan una descarga de un sistema de neuronas localizadas en una parte del hemisferio cerebral sin alteración de la conciencia.
- Crisis parciales complejas (con compromiso del nivel de conciencia). Pueden estar precedidas (o no) por un aura que señala el probable sitio de la descarga (olfatorio→temporal; visual→occipital) asociados a alucinaciones visuales o auditivas, temor, ira, etc. Son frecuentes ciertos gestos automatizados como movimientos de la lengua, taquicardia, palidez, etc. Generalmente no dura más que unos minutos.
- Parciales simples seguidas de parcial compleja.
Crisis parciales complejas desde el inicio.
Crisis parciales complejas que evolucionan a secundariamente generalizadas.
2. Crisis generalizadas
- Ausencias.
- Crisis atónicas.
- Crisis generalizadas tónico-clónicas.
- Crisis tónicas.
- Crisis mioclónicas.
- Crisis sin clasificar.
Una segunda clasificación plantea la posibilidad de clasificarla en idiopática (relacionada con alteraciones genéticas), criptogénica (en la que no existe un sustrato demostrable) y sintomática (en la que existe la presencia de lesiones estructurales).Las causas de las diferentes epilepsias pueden ser muy diversas.
La mayor parte de las epilepsias, de acuerdo a su motivación, son epilepsias residuales, esto es epilepsias como "residuo", como "resto" (Residuum) de un trastorno cerebral anterior, concluido. Estas epilepsias residuales o de defecto pueden ser consecuencia de una enfermedad infecciosa durante el embarazo (ej. la Rubeola), por falta de oxígeno durante el nacimiento, por una encefalitis o meningitis padecida durante la niñez o por una contusión cerebral sufrida a causa de un accidente.
Por el proceso de epilepsia se entiende por el contrario una enfermedad epilepsia, consecuencia de una enfermedad neurológica progresiva (proceso en continuación, no concluido). El ejemplo más importante y común en un proceso de epilepsia es el tumor cerebral; aunque también pueden conducir a una epilepsia los trastornos vasculares o enfermedades metabólicas. Epilepsias, que son manifestación (signo, "síntoma") de un trastorno cerebral residual o procesual, se denominan epilepsias sintomáticas.
Epilepsias, en las que se presume un origen orgánico, pero que no puede ser probado, se denominan epilepsias criptógenas que resulta probablemente sintomática.
Síndromes epilépticos
Existen más de 40 tipos diferentes de epilepsias. Síndrome epiléptico es el nombre de un conjunto de signos y síntomas, que incluyen uno o más tipos de crisis epiléptica junto con sintomatología no necesariamente convulsiva, como por ejemplo, retardo mental o psicomotor, y que pese a constituir una entidad diferenciable clínicamente, puede tener diversas causas.
Existen también enfermedades epilépticas, que por razón de sus características, específicas y bien definidas, cursan con convulsiones repetitivas. Habitualmente tiene nombre propio, como la Enfermedad de Unverricht-Lundborg o el síndrome de Lennox-Gastaut.
Otros síndromes epilépticos incluyen:
• Encefalopatía epiléptica: en la cual se cree que las propias crisis convulsivas contribuyen al establecimiento de un trastorno progresivo de la función cerebral.
• Síndrome epiléptico benigno: se considera benigno aquel síndrome epiléptico que es fácilmente tratable o no necesita tratamiento por ser autolimitado en el tiempo y remitir sin secuelas.
• Síndrome epiléptico o epilepsia refleja: son aquellos síndromes epilépticos en los que todas las crisis comiciales se desencadenan por un estímulo sensorial.
• Síndrome epiléptico o epilepsia reactiva: son aquellas epilepsias relacionadas con una situación previa, como las crisis convulsivas por deprivación alcohólica (crisis del ron).
• Síndromes focales y crisis focales: este es un término sinónimo y que se prefiere al anterior de crisis parciales.
• Crisis epilépticas focales simples y complejas: Estos términos han dejado de ser recomendados para la clasificación de las epilepsias. La afectación del nivel de consciencia deberá ser descrita cuando aparezca en una crisis convulsiva, pero no debe ser utilizada para clasificar tipos de crisis comiciales específicas.
• Síndrome epiléptico o epilepsia idiopática: Es aquella epilepsia sin lesiones estructurales cerebrales subyacentes ni otros síntomas o signos neurológicos en los períodos intercrisis. Son presumiblemente genéticas y habitualmente se distribuyen con un patrón edad-dependiente.
• Síndrome epiléptico o epilepsia sintomática: Es aquella epilepsia en la que se identifican lesiones estructurales cerebrales responsables de la crisis.
• Síndrome epiléptico o epilepsia probablemente sintomática: Este término viene a sustituir al anterior y más confuso de epilepsia criptogénica, con su mismo significado. Son aquellas epilepsias en las cuales, pese a no haber una etiología identificada, se presume que son sintomáticas.
Algunos tipos de epilepsias pueden ser hereditarios.
Las epilepsias tambien pueden aparecer en varios miembros de una familia. Esto se basa en que, como en muchas otras enfermedades (ej. diabetes, reumatismo), no la enfermedad misma, sino la predisposición a ésta se transmite a la descendencia. Otros trastornos adicionales (ej. complicaciones durante el embarazo, parto, una enfermedad grave, una lesión en la cabeza) puede ser el desencadenante de esta enfermedad. Sin embargo no siempre se puede identificar al factor desencadenante.
Esta forma de la epilepsia, que además está condicionada principalmente por una predisposición genética, se denomina idiopática. La pregunta sobre el origen de la enfermedad no ha podido aún ser respondida en aproximadamente un tercio de todos las epilepsias.
Etiología
Las crisis epilépticas pueden aparecer por múltiples causas, pero según la edad de inicio de las crisis es más frecuente que sea por unas que por otras, tal y como se refleja en el siguiente listado de mayor a menor frecuencia en cada grupo de edad.
En neonatos menores de 1 mes:
1. Hipoxia perinatal.
2. Hemorragia intracraneal.
3. Infecciones del SNC: meningitis, encefalitis, abcesos cerebrales.
4. Alteraciones genéticas, metabólicas o del desarrollo.
5. Trastornos metabólicos: hipoglucemia, hipocalcemia, hipomagnesemia, déficit de piridoxina.
6. Síndrome de abstinencia.
7. Traumatismos craneoencefálicos (TCE).
En niños de 1 mes a 12 años.
1. Crisis febriles.
2. Alteraciones genéticas y enfermedades degenerativas cerebrales.
3. Infecciones del SNC.
4. Traumatismos craneoencefálicos (TCE).
5. Tóxicos y defectos metabólicos.
En adolescentes de 12 a 18 años.
1. Traumatismos.
2. Idiopáticas.
3. Genéticas y enfermedades degenerativas cerebrales.
4. Tumores.
5. Consumo de tóxicos, incluyendo alcohol..
En adultos de 18 a 35 años.
1. Traumatismos.
2. Abstinencia del alcohol.
3. Consumo de tóxicos.
En mayores de 35 años.
1. Enfermedad cerebrovascular (Ictus previo), primera causa en mayores de 50 años.
2. Tumores, primera causa entre los 35 y 50 años.
3. Abstinencia alcohólica.
En mayores de 50 años.
1. Accidente vascular cerebral (como secuela).
Cuadro clínico
Una crisis epiléptica o convulsión ocurre cuando una actividad anormal eléctrica en el cerebro causa un cambio involuntario de movimiento o función del cuerpo, de sensación, en la capacidad de estar alerta o de comportamiento. La crisis puede durar desde unos segundos hasta varios minutos. Hay más de 20 tipos diferentes de crisis convulsivas.
Los síntomas que experimenta una persona durante una crisis epiléptica dependen del lugar en el cerebro en el cual ocurre la alteración de la actividad eléctrica. Una persona que tiene una crisis tonico-clónica (también llamada de gran mal) puede gritar, perder el sentido y desplomarse, ponerse rígido y con espasmos musculares. Otro tipo de crisis epiléptica es la denominada crisis parcial compleja, en la que el paciente puede parecer confundido o aturdido y no podrá responder a preguntas ni mucho menos instrucciones.
Otras personas tienen ataques muy leves que ni siquiera son notados por otros. Algunas veces, la única manifestación de la crisis epiléptica es un parpadeo rápido o algunos segundos de mirada perdida con desconexión del medio; a este tipo de crisis epiléptica se lo denomina ausencia y es relativamente frecuente en la infancia.
Tratamiento
De cada diez pacientes tratados con medicamentos: 6 logran control de la epilepsia; 2 presentarán algún tipo de mejoría notable y 2 no experimentarán mucha mejoría..
La epilepsia así como las crisis epilépticas pueden en la actualidad recibir un tratamiento con resultados aceptables. En la mayoría de los casos, las epilepsias de la infancia se curan en la pubertad.
Cuando la epilepsia se debe a una lesión claramente visible y esa lesión es eliminada quirúrgicamente, se reduce la intensidad y frecuencia o bien, en muchos casos, se cura la epilepsia. Por lo tanto, al comienzo del tratamiento se examina al individuo, en busca de causas de la epilepsia que se puedan eliminar, por ejemplo, la operación de un tumor cerebral o la supresión o mitigación de un trastorno metabólico.
En otros casos esto no es posible - ya sea porque no se ha encontrado ninguna causa o porque ésta no pueda ser eliminada, por ejemplo, cicatrices, malformación en el cerebro, o una predisposición inherente a las convulsiones. El objetivo en esos casos es la eliminación de los ataques por medio de medicamentos u operaciones quirúrgicas.
La terapia "clásica" que se realiza en más del 90% de todos los enfermos epilépticos es a través de medicamentos inhibitorios de crisis: los antiepilépticos. En su mayoría esta terapia medicamentosa se realiza a lo largo de muchos años.
Gracias a ellos muchos de los pacientes tratados reduce de manera importante la frecuencia de crisis y en un más del 20% de los casos se consigue alguna mejora. La tolerancia de los fármacos antiepilépticos no es muy buena en general; en algunos casos, estos medicamentos pueden tener efectos secundarios adversos debido a la alta dosis requerida para el control de las crisis. Por ello es absolutamente necesaria una vigilancia facultativa regular de la terapia.
En algunos casos un tratamiento quirúrgico puede ser más ventajoso que el farmacológico; esto sucede normalmente sólo en el caso de epilepsias focales y de momento afecta a menos de un 5% de todos los enfermos epilépticos.
El fármaco antiepiléptico concreto debe ser individualizado en función del síndrome epiléptico, tipo de crisis, edad del paciente, otras patologías que sufra el paciente, interacción con otros medicamentos, características específicas del paciente (mujer en edad gestacional, embarazo, peso, etc.) y preferencias del paciente (perfil de efectos secundarios, número de tomas al día, etc.).
No es aconsejable el cambio entre genéricos porque puede variar la biodisponibilidad así como los perfiles farmacocinéticos con lo que se puede modificar el efecto deseado o aumentar los efectos secundarios.
La monoterapia cuando sea posible debe ser la elección, y si esta fracasa una vez se ha asegurado que se han alcanzado niveles terapéuticos se debe cambiar a otro fármaco bajo estricta supervisión médica.
La combinación de 2 fármacos solo debe ser considerada cuando hayan fracasado varios intentos de control de las crisis en monoterapia. Si a pesar de ello no se controlan, se deberá valorar con qué terapia estaba mejor controlado el paciente, teniendo en cuenta la frecuencia de aparición de crisis así como los efectos secundarios.
El tratamiento con un AED se debe iniciar ante una segunda crisis epiléptica. Ante un primer ataque epiléptico se debe considerar el inicio del tratamiento con AED si:
• Existe déficit neurológico
• El EEG demuestra actividad epiléptica inequívoca
• La familia no quieren correr el riesgo de un segundo ataque epiléptico
• En las pruebas de imagen se observa alteración estructural
• Para optimizar la adherencia al tratamiento se debe:
• Educación sanitaria a paciente y familia
• Disminuir el estigma que supone la enfermedad
• Utilizar prescripciones sencillas de cumplir
• Mantener buena relación entre los distintos niveles sanitarios y estos con la familia o cuidadores
El control analítico de rutina no está recomendado, salvo indicación clínica. Se debe realizar control analítico si:
• Ausencia de adherencia al tratamiento
• Sospecha de toxicidad
• Tratamiento de las interacciones farmacocinéticas
• Situaciones clínicas específicas como estatus epiléptico, embarazo, fallo orgánico, etc.
La decisión para retirar la medicación se debe hacer en consenso con el paciente, la familia o cuidadores una vez que hayan comprendido el riesgo de un posible nuevo ataque, una vez tenida en cuenta el tipo de epilepsia, pronóstico y calidad de vida. Siempre y cuando hayan pasado 2 años sin ningún ataque. La retirada debe realizarse lentamente, a lo largo de 2-3 meses.
La intervención psicológica puede ser utilizada conjuntamente con el AED, si este no realiza un control adecuado de la epilepsia, aunque no debe ser una alternativa a los AEDs. La dieta cetógena no debe ser recomendada en adultos.
La neurocirugía está indicada cuando la epilepsia es resistente a los AEDs. La cirugía puede ser paliativa o curativa. La paliativa se realiza en los casos de epilepsias catastróficas. La valoración de realizar una cirugía resectiva, que pueda ser curativa, debe realizarse antes del planteamiento de realizar tratamientos paliativos como la estimulación del vago. Esta valoración tiene dos fases: una no invasiva y una invasiva; la no invasiva consiste en realizar estudios clínicas que no necesitan de una intervención quirúrgica. Estos estudios son: EEG basal, un video monitoreo, una IRM de cerebro con características especiales, de acuerdo al tipo de epilepsia que estemos investigando. Pueden sumarse estudios de S.P.E.C.T. o de P.E.T. Siempre incluye además una valoración neurosicológica.
Los estudios de Fase 2, que necesitan de una cirugía son: la colocación de electrodos subdurales o la estimulación cortical transoperatoria. A esta fase se llega en los casos de difícil diagnóstico, o en los que no hay una lesión visisble en las imágenes. Hay que tomar en cuenta además, de que la cirugía de epilepsia no consiste en sacar una lesión, sino en delimitar una zona desde donde se originan las crisis convulsivas. Es por esto que se necesitan de todos estos estudios, antes de decidirse por un tratamiento quirúrgico.
La estimulación del nervio vago es una alternativa en aquellos pacientes en los que no hay control completo de los ataques y donde la cirugía está contraindicada. Está indicada en crisis parciales y las crisis generalizadas.
Los ataques convulsivos que duran más de 5 minutos o que se repiten por tres ocasiones en 1 hora deben recibir tratamiento urgente y como primera elección se debe escoger el Diacepam rectal que es seguro y eficaz.
Repercusiones
Por eso no es cierta la opinión, por desgracia muy extendida, de que las crisis epilépticas conducen inevitablemente a una reducción de determinadas funciones cerebrales (por ej. la inteligencia).
Una excepción a esta regla la tiene el "status epiléptico": este se entiende como una crisis convulsiva de una duración mayor de cinco minutos (cualquier tipo de crisis) o de la incapacidad de recuperar la conciencia entre crisis (crisis generalizadas y crisis parcial compleja).
El Status epiléptico es una emergencia médica por las complicaciones sistémicas (hipertermia, hipoglucemia, hiperpotasemia, etc.) y neuronales (muerte celular mediada por glutamato). Y por lo tanto debe de ser manejada lo más pronto posible (preferentemente menos de 60 minutos).
Caso de que existan comportamientos psíquicos extraños en enfermos que padecen crisis (por ej. retraso en el desarrollo intelectual, trastornos en el comportamiento o en el habla), estos no son por lo general provocados por la epilepsia, sino que su origen se encuentra en el trastorno cerebral, que a la vez es la causa de las crisis epilépticas.
No es extraño que existan trastornos reactivos en personas con epilepsia.
La necesidad de superar la enfermedad, rechazos en la escuela, en el trabajo y en diversos grupos sociales, desventajas en el día a día (por ej. deporte, carné de conducir, solicitudes), además de los prejuicios de sus semejantes (por ej. desconocimiento de la epilepsia, equivocadamente entendida como una enfermedad mental-hereditaria) hacen que los pacientes tengan que sufrir a menudo cargas emocionales, que suelen ser en muchos casos peor que la propia enfermedad. Hay que tener muy en cuenta esta problemática en el seguimiento y tratamiento de los enfermos de epilepsia.
Ver además
Enlaces externos
- Sitio Web de los Joven Club de Computación y Electrónica
- Sitio Web de los Joven Club de Computación y Electrónica en Ciego de Ávila