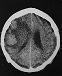
Neurotoxoplasmosis
| ||||||||
Neurotoxoplasmosis. La neurotoxoplasmosis junto con la encefalopatía, es una de las formas más frecuentes de compromiso cerebral, sobre todo con clínica de disfunción focal en pacientes infectados por el VIH. Algunos estudios consideran la neurotoxoplasmosis cerebral como la más importante de las lesiones focales del SNC en el SIDA. [1][2][3][4][5][6][7]
La toxoplasmosis aguda puede suceder en mujeres embarazadas no inmunes, y dar lugar a una toxoplasmosis congénita. La intensidad de los síntomas es muy variable. Algunos neonatos son pauci-sintomáticos. En cambio, las formas más graves pueden cursar con microcefalia, retino-coroiditis, retraso psicomotor y epilepsia. Los estudios de neuroimagen pueden mostrar microcefalia, calcificaciones cerebrales, estenosis y oclusión del acueducto e hidrocefalia (Bale, 2009).
La toxoplasmosis del SNC puede provocar una meningoencefalitis aguda, o bien una cerebritis con lesiones únicas o múltiples con efecto masa y un centro necrótico rodeado de una cápsula inflamatoria. Los síntomas clínicos más comunes son fiebre, ataxia, crisis epilépticas, signos neurológicos focales y síntomas de hipertensión intracraneal (cefalea, nauseas y vómitos).
Sumario
Manifestaciones clínicas
En sujetos sanos inmunocompetentes, la toxoplasmosis aguda puede causar un cuadro pseudogripal autolimitado. La infección aguda cursa con fiebre y manifestaciones sistémicas como cefalea, mialgias, rash cutáneo y linfadenopatías.También puede provocar visión borrosa e indolora, generalmente unilateral.
Neurotoxoplasmosis y sida
La toxoplasmosis cerebral es la infección oportunista del SNC más frecuente en el neuro-SIDA. La seroprevalencia de IgG anti-toxoplasma en personas infectadas por el virus VIH oscila entre 10 y 40%, y la frecuencia de encefalitis es del 25 - 50%.
La toxoplasmosis cerebral es la causa más frecuente de lesiones ocupantes de espacio en pacientes con SIDA con menos de 200 linfocitos CD4. La neurotoxoplasmosis puede provocar una encefalitis necrotizante con formación de nódulos en el parénquima cerebral y sustancia blanca subcortical (Pereira-Chioccola et al, 2009).
Diagnóstico
En sujetos inmunocompetentes el diagnóstico se establece por la presencia de anticuerpos específicos positivos. Sin embargo, los sujetos inmunodeprimidos pueden presentar títulos de anticuerpos bajos y padecer una encefalitis grave.
La utilidad diagnóstica de las serologías es pequeña ya que casi la mitad de la población normal presenta IgG positiva anti-toxoplasma. En sujetos sanos se observa un aumento de los títulos de anticuerpos específicos cuatro veces con respecto a los valores basales. La PCR cuantitativa en tiempo real puede ser útil en el diagnóstico, tiene una elevada especificidad (mayor del 95%), pero una sensibilidad menor (Piña-Vázquez et al, 2008).
El exámen del LCR suele ser inespecífico ya que la afectación meníngea pura es poco frecuente. Por otro lado, la presencia de lesiones subcorticales con efecto masa puede contraindicar la realización de la punción lumbar.
Los estudios de neuroimagen, TAC y resonancia, muestran la presencia de lesiones nodulares, únicas o múltiples, localizadas en los ganglios de la base o en la región cortico-subcortical. Se trata de lesiones que captan contraste, se acompañan de edema perilesional, y tienen efecto masa.
En ocasiones es necesaria la realización de una biopsia cerebral en sujetos inmunodeprimidos para llegar al diagnóstico y para descartar otras lesiones en anillo, como el linfoma del SNC. La demostración histopatológica del protozoo en el tejido cerebral constituye el diagnóstico definitivo.
Tratamiento
El tratamiento de elección es la combinación de pirimetamina (200 mg el primer día, seguido de 75 mg/día) y sulfadiacina (100 mg/kg/día ó 4-6 g/día) y ácido folínico (10-15 mg/día) durante al menos seis semanas.
En sujetos inmunodeprimidos con intolerancia o alergia a la sulfadiacina puede asociarse a la pirimetamina alguno de los siguientes fármacos: clindamicina (2400 mg/día), claritromicina (1g/12h) o azitromicina (1,5 g/día).
En sujetos inmunodeprimidos por el VIH, se recomienda un tratamiento crónico indefinido para evitar recurrencia. La pauta de mantenimiento suele ser 25-50 mg/día de pirimetamina asociado a 2-4 g/día de sulfadiacina y ácido folínico (10-50 mg/día) (Dedicoat M et al, 2006).
Referencias
- ↑ Ammassari A, Cingolani A, Pezzotti P. AIDS-Related Focal Brain Lesions in the Era of Highly Active Antiretroviral Therapy. Neurology 2000;55(8):1194-200.
- ↑ Valero G, Peters J, Jorgensen JH, Graybill JR. Clinical isolates of Mycobacterium simiae in San Antonio, Texas. An 11-yr review. Am J Respir Crit Care Med 1995;152(5): 1555-7.
- ↑ Parolin C, Sodroski J. A defective HIV-1 vector for gene transfer to human lymphocytes. Soc J Mol Med 1995;73(6):279-88.
- ↑ Corti M, Trione N, Corbera K, Vivas C. Chagas disease: another cause of cerebral mass occurring in patients with acquired immunodeficiency syndrome. Enferm Infecc Microbiol Clin 2000;18(4):194-6.
- ↑ Nakazaki S, Saeki N, Itoh S, Osato K, Watanabe O, Hamada N, et. al. Toxoplasmic encephalitis in patients with acquired immunodeficiency syndrome--four case reports. Neurol Med Chir 2000; 40(2):120-3.
- ↑ Reiter-Owona I, Seitz H, Gross U, Sahm M, Rockstroh JK, Seitz HM. Is stage conversion the initiating event for reactivation of Toxoplasma gondii in brain tissue of AIDS patients? J Parasitol 2000;86(3):531-6.
- ↑ Gongora-Rivera F, Santos-Zambrano J, Moreno-Andrade T, Calzada-Lopez P, Soto Hernandez JL. The clinical spectrum of neurological manifestations in AIDS patients in Mexico Arch. Med Res 2000; 31(4):393-8.
Fuente
- Toxoplasmosis.Consultado 11 de abril de 2013
- Bale JF Jr (2009). Fetal infections and brain development. Clin Perinatol. 36: 639-653.
- Cibickova L, Horacek J, Prasil P, Slovacek L, Kohout A, Cerovsky V et al (2007). Cerebral toxoplasmosis in an allogeneic peripheral stem cell transplant recipient: case report and review of literature. Transpl Infect Dis. 9: 332-335.
- Dedicoat M, Livesley N (2006). Management of toxoplasmic encephalitis in HIV-infected adults (with an emphasis on resource-poor settings). Cochrane Database Syst Rev. 3:CD005420.
- Pereira-Chioccola VL, Vidal JE, Su C (2009). Toxoplasma gondii infection and cerebral toxoplasmosis in HIV-infected patients. Future Microbiol. 4: 1363-1379.
- Piña-Vázquez C, Saavedra R, Hérion P (2008). A quantitative competitive PCR method to determine the parasite load in the brain of Toxoplasma gondii-infected mice. Parasitol Int. 57:347-353.