Necrobiosis Lipoídica
| ||||
Sumario
Definición
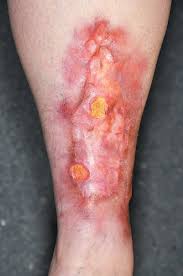
La necrobiosis lipoídica es un proceso cutáneo localizado que cursa con degeneración del colágeno y se manifiesta por la aparición de placas atróficas de coloración amarillenta o anaranjada, preferentemente localizadas en la cara anterior de las piernas.
Etiología
No se conoce la etiología de la necrobiosis lipoídica. Clásicamente se ha postulado una relación etiológica con la diabetes mellitus, porque un grupo importante de pacientes con necrobiosis lipoídica son diabéticos, pero lesiones idénticas se observan también en pacientes no diabéticos. Además, aunque la mayoría de los pacientes con necrobiosis lipoídica son diabéticos, solo un pequeño porcentaje de los pacientes diabéticos desarrollan lesiones de necrobiosis lipoídica. Finalmente, el curso evolutivo de la diabetes mellitus y las lesiones cutáneas de necrobiosis lipoídica no es paralelo. Así pues, aunque en la etiopatogenia de la necrobiosis lipoídica se ha implicado de forma repetida la microangiopatía diabética como mecanismo responsable del desarrollo de las lesiones de necrobiosis lipoídica, existen una serie de hechos clínicos que indican que este no debe ser el único mecanismo responsable. La localización preferente en la cara anterior de las piernas ha hecho pensar en la influencia de traumatismos locales repetidos, pero no existe confirmación de esta hipótesis. Finalmente, las anomalías vasculares localizadas deben jugar algún papel, porque con frecuencia se observa oclusión de la luz vascular de los capilares y vénulas de las lesiones y los estudios de inmunofluorescencia directa han demostrado el depósito de inmunocomplejos, C3 e IgM en las paredes de los vasos de las lesiones de necrobiosis lipoídica.
Clínica
Las lesiones de necrobiosis lipoídica asientan preferentemente en la cara anterior de las piernas, afectando de manera simétrica a ambas regiones pretibiales. El proceso es más frecuente en mujeres maduras o de edad avanzada y las lesiones consisten en placas induradas, de coloración amarillenta o anarajanda, con un centro ligeramente deprimido o atrófico y un borde eritematoso sobreelevado. En las áreas de atrofia es frecuente observar la presencia de telangiectasias superficiales. Estas lesiones bilaterales y simétricas de la cara anterior de las piernas son las más típicas, pero algunos pacientes con necrobiosis lipoídica presentan lesiones idénticas en otras localizaciones y existen también formas diseminadas, con múltiples placas de necrobiosis lipoídica salpicadas por diversas áreas corporales. En lesiones antiguas e inactivas, la coloración es más marronácea. Habitualmente las lesiones de necrobiosis lipoídica son asintomáticas, pero pueden producir un dolor intenso cuando se ulceran. El curso del proceso es lento y progresivo y con los años las áreas afectadas muestran intensa atrofia y esclerosis residual. En algunos pacientes tiene lugar la regresión espontánea de las lesiones y en unos pocos casos raros se ha descrito el desarrollo de un carcinoma espinocelular sobre lesiones de necrobiosis lipoídica de largo tiempo de evolución. El proceso clásicamente descrito como granulomatosis disciforme facial crónica y progresiva de Miescher y la necrobiosis lipoídica atípica se interpretan hoy como ejemplos de necrobiosis lipoídica de localización extrapretibial y con menor tendencia a la atrofia y a la esclerosis.
Histopatología
Las anomalías histopatológicas de las lesiones de necrobiosis lipoídica se observan sobre todo en la dermis media y profunda y la epidermis suele estar respetada, excepto en las formas ulceradas. En la dermis se observan áreas más o menos extensas de degeneración del colágeno, rodeadas de una corona de histiocitos dispuestos en empalizada alrededor de estos haces de colágeno alterado. Entre los haces de colágeno degenerado se observan también algunos haces hialinizados y en las lesiones de largo tiempo de evolución puede existir un depósito de lípidos, tanto extracelulares como intracelulares, en este último caso en forma de histiocitos espumosos multinucleados que simulan células de Touton. Además y como infiltrado inflamatorio acompañante, suele existir un infiltrado linfocitario perivascular en el que no es raro observar la presenciade alguna célula plasmática. Con frecuencia, las biopsias de necrobiosis lipoídica, cuando se observan a pequeño aumento, muestran un patrón estratificado, donde alternan bandas horizontales de fibrosis con bandas horizontales de colágeno degenerado rodeado de histiocitos en empalizada, y esta distribución estratificada, que se ha denominado como “signo del sándwich”, es muy característica de la necrobiosis lipoídica. Como ya hemos señalado, a veces se observan signos de vasculitis linfocitaria u oclusión de la luz de pequeños vasos en el interior de las lesiones de necrobiosis lipoídica. Aunque el proceso afecta a todo el espesor de la dermis, rara vez se extiende a la hipodermis, y cuando lo hace produce una paniculitis preferentemente septal con focos de colágeno degenerado e histiocitos alrededor dispuestos en empalizada, que ocupan unos septos hipodérmicos ensanchados. Hallazgos histopatológicos poco frecuentes en las lesiones de necrobiosis lipoídica consisten en la presencia de granulomas sarcoideos en el seno de las áreas de colágeno degenerado (la denomina variante sarcoidea de la necrobiosis lipoídica) o de nódulos linfoides, con formación de centros germi- nales, situados en la base de la lesión.
Diagnóstico Diferencial
Desde el punto de vista clínico, las lesiones de necrobiosis lipoídica deben diferenciarse del mixedema pretibial y de las lesiones crónicas de lipodermatoesclerosis. El mixedema pretibial aparece en forma de placas infiltradas más que atróficas, de coloración violácea en vez de amarillenta y con los orificios foliculares dilatados. La lipodermatoesclerosis es una forma de paniculitis lobulillar que aparece en las extremidades inferiores de pacientes con insuficiencia venosa crónica y habitualmente existen otros signos de acroangiodermatitis en la piel que rodea las lesiones y la lipoatrofia residual determina una deformidad en “botella de champán invertida”, sin que las lesiones muestren en su superficie el color amarillento y las telangiectasias que caracterizan a la necrobiosis lipoídica. Desde el punto de vista histopatológico, el granuloma anular, el nódulo reumatoide y el xantogranuloma necrobiótico constituyen los tres diagnósticos diferenciales de la necrobiosis lipoídica. El granuloma anular suele ser un proceso más localizado que la necrobiosis lipoídica, con uno o varios focos de colágeno degenerado salpicando la dermis, pero rara vez se observa la afectación difusa y los haces de colágeno hialino, característicos de la necrobiosis lipoídica. El centro de los focos de colágeno degenerado del granuloma anular muestra una coloración azulada debido al depósito de mucina intersticial a este nivel. Cuando un granuloma anular afecta a todo el espesor de la dermis no muestra la distribución en estratos horizontales como hace la necrobiosis lipoídica. El nódulo reumatoide es más una proceso hipodérmico que dérmico y se caracteriza histopatológicamente por focos de colágeno degenerado rodeados de histiocitos que asientan en los septos conectivos de la hipodermis. Con frecuencia, el centro de los focos de colágeno degenerado del nódulo reumatoide muestra una apariencia fibrilar y un color eritematoso debido al depósito de fibrina a este nivel. Por último, el xantogranuloma necrobiótico es un raro proceso, que afecta preferentemente a la piel de la región periorbitaria y casi siempre está asociado a paraproteinemias. Histopatológicamente, el xantogranuloma necrobiótico se caracteriza también por focos de colágeno degenerado afectando a todo el espesor de la dermis, pero aquí la extensión a los septos hipodérmicos constituye la regla más que la excepción, con lo que el proceso es más una paniculitis septal que una dermatitis. Además, realizando cortes seriados en las lesiones de xantogranuloma necrobiótico es fácil encontrar histiocitos xantomizados multinucleados, más numerosos que en la necrobiosis lipoídica, y abundantes depósitos de cristales de colesterol entre los haces de colágeno degenerado, que son los responsables de la coloración amarillenta de las lesiones.
Tratamiento
Como ya hemos señalado, la necrobiosis lipoídica asociada diabetes mellitus sigue un curso independiente de la diabetes y en la mayoría de los pacientes un buen control de su glucemia no modifica las lesiones cutáneas de necrobiosis lipoídica. En algunos pacientes se han obtenido mejorías con corticoides tópicos potentes en cura oclusiva o infiltrados intralesionalmente. Se han ensayado otros muchos tratamientos sistémicos con resultados variables, incluyendo el dipiridamol, el ácido acetilsalicílico, antiagregantes plaquetarios, nicotinamida y pentoxifilina, pero no existen estudios bien controlados con ninguno de estos fármacos que hayan demostrado una eficacia como para ser considerado como el tratamiento de elección. En casos de lesiones ulceradas dolorosas está indicada la extirpación quirúrgica y el cierre mediante injerto cutáneo.
Fuente
- https://www.intramed.net/contenidover.asp?contenidoID=66395
- https://www.murciasalud.es/preevid.php?op=mostrar_pregunta&id=763&idsec=453
- https://es.wikipedia.org/wiki/Necrobiosis_lipoídica
4 de Diciembre del 2018