Diferencia entre revisiones de «Herpes zóster oftálmico»
m (Texto reemplazado: «<div align="justify">» por «») |
|||
| (No se muestran 5 ediciones intermedias de 5 usuarios) | |||
| Línea 1: | Línea 1: | ||
| − | {{Enfermedad|nombre=Herpes zóster oftálmico |imagen_del_virus= | + | {{Sistema:Moderación_Salud}} |
| + | |||
| + | {{Enfermedad | ||
| + | |nombre=Herpes zóster oftálmico | ||
| + | |imagen_del_virus=Herpesfrente_N.jpg | ||
| + | |imagen_de_los_sintomas=| | ||
| + | |region_de_origen= | ||
| + | |region_mas_comun= | ||
| + | |region _mas_comun= | ||
| + | |agente_transmisor= | ||
| + | |forma_de_propagacion= | ||
| + | |vacuna= | ||
| + | }} | ||
| + | '''Herpes zóster oftálmico'''. Es la reactivación dermatómica que produce la infección primaria causada por el virus varicela-zóster. Este herpes puede aparecer meses, años o décadas más tarde que la infección primaria [[virus]] [[varicela-zóster]]. Cuando el dermátomo afectado corresponde al nervio trigémino, este produce el síndrome clínico denominado herpes zóster oftálmico. | ||
== Síntomas == | == Síntomas == | ||
| − | *Exantema cutáneo. | + | * Exantema cutáneo. |
| − | *Dolor cutáneo lancinante y ocular. | + | * Dolor cutáneo lancinante y ocular. |
| − | *Disestesia o hiperestesia. | + | * Disestesia o hiperestesia. |
| − | *Cefalea. | + | * Cefalea. |
| − | * Fiebre. | + | * Fiebre. |
| − | * Náuseas y malestar general. | + | * Náuseas y malestar general. |
| − | * Ojo rojo. | + | * Ojo rojo. |
| − | *Visión borrosa.<br> | + | * Visión borrosa.<br> |
=== Signo crítico === | === Signo crítico === | ||
| Línea 18: | Línea 31: | ||
=== Otros signos === | === Otros signos === | ||
| − | *Variada afectación ocular: [[Conjuntivitis]], [[Escleritis]], [[Episcleritis]], [[Blefaritis]], dacrioadenitis queratitis punteada, seudodendritas, queratitis disciforme, necrosante, neurotrófica, uveítis, vitritis, [[Retinitis]], [[Glaucoma]] o parálisis musculares. | + | * Variada afectación ocular: [[Conjuntivitis]], [[Escleritis]], [[Episcleritis]], [[Blefaritis]], dacrioadenitis queratitis punteada, seudodendritas, queratitis disciforme, necrosante, neurotrófica, uveítis, vitritis, [[Retinitis]], [[Glaucoma]] o parálisis musculares. |
| − | *La afectación ocular puede ocurrir meses o años después de la erupción. | + | * La afectación ocular puede ocurrir meses o años después de la erupción. |
*También se producen cefaleas y neuralgia posherpética tardía.<br> | *También se producen cefaleas y neuralgia posherpética tardía.<br> | ||
| Línea 32: | Línea 45: | ||
3. Toma de la presión intraocular. | 3. Toma de la presión intraocular. | ||
| − | 4. Oftalmoscopia binocular indirecta para examen del nervio óptico y retina. | + | 4. Oftalmoscopia binocular indirecta para examen del nervio [[óptico]] y [[retina]]. |
5. Diagnóstico de laboratorio: cultivo de lesiones cutáneas u oculares. | 5. Diagnóstico de laboratorio: cultivo de lesiones cutáneas u oculares. | ||
| Línea 42: | Línea 55: | ||
==== General ==== | ==== General ==== | ||
| − | *Aciclovir 800 mg, se administra 5 veces al día, durante 10 días. Es efectivo durante los primeros 7 días, sobre todo en las primeras 72 h. | + | * Aciclovir 800 mg, se administra 5 veces al día, durante 10 días. Es efectivo durante los primeros 7 días, sobre todo en las primeras 72 h. |
| − | *Valaciclovir 500 mg, administrar 2 comprimidos cada 8 h durante 7 días, en las primeras 72 h tras la aparición de las lesiones. | + | * Valaciclovir 500 mg, administrar 2 comprimidos cada 8 h durante 7 días, en las primeras 72 h tras la aparición de las lesiones. |
==== Lesiones cutáneas ==== | ==== Lesiones cutáneas ==== | ||
| − | *Compresas en piel periocular 3 veces al día. | + | * Compresas en piel periocular 3 veces al día. |
| − | *Sulfato de Cinc 1 %, 3 veces al día. | + | * Sulfato de Cinc 1 %, 3 veces al día. |
| − | *Ungüento antibiótico sobre las lesiones cutáneas (ej. eritromicina y bacitracina) 2 veces al día. | + | * Ungüento antibiótico sobre las lesiones cutáneas (ej. eritromicina y bacitracina) 2 veces al día. |
==== Lesiones oculares ==== | ==== Lesiones oculares ==== | ||
| − | *Conjuntivitis: compresas frías y ungüento de eritromicina, aplicar 2 veces al día. | + | * [[Conjuntivitis]]: compresas frías y ungüento de eritromicina, aplicar 2 veces al día. |
| − | *Queratitis epitelial punteada y dendrítica: lágrimas artificiales sin preservo colirio cada 2–3 h y gel antes de acostarse. No se ha demostrado beneficio claro con el tratamiento antivírico o corticoides tópicos. El aciclovir sistémico suele ser suficiente. | + | * [[Queratitis epitelial]] punteada y dendrítica: lágrimas artificiales sin preservo colirio cada 2–3 h y gel antes de acostarse. No se ha demostrado beneficio claro con el tratamiento antivírico o corticoides tópicos. El aciclovir sistémico suele ser suficiente. |
| − | *Queratitis por exposición: lubricantes y pomada de eritromicina, aplicar 4 veces al día. | + | * Queratitis por exposición: lubricantes y pomada de eritromicina, aplicar 4 veces al día. |
| − | *Infiltración del estroma anterior, la queratitis disciforme, la queratitis intersticial y la escleroqueratitis responden a los corticoides tópicos (ej. Acetato de prednisolona 1 %) cada 1–6 h con disminución paulatina por meses o años. | + | * Infiltración del estroma anterior, la queratitis disciforme, la queratitis intersticial y la escleroqueratitis responden a los corticoides tópicos (ej. Acetato de prednisolona 1 %) cada 1–6 h con disminución paulatina por meses o años. |
| − | *Hipotensores oculares si la presión intraocular se encuentra elevada (ej. timolol 0,5 %, administrar 1 gota cada 12 h, brimonidina 0,2%, 1 gota cada 8 h y dorzolamida 2 %, 1 gota cada 8 h. | + | * Hipotensores oculares si la presión intraocular se encuentra elevada (ej. timolol 0,5 %, administrar 1 gota cada 12 h, brimonidina 0,2%, 1 gota cada 8 h y dorzolamida 2 %, 1 gota cada 8 h. |
== Seguimiento == | == Seguimiento == | ||
| − | *Si existe afección ocular, el seguimiento será semanal, en dependencia de la gravedad del cuadro. | + | * Si existe afección ocular, el seguimiento será semanal, en dependencia de la gravedad del cuadro. |
| − | *Si no existe afección ocular, el seguimiento será cada 1-2 semanas. | + | * Si no existe afección ocular, el seguimiento será cada 1-2 semanas. |
| − | *Después del cuadro agudo se debe revisar cada 3 o 6 meses, ya que puede haber recaídas. | + | * Después del cuadro agudo se debe revisar cada 3 o 6 meses, ya que puede haber recaídas. |
== Fuentes == | == Fuentes == | ||
| − | *American Academy of Ofthalmology: Parte III. Cap. 7: Infection disease of the external eye and cornea: Clinical aspect. En: External disease and cornea. [[USA]]: American Academy of Oftalmology; [[2008]]. (Basic and Clinical Science Course; 8). | + | * American Academy of Ofthalmology: Parte III. Cap. 7: Infection disease of the external eye and cornea: Clinical aspect. En: External disease and cornea. [[USA]]: American Academy of Oftalmology; [[2008]]. (Basic and Clinical Science Course; 8). |
| − | *Sharna N. Corneal Ulcers. Diagnosis and Management. Ed. New Delhis: Jayppe Bratles; 2008. 3. The Wills Eye Manual. Office and Emergency Room. Diagnosis and Treatment of Eye Disease. Lippincot: Williams & Wilkins, [[1999]]. | + | * Sharna N. Corneal Ulcers. Diagnosis and Management. Ed. New Delhis: Jayppe Bratles; 2008. 3. The Wills Eye Manual. Office and Emergency Room. Diagnosis and Treatment of Eye Disease. Lippincot: Williams & Wilkins, [[1999]]. |
*[http://bvs.sld.cu/revistas/san/vol13_3_09/f1113309.jpg Imagen del Herpes Zóster Oftálmico] | *[http://bvs.sld.cu/revistas/san/vol13_3_09/f1113309.jpg Imagen del Herpes Zóster Oftálmico] | ||
| − | [[Category:Oftalmología]] | + | [[Category:Salud]] [[Category:Mejorar_Salud]] [[Category:Enfermedades]] [[Category:Enfermedades_infecciosas]] [[Categoría:Especialidades médicas]] [[Category:Enfermedades_virales]] [[Category:Oftalmología]] |
última versión al 16:28 10 abr 2019
| ||||
Herpes zóster oftálmico. Es la reactivación dermatómica que produce la infección primaria causada por el virus varicela-zóster. Este herpes puede aparecer meses, años o décadas más tarde que la infección primaria virus varicela-zóster. Cuando el dermátomo afectado corresponde al nervio trigémino, este produce el síndrome clínico denominado herpes zóster oftálmico.
Sumario
Síntomas
- Exantema cutáneo.
- Dolor cutáneo lancinante y ocular.
- Disestesia o hiperestesia.
- Cefalea.
- Fiebre.
- Náuseas y malestar general.
- Ojo rojo.
- Visión borrosa.
Signo crítico
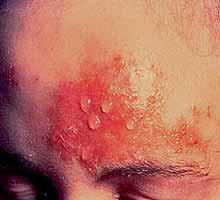
Exantema papulovesiculoso cutáneo agudo o en fase cicatrizal en la primera rama del trigémino. Este generalmente en unilateral, ubicado en frente y cuero cabelludo, no cruza la línea media y afecta solo el párpado superior.
Otros signos
- Variada afectación ocular: Conjuntivitis, Escleritis, Episcleritis, Blefaritis, dacrioadenitis queratitis punteada, seudodendritas, queratitis disciforme, necrosante, neurotrófica, uveítis, vitritis, Retinitis, Glaucoma o parálisis musculares.
- La afectación ocular puede ocurrir meses o años después de la erupción.
- También se producen cefaleas y neuralgia posherpética tardía.
Diagnóstico y tratamiento
Protocolo de diagnóstico
1. Historia: Antecedentes de episodios previos de herpes zóster, inmunodepresión, VIH, uso de drogas intravenosas y preferencias sexuales.
2. Biomicroscopia del segmento anterior en lámpara de hendidura con tinción de fluoresceína y rosa bengala.
3. Toma de la presión intraocular.
4. Oftalmoscopia binocular indirecta para examen del nervio óptico y retina.
5. Diagnóstico de laboratorio: cultivo de lesiones cutáneas u oculares.
6. El diagnóstico suele ser clínico.
Protocolo de tratamiento
General
- Aciclovir 800 mg, se administra 5 veces al día, durante 10 días. Es efectivo durante los primeros 7 días, sobre todo en las primeras 72 h.
- Valaciclovir 500 mg, administrar 2 comprimidos cada 8 h durante 7 días, en las primeras 72 h tras la aparición de las lesiones.
Lesiones cutáneas
- Compresas en piel periocular 3 veces al día.
- Sulfato de Cinc 1 %, 3 veces al día.
- Ungüento antibiótico sobre las lesiones cutáneas (ej. eritromicina y bacitracina) 2 veces al día.
Lesiones oculares
- Conjuntivitis: compresas frías y ungüento de eritromicina, aplicar 2 veces al día.
- Queratitis epitelial punteada y dendrítica: lágrimas artificiales sin preservo colirio cada 2–3 h y gel antes de acostarse. No se ha demostrado beneficio claro con el tratamiento antivírico o corticoides tópicos. El aciclovir sistémico suele ser suficiente.
- Queratitis por exposición: lubricantes y pomada de eritromicina, aplicar 4 veces al día.
- Infiltración del estroma anterior, la queratitis disciforme, la queratitis intersticial y la escleroqueratitis responden a los corticoides tópicos (ej. Acetato de prednisolona 1 %) cada 1–6 h con disminución paulatina por meses o años.
- Hipotensores oculares si la presión intraocular se encuentra elevada (ej. timolol 0,5 %, administrar 1 gota cada 12 h, brimonidina 0,2%, 1 gota cada 8 h y dorzolamida 2 %, 1 gota cada 8 h.
Seguimiento
- Si existe afección ocular, el seguimiento será semanal, en dependencia de la gravedad del cuadro.
- Si no existe afección ocular, el seguimiento será cada 1-2 semanas.
- Después del cuadro agudo se debe revisar cada 3 o 6 meses, ya que puede haber recaídas.
Fuentes
- American Academy of Ofthalmology: Parte III. Cap. 7: Infection disease of the external eye and cornea: Clinical aspect. En: External disease and cornea. USA: American Academy of Oftalmology; 2008. (Basic and Clinical Science Course; 8).
- Sharna N. Corneal Ulcers. Diagnosis and Management. Ed. New Delhis: Jayppe Bratles; 2008. 3. The Wills Eye Manual. Office and Emergency Room. Diagnosis and Treatment of Eye Disease. Lippincot: Williams & Wilkins, 1999.
- Imagen del Herpes Zóster Oftálmico