Diferencia entre revisiones de «Mimético de incretina»
(Página creada con «{{Medicamento |nombre=Mimético de incretina |logo=Incretina 1.jpg |tamaño= |descripción= |presentacion_farmaceutica= |Via_de_administracion=oral |Grupo_terapeutico= }} '…») |
(Sin diferencias)
|
Revisión del 11:20 9 mar 2019
| ||||||
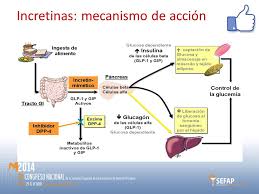
Mimético de incretina:Medicamento inyectable para la diabetes que imita el efecto de la incretina, un tipo de hormona gastrointestinal que ayudar a normalizar el nivel de glucosa en la sangre. Este medicamento ayuda a que la comida se mueva más lentamente a través del estómago y ayuda a evitar que el hígado libere glucosa almacenada. El GLP-1 (glucagon-like peptide o péptido similar al glucagón) es una incretina.
Hay dos tipos de medicamentos basados en la incretina que optimizan la acción del GLP-1 para controlar la glucosa en la sangre: los miméticos de la incretina y los inhibidores de la DPP-4 (Ver Inhibidores de la dipeptidilpeptidasa-4). Los miméticos de la incretina (como la exenatida) copian la acción del GLP-1 producido por el cuerpo, pero actúan durante más tiempo (aproximadamente 10 horas) que el GLP-1 producido por el organismo (menos de 2 minutos). Se ha comprobado que la exenatida mejora el control de la diabetes y reduce el peso de la mayoría de pacientes.
La exenatida se usa sola o en combinación con otros medicamentos antidiabéticos ([metformina]], sulfonilureas y también insulina), en cuyo caso hay un posible riesgo de bajar demasiado la glucosa en la sangre (especialmente cuando se utiliza en combinación con sulfonilureas o insulina). Su principal efecto secundario son las náuseas.
Miméticos de Incretinas
En Colombia los Mimético de incretina (como la Exenatida, Sitagliptina, Saxagliptina, Linagliptina y Vildagliptina) son un grupo de fármacos utilizados junto con la dieta y el ejercicio en el control glicémico en pacientes con diabetes tipo 2. Existen algunos reportes que asocian a este grupo farmacológico con un aumento del riesgo de pancreatitis. Con base a la información anterior, estas son las recomendaciones propuestas por INVIMA:
- Estos medicamentos no están indicados en el manejo de la Diabetes tipo 1 o de la cetoacidosis diabética.
- Estar alerta frente a posibles manifestaciones de pancreatitis como son el dolor abdominal, emesis persistente, ictericia, y signos de respuesta inflamatoria sistémica –SIRS.
- Informar a los pacientes sobre los signos y síntomas de pancreatitis con el fin de que acudan al médico en caso de que se presenten.
- Considerar la pertinencia de la monitorización de los niveles de amilasa en pacientes que utilizan estos medicamentos.
- Hacer una vigilancia y considerar la pertinencia de su uso en los pacientes con factores de riesgo para desarrollo de pancreatitis, como son alcoholismo, patologías de la vía biliar, uso de otros medicamentos que puedan generar pancreatitis, y antecedentes de pancreatitis, entre otros.
Tratamiento y cuidados para la Diabetes
- Cómo afecta la primavera a pacientes con diabetis: Los cambios estacionales son factores de estrés para el cuerpo y en esta época, además de las variaciones de temperatura se incrementan las horas de sol. Es un buen momento para disfrutar de la actividad física al aire libre pero si tienes diabetes, deberás adaptar tu tratamiento a esta estación.
- Cuidado con el frio: En los meses de invierno se diagnostican más casos de diabetes que en verano ya que el organismo produce más cantidad de glucosa para elevar su temperatura.
- Diferencia entre la insulina de acción rápida y la de acción corta: La insulina de acción ultrarrápida inicia su acción 5 minutos después de su administración, tiene su máxima actividad alrededor de 1 hora después y mantiene su acción durante 2 a 4 horas. En cambio, la insulina de acción rápida llega a la sangre 30 minutos después de su inyección, tiene su máxima actividad de 2 a 3 horas después y mantiene su acción durante 3 a 6 horas, aproximadamente.