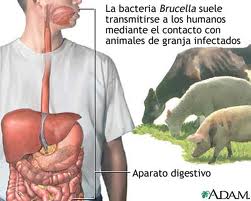
Brucelosis humana
La brucelosis humana es una enfermedad zoonótica que se presenta en Latinoamérica, en los países del mar Mediterráneo (España, Italia, Grecia) y de Arabia (Irak, Kuwait). De acuerdo a la información de los Centros de Control y Prevención de Enfermedades de los Estados Unidos (CDC, USA), el número de casos en los últimos años disminuyó, fundamentalmente mediante la pasteurización de la leche y productos lácteos.
La mayoría de los casos de brucelosis humana están vinculados a la exposición ocupacional a Brucella abortus. Los afectados son principalmente hombres (aproximadamente el 90 % de los casos) y ocasionalmente personal de laboratorio y técnicos. Sin embargo en muchos países la fuente de infección que predomina es la ingestión de productos lácteos no pasteurizados, siendo el patógeno responsable la Brucella melitensis, que ataca en igual proporción a hombres y mujeres y algunas veces a niños.
La Brucella melitensis produce los cuadros clínicos más severos y puede originar la forma crónica. La incidencia de ataque es alta, especialmente en los brotes familiares, con raras formas subclínicas. La Brucella abortus produce una infección moderada con baja incidencia de ataque (menor al 10 por ciento) y más formas subclínicas.
Sumario
- 1 Frecuencia de ocurrencia de la enfermedad según sexo
- 2 Agente infeccioso
- 3 Cómo se contrae la brucelosis
- 4 Modo de transmisión
- 5 Síntomas y manifestaciones clínicas
- 6 Diagnóstico
- 7 Terapia
- 8 Tratamiento
- 9 Tratamiento adultos
- 10 Niños
- 11 Embarazo y brucelosis
- 12 Otros antibióticos
- 13 Esteroides
- 14 Prevención
- 15 Medidas de control
- 16 Fuentes
Frecuencia de ocurrencia de la enfermedad según sexo
- Masculinos 90%
- Femeninos 10%
Agente infeccioso
En el género Brucella se reconocen actualmente seis especies:
- B. melitensis.
- B. abortus.
- B. suis.
- B. neotomae.
- B. ovis.
- B. canis.
Excepto la Brucela neotomae, todas las demas causan enfermedad en el ser humano. Tabla:
| Especie de brucelosis | Especie animal que afecta |
|---|---|
| Brucellosis abortus | ganado bovino |
| Brucellosis melitensis | ganado caprino |
| Brucellosis suis | Cerdos |
| Brucellosis ovis | Ganado ovino |
| Brucellosis canis | Perros |
| Brucellosis neotomae | Roedores |
Cómo se contrae la brucelosis
El contagio de la brucelosis suele darse por contacto con fluidos provenientes de algún animal infectado (sangre, orina, heces, fluidos vaginales, fetos abortados, placenta) y debido al consumo de productos de origen animal infectados, principalmente leche cruda o productos lácteos elaborados con leche cruda.
Por lo general, no suelen darse casos de contagio persona a persona, solo se han podido detectar en circunstancias determinadas como trasplantes con órganos infectados, contacto sexual con un individuo enfermo, o un bebé lactante amamantado por una madre infectada.
Las vías de contagio, es decir, el lugar por donde la bacteria penetra en el organismo una vez ha establecido contacto con el individuo, suelen ser la boca, nariz, ojos y zonas lesionadas en la piel (cortes, heridas, etcétera). La ingesta de un producto infectado suele ser la forma más común de contagio no relacionado con el entorno laboral.
Modo de transmisión
- Ingestión de alimentos lácteos o cárnicos no tratados.
- Legumbres contaminadas con excrementos de los animales infectados o enfermos.
- Manipulación de vísceras provenientes de animales enfermos.
- Exposición con restos de abortos, placentas, orina y excrementos
El periodo de incubación es variable y difícil de precisar; suele variar entre 5 y 60 días. Por lo común va de 1 a 2 meses; a veces de varios meses. No hay prueba de que la enfermedad se transmita de persona a persona.
Síntomas y manifestaciones clínicas
La brucelosis es una de las enfermedades con mayores características proteiformes porque puede comprometer cualquier sistema orgánico. Se dividen en tres variedades clínicas.
El periodo de incubación de la brucelosis puede ser muy variable, desde cinco días hasta varios meses. Lo más común es que los primeros síntomas comiencen a observarse entre 10 y 30 días tras la exposición al patógeno.
Los síntomas de brucelosis pueden ser muy distintos en cada individuo, dándose incluso casos asintomáticos.
El camino que sigue la bacteria tras penetrar en el organismo tiene su primera parada en los ganglios linfáticos; si en este punto las defensas del individuo no son capaces de eliminar al patógeno, este se multiplicará y pasará al torrente sanguíneo. En este momento podrán observarse los síntomas típicos de la etapa aguda de la enfermedad. Lo más común y característico de dicha etapa es la aparición de fiebre de hasta 38ºC que dura varios días, tras los cuales desciende, apareciendo posteriormente en oleadas y acompañada de sudoración profusa, desproporcionada con el estado febril y normalmente en las horas nocturnas, y dolores articulares, musculares o neurológicos. El paciente puede presentar un estado de cansancio continuo y, en muchas ocasiones, estreñimiento. A esto se le pueden sumar síntomas poco específicos como fatiga, dolor de cabeza o pérdida de peso.
Una vez en la sangre la bacteria tendrá acceso a diversos órganos y tejidos del cuerpo, adquiriendo localizaciones focales:
- Orquiepididimitis: inflamación del testículo y del epidídimo (conducto que conecta el testículo con los conductos deferentes). Ocurre en cinco de cada 100 pacientes varones.
- Afectaciones focales del sistema osteoarticular:
- Sacroileítis: inflamación de la articulación sacroilíaca, articulación situada entre el hueso sacro y el ilion del hueso coxal, en la parte final de la espalda.
- Espondilitis: inflamación de las articulaciones de la columna vertebral. Da lugar a dolores lumbares, rigidez, etcétera.
- Bursitis: inflamación de la bursa, estructura situada entre los huesos, tendones y músculos, y cuya función consiste en facilitar el movimiento de estas estructuras evitando el rozamiento entre ellas.
- Tenosinovitis: inflamación de la vaina que recubre un tendón.
- Granulomatosis hepática: lesión inflamatoria que da lugar a una masa o granuloma conformado por la acumulación de células del sistema inmune.
- Neumopatía brucelar: conjunto de trastornos pulmonares que pueden incluir diversos síntomas.
La llegada de las bacterias al sistema nervioso central y la endocarditis (inflamación del endocardio, pared interna del corazón) son las complicaciones de la brucelosis más graves; éstas, al igual que los casos de lesiones dermatológicas, son bastante raras y suelen darse principalmente en individuos que están continuamente expuestos al patógeno debido a su ocupación laboral.
La brucelosis tiene una elevada tendencia a producir recidivas (reaparición de los síntomas), sobre todo en los tres meses posteriores a la enfermedad y en los casos que no han sido tratados. Algunos individuos pueden llegar a sufrir dolencias derivadas de la enfermedad durante años, dando lugar a un cuadro crónico que derivará en una disminución de la función músculo esquelética, alteraciones neurovegetativas, parestesia (sensación alterada de los sentidos que se manifiesta en forma de hormigueos, adormecimiento, etcétera) y dolores articulares.
Brucelosis aguda
Generalmente acompañada por fiebre alta, principalmente vespertina, con malestar general, dolor de cabeza, sudoración, artralgias, y dolores musculares. En la mayoría de los casos se refiere estreñimiento, dolor de espalda, y pérdida de peso (puede llegar a 20 libras en dos meses).
Generalmente, se detecta hepatitis granulomatosa, desórdenes hematológicos y compromiso articular (especialmente artritis periférica y sacroiléitis).
En esta forma de enfermedad cualquiera de las pruebas de aglutinación rutinaria ofrece un diagnóstico apropiado ―IF (o inmunofluorescencia), [[ELISA (enzima inmunoensayo), CIE (o counter inmunoelectroforesis); y la prueba de rosa de Bengala― con alta especificidad y sensibilidad.
Raras veces la francisella tularensis y la yersinia enterocolítica pueden originar falsos positivos.
Durante la epidemia del cólera en América Latina, se ha demostrado reacción cruzada entre vibrio cholerae y brucella en forma significativa, produciéndose serología falso positiva a brucella en pacientes con cólera. Aún los vacunados contra el cólera producen reacciones falso positivas transitoriamente. En la forma aguda, dos cultivos de sangre son tan eficientes como un cultivo de médula ósea.
Brucelosis subaguda
La forma subaguda (fiebre ondulante o fiebre de Malta) es la forma típica y clásica descrita en áreas endémicas. Se presenta con fiebre baja intermitente, frecuentemente con compromiso articular (artritis periférica, sacroileítis y/o espondilitis), alteraciones hematológicas (pancitopenia, trombocitopenia, anemia hemolítica), o daño hepático (hepatitis granulomatosa). Los pacientes con tratamiento incompleto son también incluidos en esta forma clínica de brucelosis.
En esta variedad de la enfermedad la prueba del 2-Mercaptoetanol detecta la inmunoglobulina IgG, y los títulos mayores de 1:80 definen la actividad de la infección.
La brucella se aísla en el 40 a 70 por ciento de hemocultivos seriados, el mielo cultivo (0.5 a 1.0 ml de aspirado medular de la cresta iliaca) permite su aislamiento en el 90 por ciento de estos pacientes.
Se presenta en:
- Pacientes con diagnóstico previo de brucelosis con tratamiento incompleto o antecedente epidemiológico.
- Viajeros a Latinoamérica, países del Mediterráneo o Arábicos.
- Consumo de queso no pasteurizado.
- Personal de laboratorio (División de Bacteriología).
Brucelosis crónica
En la forma crónica con mas de un año de enfermedad, generalmente se presenta un cuadro afebril con mialgia, fatiga, depresión, artralgias, y otros. El diagnóstico diferencial más importante es el síndrome de fatiga crónica. Otras formas localizadas son la uveítis granulomatosa o recurrente y la espondilitis. Son raras las artritis periféricas y la sacroileítis.
Esta variedad de enfermedad la produce principalmente la B. melitensis. Se le encuentra en adultos mayores de 30 años de edad, hombres o mujeres, especialmente mayores de 50 años de edad, y es rara en niños.
Las pruebas serológicas de rutina y los hemocultivos proporcionan un diagnóstico de solo 10 a 20 por ciento por vez. Se recomienda la prueba de Coomb específica para brucella o los anticuerpos bloqueadores. El mielo cultivo proporciona en laexperiencia una positividad de aislamiento en el 50 a 75 por ciento de los pacientes.
Se debe diferenciar su diagnostico con:
- Síndrome de fatiga crónica con antecedentes epidemiológicos.
- Espondilitis con lesiones osteoblásticas y osteoclásticas.
- Uveitis granulomatosa o Panuveitis.
- Depresión con febrículas y artralgias.
Diagnóstico
Dada la gran variedad de síntomas que puede producir la brucelosis, la detección de la enfermedad no es siempre fácil. Los datos aportados por el paciente acerca de su ocupación laboral y la zona donde reside o trabaja pueden ser de mucha ayuda para determinar el diagnóstico. En las zonas endémicas, los profesionales sanitarios están familiarizados con este tipo de casos y, por tanto, el diagnóstico suele ser rápido y certero. Esta distribución localizada de la enfermedad supone una desventaja en las zonas donde la brucelosis no aparece de forma habitual, puesto que las pruebas diferenciales para esta afección no se realizan de forma rutinaria, y los casos tienden a detectarse cuando la enfermedad está ya bastante avanzada.
El análisis de laboratorio es una prueba imprescindible en la búsqueda de indicios de brucelosis, ya que permitirá conocer a ciencia cierta cuál es el agente causante de la patología (en caso de que este sea un agente bacteriano). El procedimiento consiste en tomar una muestra de sangre y realizar con ella un cultivo, es decir, mantener la muestra en unas condiciones concretas que hagan posible el crecimiento de la bacteria. Esto permite, en primer lugar, determinar la presencia/ausencia de bacterias en la sangre.
Si aparecen colonias (agrupaciones de bacterias que aparecen en el medio cuando hay crecimiento), se podrá determinar si estas pertenecen a Brucella, según sus características de color y forma. Posteriormente puede tomarse una muestra de las bacterias cultivadas y observar al microscopio su morfología, que será comparada con la del patógeno sospechoso. Se pueden realizar además una serie de pruebas bioquímicas que aportarán datos adicionales para la confirmación del diagnóstico de brucelosis.
Terapia
La característica de desarrollo intracelular de la brucella ocasiona que el tratamiento de la brucellosis se constituya en un reto, especialmente en las formas subaguda y crónica.
Los antibióticos a ser utilizados deberán tener no sólo actividad in vitro, sino también la concentración intracelular debe ser la adecuada.
Las tetraciclinas han mostrado una excelente actividad in vitro en trabajos realizados en todo el mundo. El CMI90 (concentración mínima inhibitoria) ha sido de 2ug/ml para la tetraciclina y 0.125 ug/ml para la doxiciclina en encuestas de susceptibilidad antibiótica en el Perú.
Durante los últimos 25 años los niveles de actividad antibiótica de la tetraciclina contra la B. melitensis no han cambiado, lo cual es excelente, ya que ella es la droga de elección. Además, tanto la oxitetraciclina como la doxiciclina muestran que la concentración mínima bactericida (CMB) es igual a la concentración mínima inhibitoria (CMI).
Todas estas características en conjunto con la experiencia mundial señalan a la tetraciclina como la droga clave para el tratamiento. Las diferencias que existen entre las tetraciclinas son tolerancia, dosificación y perfil de seguridad; sin embargo, las recientes poseen mejor tolerancia y menos efectos colaterales pudiendo ser utilizadas con los alimentos sin reducir su eficacia. Se prefiere el empleo de la doxiciclina o de la minociclina.
Otro aspecto importante es la necesidad de combinar los antibióticos para reducir la frecuencia de las recaídas. La mayoría de otros antibióticos pueden reducir la fiebre, pero la recurrencia es alta.
La Rifampicina ha sido considerada como un agente terapéutico preferencial debido a su excelente actividad in vitro y su concentración intracelular. La posibilidad de una rápida resistencia se ha demostrado en nuestros experimentos, cuando 5 de 10 cepas expuestas in vitro a la rifampicina desarrollaron resistencia al séptimo día.
El tercer grupo de antibióticos contra la brucella son los aminoglucósidos, que tienen buena actividad in vitro y buena respuesta clínica. Los estudios más numerosos han sido realizados con la estreptomicina; sin embargo la gentamicina, netilmicina y amicacina muestran los mismos y aún mejores resultados en ensayos abiertos.
Tratamiento
El tratamiento de la brucelosis consiste en la administración de una combinación de antibióticos. Ningún antibiótico elimina por sí solo la infección de forma eficaz. Antes de aplicar cualquier tratamiento, el médico debe identificar el alcance de la infección, es decir, debe valorar la presencia de localizaciones focales y complicaciones como meningoencefalitis o endocarditis; en este último caso, al tratamiento con la medicación habitual (rifampicina y doxiciclina) se le añadirá un tratamiento con un tercer antibiótico (normalmente tetraciclina o un aminoglucósido).
El objetivo del tratamiento es, además de reducir el periodo sintomático de la enfermedad, evitar la aparición de complicaciones tales como la localización focal de la patología, y disminuir al máximo la aparición de recidivas.
La duración recomendada del tratamiento de la brucelosis es de un mínimo de seis semanas; en los casos que presentan localizaciones focales, puede prolongarse algo más en función de la evolución de los síntomas.
Como todos los tratamientos de larga duración, el de la brucelosis presenta el problema del abandono del mismo. Es de suma importancia llevar a cabo el proceso completo ya que, si ya de por sí esta enfermedad presenta una alta tasa de aparición de recidivas, un seguimiento incompleto del tratamiento equivaldrá prácticamente a la ausencia del mismo.
En los pacientes que cumplen con las dosis y el periodo prescritos la aparición de recidivas depende sobre todo de la presencia de localizaciones focales. La medicación que se aplicará en el caso de que se presente una recidiva será la misma que la del tratamiento inicial, dado que Brucella tiene la característica (al menos por el momento) de no presentar resistencias a ninguno de los antibióticos empleados para combatirla (en ocasiones las bacterias se hacen resistentes a antibióticos a los que han sido expuestas previamente).
Tratamiento adultos
El tratamiento propuesto para los pacientes adultos es: Doxiciclina oral 100mg dos veces al día durante 45 días, adicionándose 1g de estreptomicina IMP, diario durante 2 semanas (prolongar el tratamiento con estreptomicina a mas de 2 semanas no ha demostrado que sea mas efectivo), o Doxiciclina 100mg dos veces al día con 600mg de Rifampicina diaria, ambos durante 45 días. Sólo en casos de espondilitis, endocarditis, o absceso cerebral se prolonga el tratamiento hasta 3 meses.
En la brucelosis crónica se prefiere el uso del tratamiento estándar de 45 días, continuando con doxiciclina solo durante 3 meses. Algunos expertos recomiendan agregar Levamisole para esta forma especial durante 3 meses.
Niños
En los niños menores de 8 años de edad, las tetraciclinas no deben ser utilizadas. La combinación de rifampicina 15 a 20mg por kilo de peso, una vez al día durante 4 semanas y los amino glucósidos a dosis estándar de 5 a 10 días es de gran efectividad en los niños.
El uso de cotrimoxazole también ha sido recomendado en los niños. El cotrimoxazole puede ser usado en dosis de 240mg cada 12 horas durante 4 semanas, adicionado de rifampicina 20mg por kilo de peso una vez al día durante 4 semanas.
Este esquema posee un alto nivel de tolerancia, y pocos efectos adversos; sin embargo, la eficacia no es tan aceptable como en otros esquemas. Existen reportes que muestran excelentes resultados usando cotrimoxazole durante 4 semanas, agregándose gentamicina por 5 a 10 días.
Embarazo y brucelosis
La brucelosis durante el embarazo constituye un problema delicado, debido a que la mejor droga recomendada para ser utilizada debe ser evitada y tanto la evolución clínica como el pronóstico fetal no es alentador.
El mejor esquema de tratamiento lo constituye el cotrimoxazole más rifampicina durante 4 a 6 semanas. Debe administrarse suplemento de ácido fólico. Otra opción terapéutica lo constituye los aminoglucósidos durante 10 días adicionándose rifampicina o cotrimoxazole por 4 a 6 semanas.
Otros antibióticos
Algunas drogas, tales como cloramfenicol, eritromicina, ampicilina y cefalosporinas, muestran moderada actividad in vitro, pero la experiencia clínica no es tan buena como con los otros antibióticos. Recientemente, las fluoroquinolonas han mostrado una mejor actividad in vitro, y una muy buena penetración intracelular. Sin embargo, algunos experimentos han demostrado que la norfloxacina y la ciprofloxacina poseen menor eficacia clínica. Solamente la ofloxacina en un ensayo mostró buena eficacia.
Esteroides
Se recomiendan los corticoesteroides sólo durante 3 a 4 semanas en casos de uveítis y de 2 a 10 semanas en la púrpura trombocitopénica severa. Si no hay respuesta, se mantiene la administración de esteroides durante 2 a 4 meses. Si después de este período de tratamiento la brucellosis trombocitopénia persiste, se recomienda la esplenectonía.
Prevención
España es uno de los países con más casos de brucelosis al año, es considerada aún endémica, y los costes económicos derivados de su control y tratamiento suponen un gran gasto sanitario. La mayoría de estos casos aparecen entre individuos relacionados con determinados sectores profesionales (grupos de riesgo), como son los pastores, ganaderos, trabajadores de mataderos, carniceros, veterinarios y personal de laboratorio. Por ello, es de especial importancia el control a distintos niveles en los respectivos lugares de trabajo.
Un método de prevención adecuado deberá incluir medidas, dirigidas por un lado a minimizar las situaciones de riesgo localizadas principalmente en los lugares de trabajo y, por otro lado, a tratar de incrementar la inmunidad. Para lograr esto deben aplicarse medidas a dos niveles; en primer lugar deben prevenirse en lo posible los casos de brucelosis en animales y, en segundo lugar, debe prevenirse la aparición de casos de brucelosis en humanos.
Para evitar la aparición de la enfermedad y el contagio en animales pueden realizarse diversas acciones:
- Asegurarse de que la población ganadera se encuentra sana mediante la observación de las hembras preñadas (la presencia de abortos es uno de los indicios más comunes de la enfermedad en los animales), análisis de muestras de abortos, cuarentena de animales nuevos, establecimiento de programas de vacunación, y controles periódicos mediante test bioquímicos que permitan el diagnóstico precoz.
- Higiene de material de laboratorio (desinfección de tijeras, guantes, etc.) y de locales. Las salas de partos o de tratamiento de material de origen animal, deben tener unas características que faciliten su limpieza (las paredes deben estar preferentemente revestidas de baldosines).
- Deben evitarse abrevaderos y comederos comunes, pues incrementan el riesgo de contagio.
- Desinfección del personal a la entrada y salida de la explotación.
En lo referente al contagio humano:
- Educación sanitaria. Una población bien informada acerca de los factores de riesgo y medidas preventivas es fundamental para evitar futuros contagios.
- Control de la calidad de los productos lácteos. En caso de que se consuman productos caseros no sometidos a un proceso industrial, es recomendable hervir la leche antes de su ingesta.
- Los ganaderos deben evitar la tendencia de acumular los restos y deshechos derivados de la labor en zonas próximas a la vivienda, ya que las bacterias presentes en el polvo y transportadas por el viento pueden llegar fácilmente a la casa.
- Utilizar prendas protectoras por parte de los profesionales expuestos a Brucella, como guantes que cubran todo el antebrazo, botas altas de goma, mandiles, monos y mascarillas. Las prendas deben ser de materiales fáciles de limpiar y desinfectar, o bien tratarse de prendas desechables.
- Adecuada higiene personal, antes y después de la jornada laboral.
- Vacunación, no existe aún una vacuna cuya eficacia haya sido probada en un porcentaje que asegure su fiabilidad, pero actualmente se están llevando líneas de investigación en este sentido en diversos laboratorios.
Medidas preventivas
- Educar a la población sobre los riesgos de consumir leche no tratada o productos elaborados con leche no pasterizadas o no sometidas a otro tratamiento.
- Educar a los granjeros y trabajadores de mataderos, empacadoras y carnicerías sobre la naturaleza de la enfermedad y el riesgo de manipular carnes en canal o productos de animales potencialmente infectados, junto con una operación apropiada de los mataderos para reducir la exposición.
- Educar a los cazadores para que utilicen atuendos de protección al manipular cerdos salvajes y para que entierren los restos.
- Pasteurizar la leche y los productos lácteos provenientes de vacas, ovejas y cabras.
- Hervir la leche es eficaz cuando no es posible pasteurizarla.
- Tener cuidado en el manejo y eliminación de placentas, secreciones y fetos de los animales.
- Es preciso desinfectar en las áreas contaminadas.
Medidas de control
- Notificar a las autoridades locales de salud.
- Mantener precauciones relativas a los exudados y secreciones.
- Desinfección concurrente: de las secreciones purulentas.
- Investigación de los contactos.
- Investigar la infección hasta descubrir su fuente, que suele ser el ganado infestado, como cabras, cerdos o vacas, o bien leche cruda o productos lácteos de cabra o de vaca, especialmente queso, provenientes de un rebaño infectado.
- Confiscar los productos sospechosos y suspender su producción y distribución en tanto se instituye la pasteurización u otro tipo de tratamiento.
- Hacer pruebas en los animales sospechosos y eliminar a los reactores.
Fuentes
- «Brucelosis humana», artículo publicado en el sitio RMU (Uruguay).
- «Brucelosis humana», artículo publicado en el sitio "WebConsultas.com".