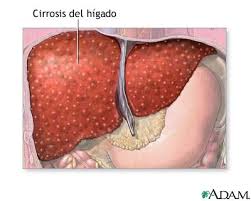
Cirrosis hepática
| ||||
Cirrosis hepática. Enfermedad de origen degenerativa crónica del hígado que produce aumento de tamaño con posterior contracción, pérdida de arquitectura y del normal funcionamiento de este órgano.
Sumario
Características
La cirrosis es la consecuencia de un daño acumulado en el hígado, habitualmente durante varios años, que se caracteriza por la acumulación de fibrosis (“cicatrices”) en el tejido hepático. Estos cambios del tejido interfieren con la estructura y funcionamiento normal del hígado, ocasionando serias complicaciones en la circulación de la sangre a través de dicho órgano y en sus funciones.
Causas
Existen numerosas causas que pueden desencadenar la cirrosis hepática, entre las principales están:
- Virus de hepatitis B, hepatitis C, y hepatitis D.
- Consumo excesivo de alcohol.
- Hígado graso no alcohólico (también llamada esteatohepatitis no alcohólica): Condición frecuente en la población general, asociada a diabetes y obesidad.
- Enfermedades hereditarias o congénitas como:
- Hemocromatosis, en la cual se acumula hierro dentro del hígado dañado el tejido.
- Síndrome de Wilson, la cual es causada por una alteración en el transporte del cobre, acumulándose en el hígado y en otros tejidos.
- Ausencia de proteínas específicas o enzimas para metabolizar diferentes substancias en el hígado, como la deficiencia de alfa 1-antitripsina.
- Reacción severa a drogas o medicamentos.
- Exposición prolongada a agentes tóxicos en el medio ambiente.
- Ciertas enfermedades del corazón (insuficiencia cardiaca).
- Obstrucción prolongada del conducto biliar, como la colangitis esclerosante.
Signos y síntomas
El principio de la cirrosis es por lo general silencioso siendo muy pocos los síntomas específicos. A medida que se acumula el daño en el hígado, pueden aparecer los siguientes síntomas:
- Pérdida de apetito.
- Malestar general.
- Náusea y vómitos.
- Pérdida de peso.
- Agrandamiento del hígado.
- Ictericia o coloración amarilla de la piel y la parte blanca de los ojos, debido a la a acumulación de la sangre cuando el hígado no es capaz de eliminar bien la bilis.
- Prurito o picazón.
- Ascitis o líquido en el abdomen, por mala circulación de la sangre en el hígado.
- Vómitos con sangre, por ruptura de venas (várices) en la parte baja del esófago.
- Hipersensibilidad (sensibilidad aumentada) a los medicamentos, provocada por mal funcionamiento del hígado.
- Encefalopatía o cambios del estado de conciencia, los que pueden ser sutiles (confusión) o profundo (coma).
El diagnóstico de la cirrosis puede ser inesperado. Una persona puede presentarse al médico con síntomas que no aparezcan de enfermedad hepática y luego de un examen físico y análisis de sangre descubrir que tiente cirrosis.
Pruebas y exámenes
Durante un examen físico, el médico puede encontrar:
- Hepatomegalia y esplenomegalia
- Tejido mamario excesivo
- Abdomen expandido (distendido) como resultado de la presencia de demasiado líquido
- Palmas enrojecidas
- Vasos sanguíneos rojos en la piel en forma de araña
- Dedos pequeños o contraídos
- Testículos pequeños en el hombre
- Venas de la pared abdominal dilatadas (ensanchadas)
- Ojos o piel amarilla (ictericia)
Entre los exámenes que revelan problemas hepáticos se encuentran:
- Anemia (detectada en un conteo sanguíneo completo)
- Problemas de coagulación
- Problemas de la función hepática (detectados en pruebas de la función hepática)
- Albúmina sérica baja
Los siguientes exámenes se pueden usar para evaluar el hígado:
- Resonancia magnética del abdomen
- Tomografía computarizada del abdomen
- Ecografía del abdomen
- Una biopsia del hígado confirma la presencia de cirrosis.
A algunos pacientes se les harán exámenes en busca de cáncer del hígado cada 6 meses. El médico utilizará un examen de sangre para verificar los niveles de alfa-fetoproteína y realizará un examen imagenológico (ecografía, resonancia magnética o tomografía).
Tratamiento
El tratamiento para la cirrosis depende del tipo de cirrosis que padezca la persona, el tiempo que haya durado la enfermedad y el daño permanente que haya sufrido el hígado. Algunas veces el daño que sufren el hígado se puede corregir si se encuentra la causa específica de la cirrosis y se da el tratamiento adecuado.
- En el caso de la cirrosis alcohólica, la abstención total y una dieta balanceada son partes importantes del tratamiento.
- En el caso de la cirrosis secundaria a hepatitis viral, se usan medicamentos para aumentar la respuesta del sistema de inmunidad contra el virus, como el interferón.
- En casos de cirrosis causada por hepatitis autoinmune, los corticosteroides solos o combinados con la azatioprina pueden ser un tratamiento efectivo.
- En los pacientes cirróticos con ictericia, el tratamiento suplementario con vitaminas liposolubles pueden ayudarlos.
- En el caso de la enfermedad de Wilson, se eliminan las cantidades excesivas de cobre en el organismo por medio de medicamentos.
- En la hemocromatosis, se elimina el exceso de hierro por medio de flebotomías (extracción de sangre).
- Muchos tipos de cirrosis requieren un trasplante de hígado cuando la insuficiencia hepática está avanzada.
Complicaciones
Las complicaciones de la cirrosis incluyen la ascitis, la encefalopatía hepática y la hemorragia por ruptura de várices esofágicas.
- La ascitis es tratada reduciendo la ingesta de sal más la administración de diuréticos. En algunos casos es necesaria la evacuación directa de grandes cantidades de líquido en el abdomen por medio de un catéter a través de la pared abdominal, también llamado paracentesis.
- El tratamiento del coma hepático o principio de coma (encefalopatía hepática) requiere medicamentos específicos, reducir la ingesta de proteínas y el control de la hemorragia digestiva.
- El tratamiento de las hemorragias por las várices esofágicas incluye tratamientos endoscópicos como la ligadura o escleroterapia (inyección directa de una sustancia química que destruye la várice en su interior) y otros tratamientos como medicinas que disminuyen la tendencia a sangrar, compresión de una várice sangrante por medio de balones inflables especiales y un procedimiento llamado shunt protosistémico intrahepático transyugular (TIPS).
Precauciones para evitarla
- No beba en exceso: Evite el uso de bebidas alcohólicas. El alcohol destruye las células del hígado. El grado de regeneración de las células del hígado varia de persona a persona. Un daño previo al hígado por virus desconocidos o sustancias químicas pueden afectar el proceso de regeneración.
- Tome precauciones al usar productos químicos: El hígado tiene que procesar mucho compuestos químicos que no existían en el pasado. Se necesitan más investigaciones para determinar el efecto de estos compuestos. Cuando use productos químicos en su trabajo, al limpiar su casa o al trabajar en el jardín tome las siguientes precauciones:
- Asegúrese de que haya buena ventilación.
- Use el producto siguiendo las instrucciones.
- Nunca mezcle substancias químicas.
- Evite el contacto de estas substancias con su piel, pues se pueden absorber a través de ella y lávese prontamente si esto ocurre.
- Evite inhalar substancias químicas.
- Use ropa que lo proteja.
- Busque ayuda médica: Manténgase bajo cuidado médico si desarrolla una hepatitis viral hasta que su mejoría esté asegurada.
Posibles complicaciones
- Trastornos de sangrado (coagulopatía)
- Acumulación de líquidos abdominales (ascitis) e infección del líquido (peritonitis bacteriana)
- Venas dilatadas en el esófago, el estómago o los intestinos que sangran fácilmente (várices esofágicas)
- Aumento en la presión de los vasos sanguíneos del hígado (hipertensión portal)
- Insuficiencia renal (síndrome hepatorrenal)
- Cáncer hepático (carcinoma hepatocelular)
- Confusión mental o cambio en el nivel de conciencia o coma (encefalopatía hepática)
Véase también
Fuentes
- Facultad de Ciencias Médicas de Bayamo