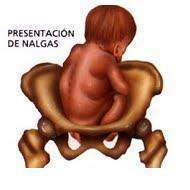
Presentación pelviana
| ||||
Presentación de nalgas o pelviana. Es la más frecuente de las presentaciones viciosas o anómalas, pudiendo ocurrir hasta en 3 a 4 % de los partos simples. En estos casos, las nalgas (polo pelviano) o los miembros inferiores entran en relación con el estrecho superior de la pelvis menor materna.Se describen varias modalidades:la completa o de nalgas y pies con los muslos flexionados sobre el tronco y las piernas flexionadas y entrecruzadas, el polo presentado tiene el mayor volumen posible.
Sumario
- 1 Introducción
- 2 Etiología
- 3 Diagnóstico
- 4 Pronóstico
- 5 Conducta a seguir durante el parto
- 6 Condiciones favorables para el parto transpelviano
- 7 Condiciones desfavorables para el parto transpelviano
- 8 Conducta obstétrica
- 9 Parto por la vía transpelviana
- 10 Período expulsivo y desprendimiento del feto
- 11 Guía para la indicación de la cesárea
- 12 Edad gestacional entre las 32 y 36 semanas
- 13 Edad gestacional 37 semanas o más
- 14 Fuente
Introducción
En la llamada pelviana incompleta se describen:la variedad nalgas con los miembros inferiores flexionados sobre el tronco a lo largo de este y en las variedades pies o rodillas los muslos estás extendidos y los pies o las rodillas descienden por debajo del nivel de las nalgas, según las piernas estén extendidas o flexionadas sobre los muslos.Estas dos últimas variedades son derivadas de una presentación completa por el descenso de uno o los dos miembros inferiores en el curso del parto.
Etiología
Se señalan como factores predisponentes al trastorno de la acomodación del feto: causas maternas,fetales y anexiales.Entre las causas maternas tenemos: multiparidad, úteros estrechos o cilíndricos,anomalías uterinas,tumores y estrechez pelviana. Entre las causas fetales:hidrocefalia, prematuridad,bajo peso,embarazo múltiple y muerte fetal. Entre las causas anexiales tenemos el polihidramnios,oligohidramnios,implantación placentaria en cuerno uterino,placenta previa y brevedad del cordón.
Diagnóstico
- Puede diagnosticarse por el examen físico del abdomen a través de las maniobras de Leopold identificando el polo cefálico:redondeado,duro,móvil que pelotea fácilmente en el fondo uterino.En la auscultación se percibe el foco por encima del ombligo (fig. 21.1- ant 11.21, P.128 tomo II).
- Durante el parto y ya con dilatación la presentación será una masa blanda, irregular, depresible, en la cual se pueden identificar las nalgas,el ano,los pies,los genitales y la pelvis ósea.
- En los momentos actuales la ultrasonografía aporta un método simple, no invasivo que facilita la confirmación del diagnóstico en los casos de dificultad a la exploración por obesidad, paredes abdominales resistentes o exceso de líquido y que aporta toda la información necesaria de diagnóstico de la presentación,variedad de posición,inserción placentaria, cantidad de liquido amniótico y estimado de peso fetal.
Pronóstico
- Presenta más dificultades y complicaciones que el parto cefálico por lo que debe ser atendido en un servicio u hospital especializado,donde exista todas las condiciones requeridas.
Son más frecuentes la rotura prematura de membranas,parto lento,desgarros y mayor frecuencia de intervenciones y por parte del feto mayor frecuencia de asfixia, fracturas, elongación del plexo braquial y malformaciones congénitas.
- A las 37 semanas de gestación puede intentarse, si las condiciones son favorables, la versión externa manual o por moxibustión del punto vejiga 67 para mejorar el pronóstico.
- En caso de persistir la presentación, se evaluará integralmente a la gestante teniendo en cuenta los factores favorables y desfavorables para el parto vaginal en la consulta de gestantes a término y se decidirá el momento del ingreso.
Conducta a seguir durante el parto
Iniciado éste debe trasladarse a la paciente a la sala de trabajo de parto y se procederá de la forma siguiente.
- Examen obstétrico para evaluar las características morfológicas de la pelvis mediante la exploración clínica y radiográfica de ésta (estudios posteroanterior y lateral de pie).
- Determinación del tamaño y la actitud de la cabeza fetal así como de la posición de los miembros superiores mediante el estudio radiográfico y ecográfico. La rotación y/o defección de la cabeza fetal, al igual que la elevación de los miembros superiores son signos de mal pronóstico.
- La variedad de posición sacropúbica persistente (distocia de Torpin) impide el parto transpelviano.
- Evaluación del tamaño y del peso aproximado del feto mediante la determinación de la altura uterina y de la biometría fetal por ultrasonofrafía de tiempo real,donde esto sea posible. En ésta se deben buscar deformidades como mielomeningocele, encéfalocele o hidrocefalia.
Condiciones favorables para el parto transpelviano
- Multiparidad:Partos previos en presentación pelviana de más de 3000 g o partos en presentación cefálica de más de 3500 g.
- Edad gestacional de 37-40 semanas
- Peso probable estimado: entre 2000 y 3500 g.
- Pelvis ginecoide.
- Cuello maduro:Blando,borrado y dilatación de 3 cm o más.
- Presentación fija,de II plano en adelante,al inicio.
- Variedad de nalgas pura con buena actitud de la cabeza y de los miembros superiores.
- Inicio espontáneo del trabajo de parto.
- Bolsa de las aguas íntegras.
- Posibilidad de efectuar la vigilancia electrónica de la frecuencia cardíaca fetal (FCF) y de la contractilidad uterina.
Condiciones desfavorables para el parto transpelviano
- Nuliparidad o antecedentes de parto vaginal difícil.
- Edad gestacional menor de 36 o mayor de 40 semanas.
- Peso fetal probable mayor de 3600 o menor de 2000 g
- Pelvis androide,antropoide o plana.
- Cuello uterino duro,incompletamente borrado, con menos de 3 cm de dilatación.
- Presentación alta.
- Presentación pelviana completa o con descenso de pies o rodillas.
- Hiperextensión de la cabeza fetal.
- Necesidad de inducir el parto.
- Peso fetal aproximado mayor que en partos anteriores.
- Membranas ovulares rotas.
- Signos de hipoxia fetal.
- Diámetro útil anteroposterior menor de 11 cm
- Historia de infertilidad o edad mayor de 35 años.
Conducta obstétrica
- Es difícil precisar la vía más ventajosa en los prematuros de muy bajo peso. Depende en gran parte de las posibilidades de atención del recién nacido y de las circunstancias de la gestante.En muchas de nuestras instituciones no es aconsejable la extracción quirúrgica de un feto de menos de 1000 g o de una edad gestacional de menos de 28 semanas. Entre las 29 y las 31 semanas dependerá de los medios de que disponga el servicio de neonatología y entre las 32 y 35 semanas se prefiere la vía quirúrgica.
- Si se elige la cesárea, la incisión del segmento inferior debe ser la adecuada para una extracción fácil en pelviana. Se aconseja la incisión vertical en el útero para evitar dificultades y posibles traumatismos en la extracción del feto.
Parto por la vía transpelviana
- El trabajo de parto debe ser seguido por personal calificado, con el objetivo de detectar cualquier alteración de la frecuencia cardíaca fetal y actuar consecuentemente. La vigilancia electrónica debe continuarse durante todo el trabajo de parto; de no ser posible, la auscultación del corazón fetal se hará cada 30 minutos en la etapa inicial del parto y después de cada contracción en la segunda etapa.
- La inducción del parto está contraindicada en la presentación podalica completa y en las incompletas de rodillas y pies. En la variedad de nalgas pura puede inducirse por indicación médica u obstétrica, siempre que estén presentes todos los requisitos para la inducción y sean muy favorables las condiciones para un parto vaginal.
- Tener en cuenta que la dificultad en el encajamiento y en el descenso de la presentación, al igual que las alteraciones en el proceso de la dilatación en presencia de una dinámica uterina adecuada,con normalidad de los otros factores es un signo de mal pronóstico para el parto vaginal y debe valorarse la vía alta.Si ocurre inercia uterina, recurrir a la cesárea. Contrariamente,la progresión de la dilatación y el descenso constituyen buenos índices para continuar con la vía transpelviana.
- Respetar la bolsa de las aguas hasta la dilatación completa, si es posible.Si espontáneamente se produce la rotura,se debe hacer inmediatamente un tacto vaginal para descartar un prolapso del cordón umbilical.
- No se permitirá que la mujer puje mientras perdure un reborde del cuello ni se forzará la dilatación.
Período expulsivo y desprendimiento del feto
- Presencia de un obstetra con experiencia en el parto en pelviana, así como del neonatologo, el anestesiólogo,un médico auxiliar o una enfermera obstétrica y una enfermera reanimadora de ser posible.El anestesiólogo garantizará una vía para poder administrar con rapidez un anestésico por vía endovenosa (Thiopental 250-500 mg en caso de que sea necesario realizar alguna maniobra.
- Trasladar a la paciente al salón de partos con tiempo suficiente para efectuar las medidas recomendadas en este tipo de parto.
- Tener preparadas y a mano soluciones oxitócicas,un fórceps y el equipo de reanimación fetal.
- Evacuación de la vejiga
- Auscultación casi continua del foco fetal.
- Control de la actividad uterina.Instalación de venoclisis de oxitocina si fuera necesario.
- Procurar que los esfuerzos expulsivos sean enérgicos,sincrónicos con la contracción uterina y bien dirigidos.
- Bloqueo de los nervios pudendos o anestesia infiltrativa del perineo.
- Episiotomía sistemática amplia, preferentemente medio lateral.
- Esperar la evolución espontánea.No manipular el feto hasta la salida de las escápulas.Toda tracción sobre los pies o las nalgas corre el riesgo de elevar los brazos y deflexionar la cabeza.Al exteriorizarse el ombligo fetal,hacer un asa del cordón.
- Si se produce la detención de la salida de los hombros o de la cabeza se empleará la maniobra de Bracht.
Guía para la indicación de la cesárea
Deben tenerse en cuenta los elementos siguientes:
Edad gestacional entre las 32 y 36 semanas
- Esta debe corroborarse por la valoración clínica, radiográfica y ultrasonográfica.
- Siempre que las condiciones lo permitan deben utilizarse frenadores de la actividad uterina (tocolíticos) para la detención del parto pretérmino y la administración de inductores de la madurez pulmonar.
- Por la alta mortalidad perinatal que para esta edad gestacional representa la vía transpelviana, el criterio para realizar la cesárea debe ser amplio
Edad gestacional 37 semanas o más
En este grupo deben valorarse los siguientes aspectos para la indicación de la cesárea.
- Relación fetopélvica: la cesárea deberá realizarse si se verifican los diámetros pelvianos siguientes:
- Diámetro promonto-retropúbico menor de 11 cm.
- Diámetro sagital posterior medio menor que 6 cm.
- Diámetro sagital posteroinferior menor que 2.5 cm
- Volumen y actitud fetales: Inclinan a la decisión quirúrgica.
- Feto con peso superior a 3600 g o menor de 2000g.En fetos con peso inferior a 1200 g no se reportan beneficios con el nacimiento por cesárea.
- Variedad de posición sacropúbica mantenida (distocia de Torpin).
- Miembros superiores elevados sobre la cabeza o por detrás de la nuca.
- Cabeza marcadamente deflexionada o rotada.
- Estado fetal.Está indicada la cesárea ante sufrimiento fetal agudo o feto supervalioso.
- Evolución del trabajo de parto.Aunque no exista ninguna de las condiciones anteriormente señaladas,se debe realizar la cesárea en una paciente con un feto en presentación pelviana en la cual se observe una evolución desfavorable dada por:
- La no progresión de la dilatación a pesar de existir una dinámica efectiva.
- La falta de descenso y encajamiento de la presentación.
Fuente
- Stafford RS. The impact of nonclinical factor repeat cesarean section. JAMA 1991;265:59-63.Recibido: 22 de agosto de 1998. Aprobado: 19 de septiembre de 1998.
- Especialista de I Grado en Ginecología y Obstetricia. Vicedirector Técnico. Hospital Ginecoobstétrico Docente "Clodomira Acosta Ferrales".