Síndrome de Dejerine-Sottas
Síndrome de Dejerine-Sottas o Euritis hipertrófica familiar de Dejerine-Sottas. Enfermedad neurológica rara que pertenece a un grupo de lesiones nerviosas periféricas progresivas de la infancia de probable etiología metabólica, conocido como neuropatías hereditarias sensitivo motoras.
Sumario
Origen
Dejerine y Sottas describen por primera vez en 1893, en dos hermanos, una neuropatía de comienzo en la infancia, con importantes atrofias distales (más alejado de un centro tronco o línea media), alteraciones sensitivas de la coordinación y nervios hipertróficos (hipertrofia es el desarrollo exagerado de un órgano). Posteriormente, en 1968, Dyck y Lambert, reclasifican las neuropatías hereditarias sensorio motoras en tres tipos clasificación que en la actualidad se acepta por la mayoría de los autores:
- Tipo I: Atrofia muscular peroneal de Charcot Marie Tooth.
- Tipo II: Atrofia muscular peroneal, tipo axonal.
- Tipo III: Polineuropatía intersticial hipertrófica de Dejerine Sottas.
Formas de presentación
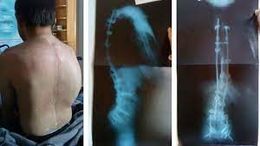
Puede presentarse a cualquier edad y a veces de forma muy precoz, con debilidad progresiva de la musculatura distal (más alejado de un centro tronco o línea media) de las extremidades, evoluciona en brotes, pudiendo adquirir un curso subagudo (entre agudo, que tiene un curso breve y relativamente grave y crónico, que tiene un curso prolongado por mucho tiempo), crónico o recidivante (recidiva es la aparición de una enfermedad en un individuo que ya ha padecido ésta hace algún tiempo). Puede asociar parálisis de los nervios craneales, nistagmus (espasmos de los músculos del ojo que produce movimientos oculares rápidos e involuntarios), pies equinovaros (malposición del pie que asemeja a la pata de un caballo) y cifoescoliosis (combinación de cifosis, curvatura anormal en sentido antero posterior de la columna vertebral y escoliosis, curvatura anormal en sentido lateral), pero no afecta al intelecto.
Indice de prevalencia
Su prevalencia es de 1 en 2,500 (40 casos por100,000 habitantes) y principalmente se clasifica endos grandes tipos de acuerdo a la localización del pro-blema en el nervio periférico. Alrededor de dos terce-ras partes de las personas afectadas con CMT tienen eltipo 1 (CMT1) que afecta la capa de mielina (desmieli-nizante) y el tipo 2 (CMT2) que sólo afecta las fibras de los nervios (axonal). La mayoría tienen un patrón deherencia autosómico dominante, sin embargo, tambiénse presentan las formas autosómica recesiva y recesivaligada al cromosoma X. Existe un amplio espectro en lagravedad clínica, algunos pacientes pueden ser asinto-máticos y tener una deformidad leve del pie en cavo, mientras que otros pueden presentar debilidad musculargrave, lentamente progresiva y pérdida sensorial. El es-tudio de electromiografía (EMG) y los estudios electro-fisiológicos ayudan a distinguir las formas desmielini-zantes de las axonales y proporcionan la velocidad deconducción nerviosa en fibras motoras (VNCM) que enlos pacientes con CMT1 se encuentra usualmente, pordebajo de los 40 m/s.
Diagnóstico
El estudio de electromiografía (EMG) y los estudios electro-fisiológicos ayudan a distinguir las formas desmielini-zantes de las axonales y proporcionan la velocidad deconducción nerviosa en fibras motoras (VNCM) que enlos pacientes con CMT1 se encuentra usualmente, pordebajo de los 40 m/s.15-17 Sin embargo, no sólo existenestos dos tipos; son en total cinco diferentes tipos deCMT (1,2,X,4,3) con más de 32 subtipos, asociados amás de 30 genes. Los pacientes con CMT tipo 1 tienen VNCMusualmente lenta, aunque se han descrito pacientes con ve-locidades normales y con latencias distales prolongada. El diagnóstico se sospecha al encontrar hallazgos electromiográficos característicos, pero sólo se confirma mediante la biopsia del nervio periférico. El curso es lentamente progresivo hasta llegar a la incapacidad motora en la tercera o cuarta década de la vida. Clínicamente, los pacientes con CMT tipo 2suelen presentar debilidad en una fase más tardía de lavida y la evolución del proceso es más lenta. Las VNCMsson relativamente normales pero los potenciales evocadosson de baja amplitud y las biopsias ponen de manifiestouna degeneración walleriana.
Evolución
Su evolución y gravedad se correlacionan con la dura-ción de la enfermedad y los principales instrumentos diag-nósticos son la historia clínica y los hallazgos del examenfísico, a través de los cuales se debe descartar en la etiopa-togenia si la alteración es hereditaria o adquirida.2,4 Laprogresión insidiosa de los síntomas que sugiere con ma-yor frecuencia un origen hereditario, usualmente se acom-paña de menor conciencia de la sintomatología por partedel paciente y sus familiares, quienes se acostumbran confacilidad al fenotipo o a las limitaciones funcionales quepueden parecer «normales». En todos los pacientes con al-teraciones sugestivas de neuropatía periférica deben reali-zarse estudios electrofisiológicos.
Fuentes
- https://www.orpha.net › consor › cgi-bin › OC_Exp
- https://paginamedica.com ›
- https://enfermedades-raras.org ›*