Diferencia entre revisiones de «Fertilidad en la mujer»
(Etiqueta: nuestro-nuestra) |
(Etiqueta: nuestro-nuestra) |
||
| Línea 1: | Línea 1: | ||
{{Definición | {{Definición | ||
|nombre=fertilidad | |nombre=fertilidad | ||
| − | |imagen=fertilidad. | + | |imagen=fertilidad.JPG |
|tamaño= | |tamaño= | ||
|concepto=Es la capacidad de un animal, planta o terreno de producir o sustentar una progenie numerosa | |concepto=Es la capacidad de un animal, planta o terreno de producir o sustentar una progenie numerosa | ||
Revisión del 16:15 5 may 2011
| ||||||
La fertilidad es la capacidad de un animal, planta o terreno de producir o sustentar una progenie numerosa. En los animales, incluido el hombre, es el resultado de la interacción de numerosos factores, tanto biológicos —la Edad, el estado de salud, el funcionamiento del Sistema endocrino— como culturales —las prescripciones respecto al sexo y el matrimonio, la división sexual del trabajo, el tipo y ritmo de ocupación—, que la hacen variar espectacularmente entre situaciones distintas.
En el sentido horticultural, es una medida de la riqueza nutricional del suelo.
La fertilidad humana ha sido históricamente una cuestión culturalmente significativa. Al ser los hijos una fuente crucial de Mano de obra en sociedades agrarias o de Economía de subsistencia, la capacidad de ofrecer al núcleo familiar una prole numerosa era un rasgo muy valorado en las Mujeres, y en muchas tradiciones el marido estaba autorizado a anular el matrimonio con una esposa infértil.
La infertilidad masculina, de frecuencia similar, permaneció mucho tiempo desconocida, atribuyéndose sólo a las mujeres la responsabilidad de la reproducción, como parte del régimen Patriarcal de Occidente.
En sociología, la Tasa de fertilidad —medida como el número de hijos por mujer— se ha usado como estimador fiable para el Crecimiento vegetativo de la población.
Sumario
Preservación de la fertilidad
En el caso de enfermos de patologías graves (como el cáncer) que son sometidos a tratamientos agresivos para conseguir la remisión de la enfermedad (radioterapia, quimioterapia), un efecto secundario frecuente es la pérdida de la capacidad reproductora, debido a la destrucción de los tejidos productores de gametos, espermatozoides u óvulos. Por ello, una preocupación creciente en estos pacientes es la posibilidad de preservar su fertilidad, para mantener su capacidad reproductora después de superada la enfermedad. En el caso masculino, la solución más sencilla es la criopreservación de espermatozoides, una técnica perfectamente desarrollada, y que permite al paciente mantener la capacidad reproductora, aunque recurriendo a técnicas de Reproducción asistida. En el caso femenino, la situación es más compleja, debido a la menor tasa de producción de óvulos por ciclo, a la dificultad de su extracción y a la mayor complicación en las técnicas de criopreservación.
En las últimas décadas la incidencia de cáncer ha aumentado, pero paralelamente la tasa de supervivencia ha mejorado mucho: por ejemplo, en los últimos 25 años, la tasa de supervivencia relativa de 5 años para todos los tipos de cáncer ha pasado del 56% al 64% en pacientes femeninos, por lo que las necesidades de preservación de fertilidad también aumentan. El Cáncer de mama es el tumor más frecuente en las mujeres occidentales (representa el 30% de todos los tumores y el 20% de las muertes relacionadas con cáncer), mientras que la Enfermedad de Hodgkin (HD) es el tumor sólido más frecuente en adolescentes. Por esta razón, las pacientes de éstos dos tipos de cáncer son posiblemente las que con mayor probabilidad recurran a técnicas de preservación de fertilidad.
Las opciones de preservación de fertilidad para las mujeres son las siguientes: * criopreservación de embriones: para ello es necesario obtener óvulos de la mujer, fecundarlos mediante Fecundación in vitro (FIV) y congelar los embriones para su posterior implantación en el útero de la mujer; en este caso, o bien la mujer dispone de pareja estable o bien se debe recurrir a un donante anónimo, lo cual puede suponer un inconveniente. Este es el método utilizado con mayor frecuencia, con una tasa de éxito del 40%.
• criopreservación de tejido ovárico: extraer y congelar tejido ovárico de la mujer para reimplantarlo después del tratamiento contra el cáncer; en este caso las principales complicaciones potenciales son el procedimiento de criopreservación (que no parece ser el factor limitante), y el riesgo de daño Isquémico, aunque se están desarrollando con éxito técnicas para disminuir dichas complicaciones. En cuanto al desarrollo, los investigadores están aún trabajando en la mejor manera de conectar el tejido ovárico implantado al riego sanguíneo, aunque ya han nacido algunos niños utilizando esta técnica, que es la más prometedora en el caso de niñas de corta edad con problemas de fertilidad.
• supresión ovárica: tratamientos hormonales para proteger el tejido ovárico durante la quimio o radioterapia.
• transposición de ovarios: reposicionamiento de los ovarios mediante cirugía, para alejarlos de la zona de exposición a la radioterapia.* cirugía ginecológica conservadora: por ejemplo retirada del Cérvix mediante cirugía, pero mantenimiento del útero.
Una última técnica que se ha desarrollado es la vitrificación de ovocitos, que puede utilizarse en situaciones clínicas en las que otras opciones no son viables. Aunque cientos de niños han nacido tras la congelación de óvulos, la tasa de éxito en la actualidad es de alrededor del 3%. Sin embargo, se espera que esta tasa mejorará considerablemente en los próximos años.
La elección entre las diferentes opciones depende de varios parámetros: el tipo y el momento en el que debe comenzar la terapia contra el cáncer, el tipo de cáncer, la edad de la paciente y la situación de pareja de la paciente.
Tratamientos para la infertilidad en la mujer
El tratamiento para la infertilidad en la mujer normalmente incluye tecnologías de reproducción asistida como IVF (fertilización in vitro), GIFT (transferencia intratubárica de gametos), ZIFT (transferencia intratubárica de cigoto) e ICSI (inyección intracitoplasmática de espermatozoides), a fin de incrementar las posibilidades de concepción. Sin embargo, también existe una variedad de causas estructurales de infertilidad por factor femenino que tienen soluciones quirúrgicas, incluido el tratamiento de la endometriosis. La cirugía del aparato reproductor y los procedimientos de diagnóstico (en particular la histeroscopia diagnóstica) pueden corregir la obstrucción de las trompas de Falopio, la endometriosis, los fibromas uterinos y las cicatrices originadas por enfermedades pélvicas inflamatorias.
Tratamientos quirúrgicos: cirugías del aparato reproductor
Las opciones de tratamiento para la infertilidad en la mujer y el aparato reproductor a menudo implican procedimientos quirúrgicos, que incluyen:
Microcirugía por laparotomía
Este tratamiento para la infertilidad en la mujer incluye el uso de un microscopio para realizar la cirugía del aparato reproductor. La microcirugía por laparotomía puede utilizarse para el tratamiento de la endometriosis o para quitar tejido cicatrizal y reconstruir las trompas de Falopio. Este procedimiento es más invasivo que la mayoría, pero es una excelente opción para muchas mujeres con problemas de fertilidad.
Laparoscopia
Este procedimiento incluye el uso de un laparoscopio para realizar la cirugía. Se inserta el laparoscopio a través de una pequeña incisión a fin de ver los órganos pélvicos. A través de pequeñas incisiones adicionales, se pueden extraer los tejidos cicatrizales y reparar las trompas de Falopio dañadas. Este procedimiento se utiliza comúnmente para el tratamiento de la endometriosis y la infertilidad en la mujer.
Histeroscopia diagnóstica
La histeroscopia diagnóstica es una importante herramienta que se utiliza para diagnosticar la infertilidad en la mujer. Este tratamiento implica el uso de un endoscopio de fibra óptica para inspeccionar el útero y determinar si hay condiciones uterinas anormales, como fibromas, pólipos y cicatrices. La histeroscopia diagnóstica se realiza mediante el ensanchamiento del canal cervical y el uso del endoscopio para ver la estructura interna del útero.
La histeroscopia diagnóstica normalmente se realiza en forma ambulatoria y el tiempo de recuperación es entre dos y tres días.
Faloscopía
Este tratamiento para la infertilidad en la mujer se utiliza para inspeccionar las trompas de Falopio en busca de anormalidades como obstrucción tubárica, cicatrices y daños en la pared interna. El procedimiento de la faloscopia implica el uso de un endoscopio de fibra óptica para inspeccionar las trompas de Falopio y corregir cualquiera de las afecciones mencionadas. También permitirá que su médico determine y le recomiende otro tratamiento para la infertilidad en la mujer si el daño es demasiado grave.
Consejos y criterios de especialistas
Fertilidad infertilidad de la mujer
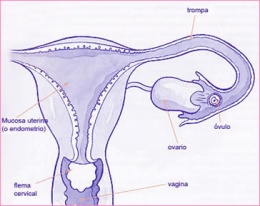
Se necesitan varios exámenes para evaluar la fertilidad de una mujer. Un análisis del moco cervical permitirá evaluar la posibilidad para el espermatozoide subir hacia las trompas al encuentro de los espermatozoides. Dosis hormonales son necesarias para evaluar la ovulación, una radio del útero y de las trompas así que una ecografía van a permitir evaluar el estado del útero y la permeabilidad de las trompas. A veces otros exámenes más complejos pueden también ser necesarios.
Planteamientos
Intento desde hace cinco meses tener un hijo y tengo una pregunta acerca de los periodos fértiles. Mi último ciclo duró unos 35-36 días. Hicimos el amor sin protección cada dos o tres días durante el periodo que iba del día 13 al día 17 del ciclo. ¿Hay una posibilidad que hayamos tenido relaciones durante el periodo fértil?
Para un ciclo de 35-36 días, la ovulación ocurre entre el 21 y el 24 día del ciclo (es decir 21 o 24 días después del principio de las reglas precedentes. Si quedamos a la mente que los espermatozoides viven uno 5 o 6 días, entonces las relaciones que tuvieron los días 15 y 17 del ciclo pueden haber sido fecundantes.
¿Si eyaculo y si después tengo una relación sin preservativo con mi amiga, hay riesgos de fecundación? De hecho, quisiera estar seguro de que no hay ningún riesgo de fecundación si la penetro después de la eyaculación.
Incluso después de la eyaculación se puede quedar un poco de esperma dentro de la uretra que pueda salir en la vagina si la penetración se hace justo después. El riesgo va a desaparecer si orina entre dos.
Hola, según mi curva de temperatura tuve dos ovulaciones: una el noveno día y la otra el 12 y luego hubo un nivel de temperatura alta durante 16 días. El 27 día hice un test de embarazo que fue positivo, con todo el 28 día tuve las reglas. ¿Fracasó el embarazo? Gracias.
Una curva de temperaturas a veces es difícil de interpretar lo que le dejó pensar que Vd. tuvo dos ovulaciones. Durante el ciclo, sólo puede producirse una ovulación. Su ovulación se habrá producido el 12 día del ciclo. Es posible que una lectura errónea del test le haya dejado pensar que estaba embarazada. También puede tratarse de un verdadero embarazo ya que una mujer embarazada puede tener las reglas a principios del embarazo. Le aconsejo que haga otro test de embarazo.
Buenos días; para concebir a nuestro hijo utilizo el método de las temperaturas pero la temperatura no me parece diferente durante la ovulación y los otros días. ¿Es posible que no haya ovulación? Si es el caso, ¿puede ser una marca de esterilidad?
La interpretación de la curva de temperaturas es a veces muy difícil, ya que la aumentación térmica generada por la ovulación puede ser casi inexistente. Es posible que la ovulación no se produzca y para saber más habría que hacer una dosificación hormonal algunos días antes de la fecha presumida de las reglas. Esa dosificación le permitirá al medico saber si hubo o no ovulación. La ausencia de ovulación es responsable de esterilidad pero existen muchos medicamentos que generan una ovulación.
Una amiga me dijo que para aumentar las posibilidades de quedarse embarazada, había que tener relaciones sexuales todos los días del ciclo e incluso varias veces al día durante el periodo de ovulación. ¿Qué opina?
Su amiga se equivoca ya que la calidad de los espermatozoides baja cuando las relaciones son demasiado cercanas. Se suele aconsejar una relación cada dos o tres días para que la calidad del esperma sea máxima.
Al descubrir un quiste bastante gordo en el ovario, el cirujano me quitó el ovario. ¿Puede disminuir mi fertilidad por tener sólo un ovario?
No, su fertilidad es intacta ya que cuando sólo queda un ovario, la fecundación se hace cada mes en ese ovario.
Con mi marido llevamos un año tratando de hacer un nene pero no funciona. Mi medico me mandó hacer una radio del útero y de las trompas y se dio cuenta de que tenia una trompa tapada. Me dijo también que eso no sería un problema para tener un hijo; ¿me gustaría saber lo que opina Vd.?
Su medico tiene razón ya que un embarazo es posible con sólo una trompa. Sin embargo, su fertilidad está un poco disminuida en comparación con una mujer cuyas dos trompas son permeables ya que cuando la ovulación ocurre sobre el ovario correspondiendo a la trompa tapada, el ovulo no podrá ir al encuentro de los espermatozoides; lo que significa que un embarazo será posible uno de cada dos meses.
¿Puede ser causa de esterilidad el hecho de que el esperma salga de la vagina al mismo tiempo o poco después, que se retire la verga?
No, es muy frecuente que esperma salga de la vagina después de la eyaculación. El volumen del eyaculado depende de los individuos, de la frecuencia de las relaciones sexuales, de la posición durante las relaciones, y por fin depende del contenido vaginal. En todos los casos queda bastante esperma dentro de la vagina para una posible fecundación.
¿Existen medicamentos para provocar la ovulación de una mujer que no tiene?
Claro, existen varios medicamentos que permiten estimular los ovarios para obtener una ovulación. Su ginecólogo podrá decirle si esos medicamentos podrán ser útiles.
Soy una mujer que padece anorexia mental desde siempre y quisiera tener un hijo. Unos amigos me dijeron que mi problema de anorexia mental podía volverme infértil.
Sus amigos tienen razón, una mujer que padece anorexia mental presenta a veces ausencias de ovulación debidas a unas perturbaciones de las secreciones hormonales que estimulan los ovarios. Un tratamiento hormonal de estimulación ovárica debería permitir resolver esa infertilidad.
¿Es verdad que es más difícil para una mujer tener un hijo después de los 35 años?
Es evidente que cuanto más mayores se hacen las mujeres cuanto más las facultades de procreación disminuyen. Se considera que después de los 35 años hay una pequeña disminución de la capacidad de procreación pero es sobre todo a partir de los 40 que la disminución es más importante.
¿El moco uterino es muy importante sobre la fertilidad de la mujer?
El moco cervical (del cuello del útero) desempeña un papel muy importante al nivel de la fertilidad de la mujer ya que permite la ascensión de los espermatozoides hacia el útero, y hacia las trompas al encuentro del ovulo. El examen de ese moco cervical secretado durante la ovulación es uno de los primeros factores que el ginecólogo explora en un mujer estéril.
Fuente
1. Apperley JF, Reddy N. (1995). «Mechanism and management of treatment-related gonadal failure in recipients of high dose chemoradiotherapy.». Blood Rev. 9 (2). 93-116.
2. Jemal A, Clegg LX, Ward E, Ries LA, Wu X, Jamison PM, Wingo PA, Howe HL, Anderson RN, Edwards BK. (2004). «Annual report to the nation on the status of cancer, 1975-2001, with a special feature regarding survival.». Cancer 101 (1). 3-27.
3. Ghafoor A, Jemal A, Ward E, Cokkinides V, Smith R, Thun M. (2003). «Trends in breast cancer by race and ethnicity.». CA Cancer J Clin. 53 (6). 342-55.
4. Viviani S, Santoro A, Ragni G, Bonfante V, Bestetti O, Bonadonna G. (1985). «Gonadal toxicity after combination chemotherapy for Hodgkin's disease. Comparative results of MOPP vs ABVD.». Eur J Cancer Clin Oncol. 21 (5). 601-5.
5. Donnez J, Martinez-Madrid B, Jadoul P, Van Langendonckt A, Demylle D, Dolmans MM. (2006). «Ovarian tissue cryopreservation and transplantation: a review.». Hum Reprod Update. 12 (5). 519-35.
6. Lee SJ, Schover LR, Partridge AH, Patrizio P, Wallace WH, Hagerty K, Beck LN, Brennan LV, Oktay K (2006). «American Society of Clinical Oncology recommendations on fertility preservation in cancer patients.». J Clin Oncol. 24 (18). 2917-31.
7. Mandavilli A. (2008). «New techniques preserve fertility hope for women.». Nature Medicine 14 (1170).
8. Donnez J, Dolmans MM, Demylle D, Jadoul P, Pirard C, Squifflet J, Martinez-Madrid B, van Langendonckt A. (2004). «Livebirth after orthotopic transplantation of cryopreserved ovarian tissue.». Lancet 364 (9443). 1405-10.
9. Sánchez M, Novella-Maestre E, Teruel J, Ortiz E, Pellicer A. (2008). «The Valencia programme for fertility preservation». Clin Transl Oncol. 10.
10. Cobo A, Bellver J, Domingo J, Pérez S, Crespo J, Pellicer A, Remohí J. (2008). «New options in assisted reproduction technology: the Cryotop method of oocyte vitrification.». Reprod Biomed Online 17 (1). 68-72.