Síndrome compartimental abdominal
| ||||
Síndrome Compartimental Abdominal. Es una condición en la cual el aumento de la presión en un espacio anatómico confinado afecta en forma adversa la circulación y compromete la función y la viabilidad de los tejidos en él incluidos.
Sumario
Definición
Los términos hipertensión intraabdominal (HIA) y síndrome compartimental abdominal (SCA) han sido utilizados como sinónimos. Es importante reconocer la distinción entre estas entidades. Recientemente, la World Society of Abdominal Compartment Syndrome (WSACS) ha propuesto una serie de definiciones que se formulan a continuación.
- La presión intraabdominal (PIA) es la presión existente dentro de la cavidad abdominal. La PIA varía con la respiración. La PIA normal es de aproximadamente 5 mm Hg., pero puede estar aumentada en forma no patológica en los individuos obesos. La PIA debe ser expresada en mm Hg (1 mm Hg. = 1,36 cm H2O) y se medía al final de la espiración con el paciente en posición supina, sin que exista contracción de los músculos abdominales.
- La presión de perfusión abdominal (PPA), por su parte, es la diferencia entre la presión arterial media (PAM) y la PIA. La hipertensión intraabdominal (HIA) se define por: una PIA ≥12 mm Hg., obtenida en un mínimo de tres mediciones estandarizadas con cuatro a seis horas de diferencia; o una PPA ≤60 mm Hg., obtenida en un mínimo de dos mediciones estandarizadas con una a seis horas de diferencia.
- El SCA se define por la combinación de:
- Una PIA ≥20 mm Hg. con o sin una PPA <50 mm Hg. obtenidas en un mínimo de dos mediciones estandarizadas con una a seis horas de diferencia asociadas a:
- Disfunción orgánica única o múltiple que no estaba presente previamente, evaluada por un SOFA diario o un escore equivalente; la falla orgánica es definida por un escore SOFA para un sistema orgánico de ≥3.
Etiología
El síndrome compartimental abdominal se ha observado en una serie de situaciones, incluyendo la hemorragia intra o retroperitoneal posoperatoria, el trauma abdominal o pelviano severo complicado, la peritonitis asociada con distensión y edema visceral, los procedimientos abdominales complicados como el transplante hepático, y en la insuflación peritoneal realizada durante los procedimientos laparoscópicos. En situaciones crónicas, como la insuficiencia hepática con ascitis, la distensión y el aumento de la presión abdominal se producen en forma lenta, por lo cual rara vez se asocian con esta complicación.
Existen una serie de condiciones que redisponen al desarrollo de hipertensión intraabdominal, entre las que se citan:
- Acidosis definida como un pH arterial menor de 7,20.
- Hipotermia definida por una temperatura central por debajo de 33°C.
- Politrasfusión definida como la trasfusión de más de 10 unidades de concentrados globulares en un periodo de 24 horas.
- Coagulopatía definida como un recuento plaquetario menor de 55.000/mm3, o un aPTT dos veces por encima de lo normal o un tiempo de protrombina inferior al 50%.
- Sepsis definida de acuerdo a la Conferencia de Consenso Americano-Europea.
- Bacteriemia definida por la presencia de bacterias en los hemocultivos.
- Disfunción hepática definida como una cirrosis compensada o descompensada u otra insuficiencia hepática con ascitis.
- Asistencia ventilatoria mecánica con PEEP externa o autoPEEP.
- Neumonía definida por los criterios estándar.
Muchas de las condiciones citadas están presentes cuando se realiza cirugía del control del daño en pacientes traumatizados. La cirugía de control del daño ha aumentado sin dudas la sobrevida de pacientes con injurias severas; sin embargo, un grupo de estos pacientes salvados desarrollan complicaciones devastadoras a consecuencia de un síndrome compartimental abdominal. Varios estudios clínicos han demostrado una asociación clara del SCA con el fallo multiorgánico. Se admite que hasta el 36% de los pacientes que requieren cirugía de control del daño pueden desarrollar un SCA; estos pacientes presentan un riesgo elevado de HIA debido a que comúnmente requieren resucitación masiva con cristaloides debido a un shock hemorrágico mantenido y taponamientos intraabdominales, que constituyen factores de riesgo independientes para el desarrollo de SCA.
Clasificación
El SCA se ha clasificado, de acuerdo a su origen, en tres formas: primario, secundario y terciario o recurrente.
SCA primario
El SCA primario hace referencia a:
- Una condición asociada con una injuria o enfermedad de la región abdominopelviana que frecuentemente requiere una intervención quirúrgica o angioradiológica inmediata.
- Una condición que se desarrolla luego de la cirugía abdominal, tal como la cirugía de reparación de extensas lesiones abdominales, peritonitis secundaria, sangrado por fracturas pelvianas o hematoma retroperitoneal masivo o trasplante hepático.
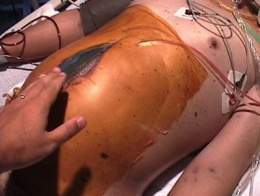
El SCA primario es una complicación reconocida de la laparotomía para control del daño. Las gasas utilizadas para realizar el taponamiento abdominal, en asociación con el sangrado persistente y el edema progresivo del intestino reperfundido contribuyen al aumento del contenido abdominal. Si la fascia está cerrada, el volumen de la cavidad abdominal está limitado a su valor pretratamiento, y por lo tanto, el aumento en el contenido abdominal aumentara la PIA. El SCA primario también puede producirse en pacientes que no responden al tratamiento no quirúrgico del trauma de órganos abdominales por persistencia del sangrado.
SCA secundario
El SCA secundario responde a condiciones que no se originan en el abdomen. Esto ocurre en forma característica en el contexto de un shock severo que requiere una resucitación masiva con fluidos, con un síndrome de injuria reperfusión global del organismo. Debido a que no existen lesiones abdominales evidentes, el médico no dirige su atención al abdomen, lo que retarda el reconocimiento del síndrome. En estos casos el contenido abdominal aumenta por el edema intestinal y la ascitis, y el volumen de la cavidad puede estar disminuido por un hematoma retroperitoneal originado por fracturas pelvianas. Se debe notar que la hemorragia postoperatoria no es un prerequisito para el desarrollo de un síndrome compartimental. En efecto, se han descripto algunos pacientes con este síndrome luego de la resucitación por hipotermia profunda, grandes quemaduras, pancreatitis aguda, shock séptico y paro cardíaco. En estos casos, se pueden acumular varios litros de fluido ascítico y retroperitoneal, como consecuencia de la resucitación con cristaloides en ausencia de hemorragia intraabdominal. Recientemente se han descripto casos de SCA secundarios al empleo de niveles muy elevados de PEEP.
SCA terciario o recurrente
El SCA recurrente o terciario se desarrolla luego del tratamiento profiláctico o terapéutico, quirúrgico o médico de un SCA primario o secundario. Como ejemplos se citan la persistencia del SCA luego de la laparotomía descompresiva o el desarrollo de un nuevo episodio de SCA después del cierre definitivo de la pared abdominal luego de la utilización previa de un cierre abdominal temporario. . .
Epidemiologia
Aunque fue reconocida inicialmente hace más de 150 años, las implicancias fisiopatológicas de la elevación de la presión intraabdominal fueron redescubiertas sólo en la última década. La elevación de la presión intraabdominal o “hipertensión intraabdominal” es actualmente identificada en los pacientes críticos y se reconoce como una causa de significativa morbilidad y mortalidad. La HIA se ha reconocido como un continuum de cambios fisiopatológicos que comienzan con disturbios del flujo sanguíneo regional y culminan con la inducción de falla orgánica, conocida actualmente como “Síndrome compartimental abdominal”. Un estudio epidemiológico multicéntrico reciente reconoció que la HIA (definida como una PIA ≥12 mm Hg) está presente en el 51% de los pacientes críticos en unidades de terapia intensiva medicas y quirúrgicas, y que el SCA (definido por una PIA ≥20 mmHg con uno o más fallo orgánico) está presente en el 8%. La prevalencia de PIA elevada en pacientes que desarrollan fallo orgánico sugiere que la HIA puede desempeñar un rol mayor en el desarrollo de falla multiorgánica, una causa mayor de mortalidad en terapia intensiva.
Diagnóstico
El reconocimiento del síndrome compartimental abdominal no es difícil, siempre que se considere tal diagnóstico. Los pacientes en riesgo incluyen aquéllos que han sido sometidos a cirugía abdominal o retroperitoneal, y cualquier paciente que ha requerido una enérgica resucitación con fluidos por shock de cualquier etiología.
Estudios prospectivos recientes que evaluaron la capacidad de los médicos para establecer la presencia de hipertensión abdominal por el examen físico exclusivamente comparado con la medida indirecta a través del catéter vesical comprobaron que los médicos tienen menos de un 50% de chance de identificar correctamente un aumento de la PIA. Consecuentemente, en la actualidad se recomienda que para establecer un diagnóstico de hipertensión intraabdominal o de SCA se realice la medición de la PIA. Como la PIA es un parámetro fisiológico como cualquier otra “presión orgánica“, fluctúa en forma sustancial durante el día. Si bien una técnica automatizada de medición continua presenta múltiples ventajas, en ausencia de la disponibilidad general de esta técnica, se recomienda realizar una medición cada cuatro a seis horas. Los hallazgos clínicos característicos incluyen un abdomen tenso y distendido, oliguria progresiva a pesar de un volumen minuto cardíaco adecuado, e hipoxemia con aumento progresivo de la presión en la vía aérea. En estas condiciones se justifica el diagnóstico de síndrome compartimental abdominal.
Pronóstico
En un estudio epidemiológico reciente de Malbrain y col. se obtuvieron los siguientes datos relacionados con el pronóstico de esta patología:
- La presencia de hipertensión abdominal en la admisión a terapia intensiva no es un factor de riesgo independiente para mortalidad, mientras que la aparición de hipertensión abdominal durante la estadía es un predictor independiente de mortalidad.
- Los predictores independientes para el desarrollo de hipertensión abdominal al ingreso son la cirugía abdominal, la resucitación con fluidos y la disfunción hepática.
- Los pacientes con hipertensión abdominal al ingreso presentan un escore SOFA mayor durante los días siguientes de estadía, manifestando un mayor grado de deterioro de las funciones pulmonar, renal, hepática y de coagulación. Por otra parte, cuanto más elevada sea la presión intraabdominal, mayor será el riesgo de fallo orgánico.
Se admite que los pacientes que acumulan suficiente cantidad de sangre o que presentan edema de la cavidad abdominal de tal magnitud que desarrollan un síndrome compartimental abdominal se encuentran en estado crítico. En una revisión de Schein, sobre 45 pacientes con síndrome compartimental, se constató una mortalidad del 42%. Ninguno de los pacientes que no fueron sometidos a cirugía de descompresión sobrevivió. En adición a la mortalidad y a las manifestaciones habituales de insuficiencia renal y respiratoria, se describieron casos de insuficiencia hepática, necrosis intestinal y necrosis parietal con evisceración persistente.
Prevención
La manera más adecuada de prevenir esta patología es el reconocimiento de los pacientes que están en riesgo, y establecer intervenciones destinadas a minimizar la chance de desarrollo de hipertensión intraabdominal. Estas decisiones se deben tomar durante la laparotomía e involucran elecciones relacionadas con la decisión de terminar una operación debido a alteraciones fisiológicas mayores (hipotermia,acidosis, coagulopatía) y el método de cierre de la pared abdominal. Pueden utilizarse distintos tipos de coberturas (bolsa de Bogotá, filtro de aire acondicionado, plástico de envoltura para freezer, etc...). Un alto índice de sospecha es muy importante para el reconocimiento adecuado del SCA secundario. Varias publicaciones correlacionan el reconocimiento tardío del síndrome con una evolución uniformemente fatal.
Tratamiento Médico
El manejo médico de la HIA se ha considerado como de limitada eficacia, haciendo que la decomprensión quirúrgica expeditiva sea el tratamiento de elección del síndrome compartimental abdominal. Existe escasa duda respecto a que la decompresión quirúrgica rápida disminuye la PIA y puede asociarse con una mejoría en las consecuencias del SCA. A pesar de estas consideraciones, existen algunos riesgos significativos asociados con la decomprensión quirúrgica, a saber:
- A pesar de la decomprensión quirúrgica, la sobrevida luego del SCA oscila entre el 38 y el 71%.
- El cierre abdominal temporáneo se asocia con un riesgo aumentado de sepsis intraabdominal e infección de los injertos, y en general requiere de un manejo continuo en un área de terapia intensiva con todos los riesgos asociados.
- Existen grupos de pacientes para los cuales la decomprensión quirúrgica no parece necesaria ni apropiada.
Teniendo en cuenta las consideraciones precedentes, es conveniente evaluar las posibilidades de tratamientos menos agresivos en algunos pacientes en particular. El manejo médico de los pacientes con SCA puede cubrir distintos aspectos del cuidado, incluyendo el empleo de procedimientos específicos para reducir la PIA, el empleo de medidas generales de soporte en terapia intensiva, y la optimización del tratamiento luego de la decomprensión quirúrgica con el efecto de contrarrestar algunos de las manifestaciones adversas asociadas con dicha técnica. Existen numerosas causas de aumento de la PIA y de desarrollo de SCA, por lo cual algunas terapéuticas específicas pueden estar dirigidas a algunos casos definidos. Las mismas incluyen el bloqueo neuromuscular, el empleo de medidas médicas para reducir el íleo gastrointestinal y promover la decomprensión gastrointestinal, incluyendo el empleo de procinéticos (eritromicina, metoclopramida) y sondas, la decomprensión endoscópica del colon, la evacuación percutánea de la ascitis, el empleo de presión abdominal negativa externa, y el control y tratamiento adecuado de la presión de perfusión intestinal. En este último sentido, el manejo médico del SCA es de crucial importancia para optimizar la perfusión abdominal y evitar los efectos adversos de la sobrecarga de fluidos. Se debe insistir que aunque el manejo médico del SCA puede disminuir la PIA, reducir los efectos sistémicos y prevenir el SCA secundario, la decompresión quirúrgica habitualmente representa el tratamiento definitivo.
Fuentes
- Libro Virtual Intramed Medicina Intensiva Dr. Carlos Lovesio
- Revista Médica