Acondroplasia
| ||||
La acondroplasia es la causa más común de enanismo y ocurre en todas las razas y en ambos sexos. Es quizás uno de los defectos de nacimiento más conocidos desde la antigüedad.
Sumario
Descripción
Es un trastorno genético del crecimiento óseo que es evidente desde el nacimiento. Es el más común de un grupo de defectos de crecimiento que se caracterizan por anormalidad en las proporciones del cuerpo. Los individuos afectados tienen brazos y piernas muy cortos, mientras que el torso tiene un tamaño casi normal.
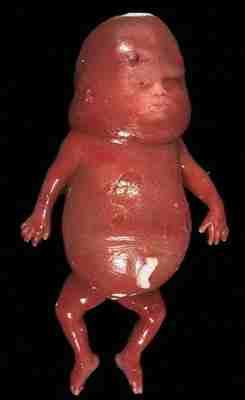
Aspecto de una persona con acondroplasia
Los niños con acondroplasia tienen un torso relativamente normal y piernas y brazos más bien cortos. La parte superior de los brazos y sus muslos son cortos en relación con sus antebrazos y pantorrillas. Por lo general tienen la cabeza grande, la frente prominente y la nariz achatada en el puente. Algunas veces, el gran tamaño de la cabeza refleja hidrocefalia (exceso de líquido en el cerebro) y requiere cirugía. Las manos son pequeñas y los dedos rechonchos. Hay una separación entre los dedos medio y anular (mano tridente). Los pies son, por lo general, cortos, anchos y planos. La mayoría de los individuos con acondroplasia llegan a medir 4 pies (1.21 mts.) aproximadamente en la edad adulta.
Método de diagnóstico
Al nacer o durante la lactancia, la acondroplasia se diagnostica generalmente con radiografías y un examen físico. Si existe alguna duda acerca del diagnóstico, se puede realizar una prueba genética utilizando una muestra de sangre para buscar una mutación (cambio) en el gen que la causa. Antes del nacimiento, puede sospecharse la presencia de acondroplasia en el feto si en el ultrasonido se observan huesos más cortos y otras anomalías óseas. En estos casos, el médico recomienda a veces una amniocentesis para confirmar el diagnóstico.
Causas
La acondroplasia se produce por una mutación en un gen (denominado receptor 3 del factor de crecimiento del fibroblasto)( FGFR3) que se encuentra en el cromosoma 4. Normalmente, este gen ayuda a regular el ritmo de crecimiento de los huesos largos. Las mutaciones en este gen dan como resultado un crecimiento óseo severamente limitado.
En una minoría de los casos, el niño hereda la acondroplasia de un progenitor que también tiene la enfermedad. Si uno de sus padres sufre este trastorno y el otro no, existe un 50 por ciento de probabilidades de que el niño nazca con acondroplasia. Si los dos padres tienen la enfermedad, existe una probabilidad del 50 por ciento de que el niño la herede, una probabilidad del 25 por ciento de que no la herede y una probabilidad del 25 por ciento de que herede un gen anormal de cada uno de sus padres, lo que producirá graves anomalías del esqueleto y conducirá a una muerte temprana. Cuando ambos progenitores tienen acondroplasia, el médico suele recomendarles una serie de pruebas prenatales para diagnosticar o descartar esta manifestación mortal de la enfermedad. Si el niño no hereda la enfermedad, no habrá forma de que la transmita a sus hijos.
No obstante, en más del 80 por ciento de los casos, la acondroplasia no se hereda sino que resulta de una mutación producida en el óvulo o en el espermatozoide que forma el embrión. Por lo general, los padres de niños con acondroplasia causada por una nueva mutación son de tamaño normal. Lo común es que estos padres no tengan otros niños con acondroplasia. Las probabilidades de que tengan un segundo niño con esta enfermedad son extremadamente pequeñas.
Los especialistas en genética han observado que es más probable que los padres de edad mayor que la habitual (40 años o más) tengan niños con acondroplasia y algunas otras enfermedades autosómicas dominantes (trastornos que se producen cuando un gen de un par de genes es anormal) debidas a mutaciones nuevas. Las personas con acondroplasia resultante de mutaciones nuevas transmiten el trastorno a sus hijos según se describió antes.
Tratamiento
Los médicos siguen de cerca el crecimiento y el desarrollo de los niños con acondroplasia. Aunque en la actualidad no es posible normalizar el desarrollo del esqueleto de los niños con este trastorno, muchas de las complicaciones se pueden tratar de forma eficaz.
Es aconsejable que un médico con experiencia en acondroplasia examine detenidamente a los bebés y niños que tengan este trastorno para determinar si existen anomalías en el esqueleto. El médico realizará un seguimiento del desarrollo del niño utilizando gráficos especiales del crecimiento de la cabeza y el cuerpo para niños con acondroplasia. Si la cabeza crece demasiado, el médico realizará al niño una prueba de hidrocefalia. Si es necesario, un neurocirujano insertará una derivación para drenar el exceso de líquido y aliviar la presión en el cerebro.
También se supervisará al niño para detectar cualquier señal de compresión de la médula espinal superior (debido a anomalías del orificio occipital) con pruebas de diagnóstico por imágenes, como una tomografía computarizada (TC o TCA) o imágenes de resonancia magnética (IRM). Los síntomas posibles de la compresión de la médula espinal pueden incluir ronquidos, apnea del sueño (episodios donde el bebé deja de respirar mientras duerme) y baja tonicidad muscular persistente. Si es necesario, una intervención quirúrgica puede ampliar el orificio y aliviar la presión sobre la médula espinal. Algunos niños también pueden tener problemas respiratorios debidos a estructuras faciales pequeñas, amígdalas grandes o un tamaño reducido del pecho. Las intervenciones quirúrgicas para extirpar las amígdalas y adenoides (el tejido linfático cerca de la garganta) con frecuencia mejoran estos problemas respiratorios.
Si la cifosis (una pequeña joroba) no desaparece cuando el niño comienza a caminar, se puede utilizar una abrazadera ortopédica para corregirla. El arqueamiento de las piernas, especialmente si se vuelve grave o provoca dolor, también puede corregirse mediante cirugía.
Los niños con acondroplasia necesitan a menudo la colocación de tubos pequeños de drenaje en el oído medio. Esto ayuda a evitar la pérdida de la audición que puede producirse por infecciones de oído frecuentes. Los problemas dentales causados por el amontonamiento de los dientes pueden requerir cuidados especiales y tratamientos de ortodoncia.
Los niños con acondroplasia tienden a engordar desde muy temprana edad. Puesto que el exceso de peso puede agravar aún más los problemas del esqueleto, se debe proporcionar recomendaciones nutricionales a los niños afectados para ayudarles a evitar la obesidad. La actividad física también puede ayudar a controlar el peso.
Algunos centros médicos están evaluando el uso de la hormona humana del crecimiento para mejorar el crecimiento de los niños con acondroplasia. A la fecha, algunos niños han logrado aumentos modestos en su crecimiento después de uno a dos años de tratamiento. No obstante, ningún estudio ha demostrado aún si este tratamiento aumenta significativamente su altura en la edad adulta.
Los procedimientos quirúrgicos para alargar las piernas pueden incrementar la estatura de una persona con acondroplasia hasta 12 o 14 pulgadas. No obstante, este tipo de intervención es polémico debido a que es muy prolongado (hasta dos años) y conlleva un gran número de complicaciones.
Prevención
En la mayoría de los casos, no hay manera de prevenir la acondroplasia ya que se debe a mutaciones completamente inesperadas de los genes de padres que no tienen la enfermedad. El asesoramiento genético puede ayudar a los adultos con acondroplasia y a las personas no afectadas que han tenido un hijo con esta enfermedad a tomar decisiones bien fundamentadas relativas a la planificación familiar.
Principales características
Genéticas:
La acondroplasia se produce a causa de un gen anormal que se encuentra en el cuarto par de cromosomas. El gen afectado codifica al receptor 3 del factor de crecimiento de fibroblastos (FGF; Fibroblast Growth Factor; los fibroblastos son elementos celulares precursores de fibras). La secuencia de ADN de este gen ha revelado que en los individuos acondroplásicos existe una mutación que cambia un aminoácido guanina por otro adenina (en el 98% de los casos) o citocina (en el 2%), en el nucleótido 1138. Ambas mutaciones resultan en la sustitución de una arginina por una glicina en la posición 380 de la proteína, lo cual corresponde a la región transmembranal (RTM) del Receptor 3 del FGF. También se ha observado una rara mutación que da lugar a una sustitución de la glicina 375 por una cisteina.
La consecuencia de esta mutación es la inhibición de la diferenciación de los condrocitos y la formación de hueso. Esto da lugar a una formación anormal de la parte interna (endocondral) del hueso, ya que la osificación del perióstio (capa que recubre al hueso) y la zona intramembranosa son normales. Se afecta la formación del cartílago intersticial por lo que los núcleos de crecimiento (fisis) dejan de proliferar.
La acondroplasia es un desorden autosomal dominante, pero entre el 75 y 90% de los casos son debidos a nuevas mutaciones de un gen dominante. La tasa de mutación es relativamente elevada y se estima estar entre 1.72 y 5.57x10-5 por gameto y generación. Se considera que la incidencia de esta anomalía oscila entre un caso cada 10.000 o 100.000 habitantes. En España su frecuencia es de un caso cada 40.000 habitantes, aunque esta proporción no se mantiene en las diferentes regiones del País.
En familias formadas por progenitores de talla normal, con un hijo acondroplásico, la posibilidad de tener otro hijo con la misma anomalía es la misma que en el resto de la población. La posibilidad de tener un hijo acondroplásico es del 50% si uno de los padres es ya acondroplásico y el otro no; en cambio si ambos padres padecen esta anomalía genética, la probabilidad de tener un hijo afectado es del 75%. En general, las personas no afectadas no presentan riesgo elevado de tener descendientes afectados, pero algunos padres con aspecto normal han tenido dos e incluso tres descendientes con enanismo acondroplásico típico.
La explicación radica en una mutación en la línea germinal, es decir, un evento temprano en la vida embrionaria del padre, o de la madre, de aspecto normal cuando sólo existen unos pocos precursores de células germinales. La célula que posee la mutación puede contribuir con numerosas células a la gónada en desarrollo. En estos casos la probabilidad de tener otro hijo afectado puede ser del 50 %.
Anatómicas.
Estos niños presentan un desarrollo muy lento de los huesos debido a que el crecimiento endocondral es anormal, por lo que sus extremidades son cortas, con predominio de la porción proximal (parte más cercana al tronco, brazos y muslos). Los segmentos óseos que crecen menos son el fémur, el húmero y la tibia. Sin embargo el torso es relativamente normal. Los huesos son cortos y anchos y las superficies articulares normales.
El antebrazo es más largo que el brazo. Presentan la frente y la mandíbula prominentes, puente nasal deprimido en su parte superior (entre ojos), cráneo ancho y cara pequeña, hipoplasia maxilar con dientes apretados y a veces los dientes superiores e inferiores no están correctamente alineados (maloclusión).
Los miembros superiores, además del acortamiento del brazo, presentan una imposibilidad para la extensión completa del codo y una mano pequeña característica (en tridente) con dedos rechonchos y una separación típica entre el medio y anular. Los miembros inferiores se disponen habitualmente en rotación externa. Es común la laxitud ligamentosa especialmente en las rodillas.
En algunos caso existe un retraso en el desarrollo motor (hipotonía muscular transitoria), laxitud ligamentosa (hiperlaxitud articular), obesidad y dificultad al hablar como consecuencia de una lengua suculenta.
Por lo general, la espalda superior de las personas acondroplásicas es relativamente derecha y la columna lumbar presenta una curvatura marcada hacia adelante (lordosis). La falta de tonicidad muscular puede conducir al desarrollo de una joroba (cifosis) durante la infancia (que generalmente desaparece cuando el niño comienza a caminar) y los conductos vertebrales pequeños pueden provocar la compresión de la medula espinal durante la adolescencia. Las pantorrillas pueden arquearse y por lo general los pies son cortos, anchos y planos.
El aspecto del abdomen suele ser discretamente abombado debido a la configuración característica del raquis y de las caderas. Es habitual que presenten una curva del raquis lumbar muy pronunciada (hiperlordosis), que en ocasiones obliga a provocar otra curva en sentido contrario (cifosis) en el raquis dorsal bajo.
La talla al nacimiento no difiere mucho de los niños normales (42-52 cm) y la talla final raramente supera los 144 cm (122-144 cm para el varón y 117-137 para la mujer)
Cognitivas.
Las personas que sufre este tipo de alteración por lo general presentan una función intelectual normal y en ocasiones más elevada que el resto de la población. Durante los primeros meses de desarrollo del niño, un programa adecuado de estimulación precoz ayuda a alcanzar un desarrollo psicomotor normal y compensar la deficiencia motriz debida a la hipotonía muscular. Por ello, es muy importante que el niño asista, desde muy temprano (desde el primer año de vida), a un programa de terapia ocupacional, ya que este permitirá que alcance un mejor desarrollo psíquico y social, que compensarán en gran parte sus pequeñas limitaciones motoras.
Clínicas.
Las características clínicas que presentan estos niños son normalmente reconocibles al nacer: talla pequeña o reducción global de la altura debido a un acortamiento de los miembros, tronco normal, cráneo aumentado de tamaño con región frontal prominente y depresión del puente de la nariz y manos anchas y cortas. Los niños menores de un año presentan aumento de la cifosis torácico dorsal, la cual se acentúa al comenzar la deambulación. En niños mayores se evidencian alteraciones en el eje de las piernas presentando genu varo (separación excesiva de las rodillas) y ocasionalmente deformidad en valgo (separación excesiva de los tobillos). Algunos niños pueden presentar hidrocefalia. Hay una evidente desproporción entre las extremidades inferiores y superiores y el resto del cuerpo.
En la radiología se evidencian signos típicos: huesos largos cortos y gruesos, ensanchamiento de las metáfisis (unión del cuerpo del hueso con la cabeza). Los cuerpos vertebrales son pequeños con pedículos afinados. Disminución de la distancia interpedicular en la columna lumbar, que define el espacio para la médula espinal. Las manos son cortas y anchas, con aspecto de tridente a causa de un aumento del tercer espacio interdigital.
Los huesos de los dedos de las manos (metacarpianos) son cortos y romos. La pelvis también es corta, alas ilíacas cuadradas y el acetábulo (componente pélvico de la articulación de la cadera) puede estar horizontalizado lo que determina la estabilidad de esta articulación (el niño acondroplásico no tiene luxación congénita de la cadera, frecuente en otros tipos de osteocondrodisplasias). Son comunes las contracturas en flexión de la cadera y el genu varo. La caja torácica es pequeña y aplanada en su diámetro anteroposterior.
- El cráneo.
El cráneo es una de las características anatómicas más significativas de las personas que padecen de acondroplasia, especialmente debido a su tamaño (ligeramente superior al medio) y la forma (frente y mandíbula prominentes, puente nasal deprimido en su parte superior, cráneo ancho y cara pequeña).
En el momento del nacimiento la mayoría de los huesos craneales están osificados, pero pueden moverse relativamente unos respecto a los otros. Esta movilidad es especialmente importante en el momento del nacimiento, permitiendo que la cabeza se deforme durante su paso por el canal del parto. Esta habilidad de los huesos para moverse es permitida por suturas (membranas fibrosas que existen entre los huesos planos del neurocráneo), y que permiten el crecimiento de los bordes de los huesos. En el nacimiento, determinadas suturas se expanden creando espacios conocidos como fontanelas.
Existen seis fontanelas en los bordes de los huesos parietales: la anterior, también conocida como “punto blando del bebé”, la cual se cierra alrededor de los 2 años de edad; 2 esfenoidales (anterolaterales); 2 mastoidales (posterolaterales); y la posterior. Estas cinco últimas se cierran entre los 6 meses y los 2 años después del nacimiento (en niños acondroplásicos el cierre de las fontanelas puede ser algo más tardío).
Clínicamente, la palpación de estas áreas permiten la evaluación de signos de desarrollo normal, tales como la hidratación, presión intracraneal y crecimiento óseo. Incluso después de que estas aberturas entre hueso neurocraneales son reemplazadas por hueso, las suturas fibrosas permiten que ocurran crecimientos adicionales. En un desarrollo normal, los huesos que se encuentran en cada sutura craneal se fusionan a diferentes velocidades lo que permite la expansión normal del cerebro y de los tejidos blandos durante la infancia.
La fusión prematura de cualquiera de las suturas que unen a los huesos craneales (craneosinostosis) crea problemas en el desarrollo. La craneosinostosis puede ser de dos tipos, craneosinostosis aislada, la cual implicar a una o más suturas, o craneosinostosis sindrómica, que implica la sinostosis del cráneo combinada con otras anomalías faciales y corporales. Además de las suturas craneales hay varias suturas faciales que también son puntos de crecimiento y expansión del cráneo.
El crecimiento a lo largo de estas suturas faciales ocurre simultáneamente con la expansión de las suturas craneales, ocasionando un desplazamiento global de las estructuras faciales. En la acondroplasia, la mayoría de los huesos craneales se desarrollan por el mecanismo de osificación membranal, a diferencia de los huesos largos que lo hacen a través del mecanismo de osificación endocondral, pasando primer o por cartílago que posteriormente es osificado. Sin embargo, algunos huesos en la base del cráneo, en la zona baso-occipital, siguen el patrón de osificación endocondral y, por lo tanto, son también afectados por el anormal funcionamiento del receptor 3 del factor de crecimiento de fibroblastos.
Las sincondrosis "interesfenoide y esfeno-occipital" crecen poco y maduran de forma temprana durante la infancia, lo cual causa un desequilibrio entre el crecimiento de estos huesos y los del resto del cráneo que lleva a la deformación craneal que se observa en la acondroplasia.
Patología asociada a la acondroplasia
Aunque la acondroplasia es una alteración puramente esquelética, hay ciertas alteraciones que se presentan con mayor frecuencia en estos niños. Los niños afectados con acondroplasia presentan de forma frecuente retraso motor que se recupera espontáneamente, otitis media serosa, rinitis serosa y doblamiento de las rodillas. En la infancia puede ocurrir una sintomática obstrucción de las vías respiratorias superiores, desarrollo de cifosis toracolumbar, hidrocefalia, compresión del cordón medular, maloclusión dentaria con mordida anterior abierta y obesidad. Algunos casos desarrollan un raquitismo resistente.
En ausencia de complicaciones, la persona acondroplásica no presenta discapacidad significativa. No obstante, debido a posibles desviaciones del desarrollo que se pueden experimentar en los niños, es recomendable confiar su cuidado a profesionales sanitarios que conozcan la historia natural de la enfermedad y siempre bajo un enfoque interdisciplinar donde el protagonista sea el niño y la familia.
El niños acondroplásicos muestran un desarrollo muscular adecuado que les permite realizar la mayoría de las actividades de su edad. Sin embargo, la presencia de alteraciones en la alineación de los miembros inferiores (ej. genu varo) puede ocasionar ciertas dificultades funcionales al reducir la base de sustentación del niño y empeorar el equilibrio, dando lugar a una marcha más penosa y con un mayor gasto energético.
En adultos, entre 20 y 40 años, la discapacidad habitual es la originada como consecuencia de la presencia de estenosis de canal (pesadez al andar, dolor en la parte baja de la espalda y flojera en las piernas, y parálisis permanente en casos muy avanzados). La presencia de anomalías neurológicas pueden dar lugar a diferentes grados de discapacidad relacionados con la conducta (hidrocefalia), comunicación (sordera), cuidado personal (estenosis de canal lumbar), locomoción (estenosis de agujero magno y de canal lumbar) y destreza (hidrocefalia).
Las personas acondroplásicas tienen una esperanza de vida normal.
Enlaces internos
Fuente
- Ministerio de Salud Pública; Cuba (1997): Controles de foco en la atención primaria de salud.