Azoospermia
| ||||
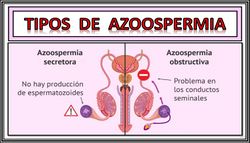
Azoospermia. Ausencia total de espermatozoides en el eyaculado. Según cuál sea la causa de esta ausencia de espermatozoides, se observan dos tipos de este padecimiento: la azoospermia obstructiva y la azoospermia secretora.
El pronóstico para conseguir el embarazo cuando hay azoospermia dependerá de cada caso. A veces es posible obtener espermatozoides mediante biopsia testicular para ser utilizados en una FIV-ICSI. Sin embargo, si no se obtiene ningún espermatozoide en la biopsia testicular, será necesario recurrir a esperma de donante para realizar el tratamiento de reproducción asistida.
Sumario
- 1 Diagnóstico de la azoospermia
- 2 Parámetros de la OMS para un diagnóstico correcto
- 3 Otro diagnóstico útil
- 4 Causas de la azoospermia
- 5 La biopsia testicular
- 6 Azoospermia y varicocele
- 7 La azoospermia por vasectomía
- 8 Tratamientos
- 9 Aspermia
- 10 Impide el embarazo natural
- 11 Véase también
- 12 Bibliografía
- 13 Fuentes
Diagnóstico de la azoospermia
Esta alteración espermática está caracterizada por la ausencia total de espermatozoides tras la eyaculación. Al no haber espermatozoides, el embarazo natural no será posible. Aproximadamente, la azoospermia es la causa de entre el 3% y el 10% de los casos esterilidad masculina.
Es un trastorno que no tiene síntomas perceptibles para el hombre, así que para su diagnóstico es necesario realizar un espermograma. Esta prueba consiste en recoger una muestra del eyaculado tras masturbación y con un periodo de abstinencia de 3-5 días. La muestra de semen obtenida será examinada en el laboratorio para comprobar, entre otras cosas, la concentración y movilidad de los espermatozoides.
Saber interpretar el resultado obtenido en un seminograma es importante, ya que este puede ser indicativo de algún problema de fertilidad en el varón.
Parámetros de la OMS para un diagnóstico correcto
La Organización Mundial de la Salud (OMS) ha publicado una actualización del Manual de Laboratorio para el Examen y Procesamiento del semen en 2021 (la sexta edición) pero lo cierto es que lo más habitual es seguir atendiendo a los criterios de la quinta edición del mismo, correspondiente al año 2010.
Teniendo en cuenta esto, el resultado de la prueba se compara con los valores de referencia de la Organización Mundial de la Salud (OMS) y se establecerá un diagnóstico:
- Azoospermia
Cero espermatozoides en el eyaculado.
- Criptozoospermia
Menos de 100.000 espermatozoides/ml de eyaculado.
- Oligospermia
Menos de 15 millones/ml de eyaculado.
- Normozoospermia
Ningún parámetro seminal alterado. La muestra seminal está dentro de la normalidad.
Otro diagnóstico útil
Otra prueba diagnóstica útil para la azoospermia es determinar los niveles de la hormona FSH. Esta hormona es producida por el cerebro y es la responsable de que se realice la espermatogénesis (formación de espermatozoides) en los testículos.
Si los valores de FSH son altos, significa disminución o ausencia de células madre de los espermatozoides. Además, se puede analizar la concentración de testosterona y fructosa para conseguir un diagnóstico más exacto.
Causas de la azoospermia
Principalmente, existen dos motivos por el que puede no haber espermatozoides en el eyaculado:
- Azoospermia secretora o no obstructiva
Los testículos no son capaces de producir espermatozoides.
- Azoospermia obstructiva
Se producen espermatozoides, pero no pueden ser expulsados en el eyaculado por una obstrucción en los conductos deferentes.
La biopsia testicular
Para determinar el tipo de azoospermia, es necesario realizar una biopsia testicular. Otra forma de establecer el tipo de azoospermia es mediante un análisis hormonal. Si se encuentran alterados los niveles de las hormonas implicadas en la espermatogénesis, se tratará de azoospermia secretora. No obstante, este método no es tan fiable como la biopsia para saber si existen espermatozoides disponibles para realizar el tratamiento de reproducción asistida.
La Azoospermia secretora
La azoospermia secretora o no obstructiva es la más severa y frecuente, y supone el 70% de los casos de azoospermia. Este tipo puede ser congénita (desde el nacimiento) o adquirida (por enfermedad o tratamiento con fármacos tóxicos). Sus causas más comunes son las siguientes:exposición a tóxicos, desequilibrios hormonales, trastornos genéticos, quimioterapia o radioterapia, etc. Algunos de estos casos pueden ser reversibles, como el evitar la exposición al tóxico o corregir la alteración hormonal, o irreversibles como la quimioterapia, es por eso que antes de un tratamiento de este tipo hay que informar al paciente si quiere preservar su fertilidad congelando por ejemplo su semen.
Azoospermia obstructiva
La azoospermia obstructiva se debe a un problema en los conductos que transportan los espermatozoides desde los testículos hasta la uretra, donde se produce el eyaculado. Las causas más habituales de este tipo de trastorno son: Ausencia de conductos deferentes, ya sea desde el nacimiento o debido a una intervención quirúrgica. Inflamaciones o traumatismos en el testículo, epidídimo, conducto deferente o próstata.
Azoospermia y varicocele
La relación entre azoospermia y varicocele es bastante común. En concreto, el hombre sufrirá azoospermia en un 5% de los casos de varicocele. Sin embargo, el varicocele debe ser muy severo para que ocurra azoospermia.
El varicocele se define como la dilatación de las venas que forman el cordón espermático y afecta directamente a la espermatogénesis, es decir, a la producción de espermatozoides. Cuanto más severo sea la dilatación de las venas, más afectada será la producción de espermatozoides y más elevado será el riesgo de padecer azoospermia.
En pacientes azoospérmicos secretores que han corregido su varicocele mediante cirugía (varicocelectomía), se ha llegado a conseguir una recuperación del 50% del tejido testicular y la movilidad espermática en el eyaculado se recupera en un 55% de los casos.
La azoospermia por vasectomía
La vasectomía es un método de esterilización masculina con el que se consigue la ausencia de espermatozoides en el eyaculado. Se trata de inducir la azoospermia obstructiva voluntariamente a través del corte de los conductos deferentes, impidiendo así el paso de los espermatozoides del testículo a la uretra.
Puesto que los conductos deferentes están bloqueados, los espermatozoides quedarán almacenados en el epidídimo y, con el tiempo, serán reabsorbidos por el propio organismo. La vasectomía no afecta a la producción de espermatozoides, aunque es cierto que, con el paso del tiempo, es posible que el organismo disminuya la producción de espermatozoides o ésta se vea ligeramente alterada.
Tratamientos
Para poder iniciar un tratamiento es imprescindible conocer el tipo de azoospermia del que se trata, es decir, si es una azoospermia secretora u obstructiva. Además, cabe destacar que algunos tipos de azoospermia no tienen solución y no será posible obtener ningún espermatozoide.
En aquellos varones diagnosticados de azoospermia obstructiva, la realización de una biopsia testicular podría ser una solución para la obtención de espermatozoides. Además, la microcirugía, eliminando la obstrucción y uniendo los conductos, la epididimovasostomía o la vasovasostomía también permitiría tratar la azoospermia y poder conseguir espermatozoides en el varón. En cambio, el tratamiento hormonal será elegido para los pacientes con azoospermia secretora.
La mayor parte de las veces el problema de azoospermia es por una causa constitucional, ya sea por fallo genético o por afectación congénita, el varón nace sin línea germinal. En estos casos, la azoospermia no se puede prevenir.
Otras causas de azoospermia ocurren como consecuencia del daño testicular (traumatismos, radiaciones, cirugía, tóxicos, tumores…). En estas situaciones, los hábitos de vida saludables (dieta equilibrada, deporte no extremo, evitar tóxicos) puede prevenir la azoosopermia. Así mismo se debe proteger el testículo del varón en procedimientos que impliquen la absorción en la zona de radiaciones ionizantes.
Aspermia
Aunque la azoospermia y la aspermia son causa de infertilidad, es bueno aclarar la diferencia entre una y otra. La aspermia, también es conocida científicamente como aneyaculación. Se produce por dos motivos principales:
Eyaculación retrógrada
En este caso el esperma, en lugar de ser expulsado hacia el exterior con la eyaculación, fluye hacia el interior, hacia la uretra. El motivo de este retroceso suele ser un mal funcionamiento de los músculos de la zona (esfínter y músculos de la vejiga), que son incapaces de impulsar el fluido seminal hacia afuera.
Obstrucción o problemas en los conductos
La aparición de pequeños quistes o infecciones graves en el aparato reproductivo y urinario pueden provocar inflamación y obstrucción de los conductos seminales. En un número mínimo de casos, el varón puede tener algún tipo de trastorno genético o físico por el que no tenga conductos seminales o estén mal formados dificultando la salida del esperma.
Antihipertensivos
A pesar de afectar negativamente a la fertilidad, la aspermia no impide el embarazo. De hecho, el semen de los hombres que padecen aspermia puede contener un elevado número de espermatozoides y de buena calidad. El problema es que éste no fluye hacia el exterior, no hay eyaculado.
Impide el embarazo natural
Cualquier forma de azoospermia, secretora y obstructiva, impide el embarazo natural, ya que el eyaculado no contiene espermatozoides. En cuanto a la azoospermia secretora, tampoco será posible lograr el embarazo a través de la reproducción asistida, pues no hay producción espermática.
En función de la causa de la azoospermia, será posible administrar un tratamiento hormonal capaz de restaurar la espermatogénesis para conseguir un embarazo con azoospermia secretora, aunque sea con una fecundación in vitro (FIV). Si no es posible recuperar la producción de espermatozoides, se podrá lograr la gestación mediante la donación de esperma.
Véase también
Bibliografía
- Andrea Rodrigo y Rebeca Reus, ¿Qué es la azoospermia? – Causas, diagnóstico y tratamiento, Reproducción Asistida ORG
- Andrade DL, Viana MC, Esteves SC. Differential Diagnosis of Azoospermia in Men with Infertility. J Clin Med. 2021
- Andrology-Male Reproductive Health and Dysfunction. Nieschlag E, Behre HM (eds). Berlin: Springer Verlag, 1997.
- Cioppi F, Rosta V, Krausz C. Genetics of Azoospermia. Int J Mol Sci. 2021
- Fogle RH, Steiner AZ, Marshall FE, et al. Etiology of azoospermia in a large nonreferral inner-city population. Fertil Steril 2006;86:197-9.
- Matsumiya K, Namiki M, Takahara S, et al. Clinical study of azoospermia. Int J Androl 1994.
- Tharakan T, Luo R, Jayasena CN, Minhas S. Non-obstructive azoospermia: current and future perspectives.
Fuentes
- https://www.reproduccionasistida.org/azoospermia/#se-puede-conseguir-el-embarazo-natural-con-azoospermia-secretora.
- https://es.wikipedia.org/wiki/Azoospermia#Tratamientos
- https://www.reproduccionasistida.org/azoospermia/
- https://seremas.com/noticias/infertilidad/que-es-la-azoospermia-y-como-tratarla/
- https://www.genosalut.com/noticias/fertilidad-y-embarazo/azoospermia-es-posible-ser-padre/