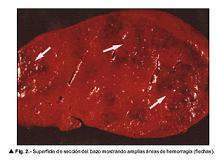
Hepatitis tóxica
| ||||
Hepatitis tóxica. Es causada por una gran variedad de sustancias químicas que pasan al organismo por inhalación, digestión, absorción cutánea o inyección. Esta forma puede ocurrir si alguien bebe mucho alcohol, consume ciertas drogas o medicamentos o se expone a algún veneno.
Sumario
Etiología y anatomía patológica
Una función importante del hígado es la desintoxicación de los venenos circulantes, que se realiza principalmente por hidrólisis, oxidación y acetilación. Ciertas sustancias químicas, tomadas en exceso, no solo dañan directamente al hígado, sino que también alteran su capacidad de desentoxicar los productos metabólicos normales. Entre los agentes responsables figuran el tetracloruro de carbono, cloroformo, tetracloroetano y otros hidrocarburos, arsenales, fósforo y los derivados de la quinolina.
Las alteraciones histopatológicas en el hígado consisten en metamorfosis adiposa, necrosis e infiltración celular. La intoxicación crónica con ciertas sustancias químicas como el tetracloruro de carbono y el fósforo lleva a la cirrosis.
Sustancias que la producen
Son muchas las sustancias que inhaladas, ingeridas o inoculadas son capaces de producir lesión hepática. Los tóxicos hepáticos Son predecibles compuestos que sabemos que al entrar en el organismo van a dañar al hígado con casi total seguridad. En este grupo se incluyen agentes químicos a los que el paciente se expone accidentalmente, como por ejemplo el fósforo, insecticidas o plaguicidas, pero también setas venenosas, drogas ilegales y otros. Algunos medicamentos como el paracetamol, que son inofensivos a las dosis habituales (hasta 4-6 comprimidos por día), también actúan como tóxicos directos para el hígado si se toma de una vez una cantidad importante. Ello ocurre porque a estas dosis elevadas se produce durante su metabolismo en el hígado un exceso de sustancias tóxicas que el propio hígado es incapaz de depurar y que acaban dañándolo.
Sintomatología
La hepatitis tóxica, como las hepatitis producidas por virus, puede variar mucho en sus síntomas y su gravedad. Los síntomas suelen iniciarse pocas horas después de la exposición en el caso de los tóxicos hepáticos predecibles y pueden tardar en aparecer semanas o meses en el caso de los tóxicos impredecibles. Los síntomas son indistinguibles de los que aparecen en las hepatitis por virus: color amarillento de la piel (ictericia), náuseas, vómitos, heces pálidas o color arcilla, cansancio, pérdida de apetito, dolor abdominal y fiebre, entre otros. Algunos pacientes pueden no tener síntomas, y se diagnostican de forma casual al hacerse unos análisis y encontrar alteraciones de los parámetros hepáticos.
Diagnóstico
No hay una prueba específica que nos dé el diagnóstico definitivo y esta es una de las peculiaridades de la hepatitis tóxica. Por tanto, hay que realizar toda una batería de pruebas para asegurarnos de que no se trata de una hepatitis por virus u otras causas demostrables. De este modo, el diagnóstico de hepatitis tóxica se basa en la demostración de que no hay otra causa específica y en la relación temporal de los síntomas con el consumo de un fármaco, drogas, productos de herboristería o la exposición a un tóxico. Es muy importante investigar todos los medicamentos que se hayan tomado, cuándo y en qué cantidad. En los análisis de sangre habrá un aumento de las transaminasas (enzimas del hígado, que se liberan a la sangre cuando se destruyen las células hepáticas), y de la bilirrubina (pigmento derivado de la destrucción de los hematíes que es depurado por el hígado, liberándose a la sangre cuando hay una lesión de las células del mismo). Es de ayuda para al diagnóstico la mejoría del cuadro tras la retirada del medicamento. El diagnóstico definitivo sería comprobar si se repiten los síntomas tras la reintroducción del fármaco o droga sospechoso, pero esto supone un riesgo importante para el paciente y no se debe hacer, por lo general.
Tratamiento
No existe un tratamiento específico ni antídoto para contrarrestar el daño hepático, con la excepción de la acetil-cisteína (una sustancia que ayuda al hígado a depurar tóxicos) para la intoxicación con dosis altas de paracetamol. En todos los demás casos se debe proceder a la retirada de la sustancia sospechosa (cualquier medicamento que tome el paciente debe suspenderse con excepción de los que sean esenciales como la insulina en un diabético). Deben tratarse los síntomas (por ejemplo, sueros por vía intravenosa si hay vómitos abundantes). Es recomendable un reposo relativo en la fase aguda y, por supuesto, evitar todo aquello que incremente el daño hepático (alcohol). En casos muy graves y raros, la hepatitis tóxica puede acarrear una muerte celular extensa en el hígado con la consiguiente insuficiencia hepática que obligaría a ingresar al paciente en una unidad de cuidados intensivos e incluso trasladarlo a un centro de trasplante hepático por si este fuese necesario.
Evolución
Por lo general los síntomas mejoran al suspender el agente que causó el daño, pero a veces la enfermedad sigue progresando hasta producir una insuficiencia hepática aguda irreversible. En otras ocasiones en las que el medicamento se mantiene durante un largo tiempo después de iniciado el cuadro clínico puede quedarse el hígado crónicamente dañado, desembocando en una cirrosis.
Fuentes
- Dr. Charles E. Light , año 1961, Whitehouse Station NT. El Manual Merck, en su décima edición en español. 448 pag.
- Hepatitis
- Revista Española de Enfermedades Digestivas-Hepatitis tóxicas
- foto