Síndrome de Fitzh Hugh Curtis
| ||||
Síndrome Fitz-Hugh-Curtis. Consiste en perihepatitis secundaria a infección pélvica. Descrito inicialmente como una complicación debida al gonococo, en la actualidad es producido más a menudo por Chilamydia trachomatis. Se observa en el 5 a 10% de las mujeres con salpingitis o esterilidad tubaria en los países desarrollados.
Sumario
Antecedentes
El síndrome de Fitz-Hugh-Curtis es una condición en la cual los filamentos de la forma fibrosa del tejido de la cicatriz entre el hígado y la pared abdominal, como resultado de la inflamación de la cápsula del hígado. Esta inflamación del tejido del hígado es causada típicamente por una infección que se separa del sistema reproductivo femenino. Tales infecciones tienden a separarse hacia arriba de la vagina para afectar a la matriz y a los tubos de falopio, y se refieren como enfermedad inflamatoria pélvica. Una mujer con el síndrome de Fitz-Hugh-Curtis experimenta típicamente dolores agudos arriba para arriba en el derecho del abdomen, a veces con las muestras de la infección tales como fiebre y náusea. Los antibióticos se utilizan generalmente para tratar la condición.
Hasta el alrededor 14 por ciento de mujeres con enfermedad inflamatoria pélvica, o el PID, se piensan para desarrollar el síndrome de Fitz-Hugh-Curtis. La condición es probablemente más común en adolescentes, y ocurre de vez en cuando en hombres, en este caso no se asocia al PID. Hay dos tipos principales de bacterias sabidas para causar este síndrome. Éstos son gonorreas de Neisseria y trachomatis del Chlamydia, con los trachomatis del Chlamydia que son encontrados más comúnmente. No se entiende todavía completamente cómo la infección se separa de la pelvis para afectar al hígado.
Causas
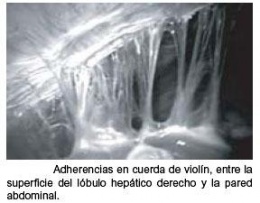
El efecto del síndrome de Fitz-Hugh-Curtis en el hígado causa los filamentos del tejido, conocidos como adherencias, para formar entre la cápsula que contiene el hígado y la guarnición de la pared abdominal. Las adherencias se encuentran en otras partes del cuerpo y se presentan como parte de la respuesta de cuerpo a los acontecimientos tales como lesiones, infecciones o cirugía. Mientras que las adherencias atan normalmente cosas juntas anormalmente, pueden causar dolor cuando el movimiento lleva a la tracción y a estirar. En el síndrome de Fitz-Hugh-Curtis las adherencias del hígado se describen como asemejarse a secuencias del violín, y los dolores agudos se pueden experimentar con ciertos movimientos o con las toses y estornudan que afectan a la presión en el abdomen. La condición puede ser difícil de distinguir de enfermedad de la vesícula biliar mientras que los síntomas pueden ser similares.
Asociación con Gonorrea
El Síndrome se describió por primera vez en 1920 por Stajano que observó adherencias entre la cápsula hepática y la pared abdominal anterior en pacientes con enfermedad gonocócica y dolor en hipocondrio derecho. En 1930 Thomas Fitz Hugh y Arthur Curtis describieron el síndrome y establecieron la conexión entre el dolor en hipocondrio derecho tras EPI y las adherencias en cuerda de violín que se hallaban en mujeres con evidencia de enfermedad pélvica previa. Curtís describió múltiples casos de esas adherencias en pacientes con enfermedad gonocócica y observó que no se encontraban en otras causas de peritonitis, sugiriendo que se trataba de un mismo síndrome. Fitz-Hugh sugirió que la causa era Neisseria Gonorrhoeae al hallar diplococos gram negativos en muestras de la cápsula de pacientes con el síndrome. Desde entonces el diagnostico de Síndrome de Fitz-Hugh-Curtis ha sido clínico basado en la historia clínica, examen físico y cultivos positivos. Según ha sido más conocido, ha comenzado a ser más frecuentemente diagnosticado durante la exploración quirúrgica. La laparoscopia además de permitir diagnosticar el síndrome, permite la lisis de las adherencias cuando sea necesario para mejorar los síntomas.
Otras asociaciones
Clamydia: Durante muchos años se pensó en Neisseria como agente causante único. En 1978 Muller-Schoop demostró evidencia serológica de infección aguda por Chamydia Trachomatis en 9 de 11 pacientes con peritonitis, 6 de las cuales también tenían perihepatitis, desde entonces se han publicado otros estudios similares. Clamydia también se ha encontrado en cultivos de cervix, trompas y en algunos casos en cápsula hepática de pacientes con perihepatitis. La mayoría de expertos creen que la Clamydia es responsable con más frecuenia que Neisseria, esto explica los casos con cultivo negativo descrito antes de conocer la infección por Clamydia.
Frecuencia
La estimación de la incidencia depende del criterio diagnóstico utilizado ya que pacientes sintomáticas a veces presentan adherencias perihepáticas claras mientras que otras con EPI y dolor en hipocondrio derecho no tienen evidencia laparoscópica de perihepatitis. Utilizando solo criterios clínicos, Semchyshyn halló perihepatitis en el 12% de las pacientes con EPI. Utilizando criterios laparoscópicos, Onsrud hallo tasas similares, 13,8%, en este último estudio el 37% de las pacientes con evidencia laparoscópica de perihepatitis no presentaban síntomas en hipocondrio derecho. La incidencia de perihepatitis era mayor en las sometidas a inserción de DIU en las 6 semanas previas. Otros estudios publicados hallaron tasas inferiores de Fitz-Hugh-Curtis. En contraste Litt halló evidencia clínica de perihepatitis en el 27% de adolescentes con salpingitis. La alta tasa en adolescentes puede ser explicada por la anatomía del aparato genital de las adolescentes, lo que favorece la progresión de cervicitis a EPI y probablemente a Fitz-Hugh-Curtis
Patogénesis
La patogénesis es poco conocida, habiéndose propuesto varios mecanismos:
- Infección directa del Hígado: es la teoría propuesta tradicionalmente pensando que los microorganismos tienen la capacidad de migrar desde las trompas hasta el hígado por las goteras paracolicas. Hay un estudio de Holm-Nielsen que avala esta teoría según el cual el fluido peritoneal circula preferentemente desde pelvis hasta diafragma donde se reabsorbe predominantemente en el lado derecho. Aunque esta vía puede suceder en algunos casos, varios factores sugieren que debe existir una vía alternativa ya que las bacterias raramente se aíslan de la superficie hepática y porque si las bacterias viajasen a través del peritoneo, se debería ver inflamación o signos de infección en las estructuras entre pelvis e hígado, pero esto casi nunca aparece.
- Diseminación hematógena: esta teoría se desarrolla a raíz de un artículo en el que hablaba de lesiones focales en el hígado de una paciente con síndrome Fitz-Hugh-Curtis. De cualquier forma no hay evidencia que avale esta teoría.
- Diseminación linfática: es posible que una bacteria disemine desde pelvis hasta el hígado a través del sistema linfático y podría explicar por que la mayoría de pacientes no muestran signos de infección intraabdominal o de diseminación hematógena. El problema es que la mayoría del drenaje del aparato reproductivo es retroperitoneal, sin evidencia anatómica que relacione los sistemas linfáticos pélvicos e infradiafragmatico.
- Respuesta inmune exagerada: Diversos estudios han demostrado niveles mas aumentados de anticuerpos anticlamydia sericos IgG en pacientes con salpingitis y perihepatitis que en pacientes con salpingitis solamente. Hay evidencia de que diferentes factores del huésped pueden afectar a la respuesta inflamatoria a C Trachomatis. Ciertos factores del microorganismo también tienen importancia en la respuesta del huésped centrándose los estudios en la proteína Chamydia 60-kd heat shock (Chsp60). Money halló niveles elevados de anticuerpos a Chsp60 en el 67% de pacientes con Fitz-Hugh-Curtis, mientras que solo los halló en el 28% de las pacientes del grupo solo salpingitis. Los autores concluyen que el anfígeno Chsp60 influye sobre la respuesta inflamatoria del paciente
Diagnóstico
El diagnóstico suele ser difícil ya que los síntomas y los hallazgos físicos pueden simular otras enfermedades. Habitualmente se confunde con colecistitis aguda, especialmente en los casos en los que predomina el dolor en hipocondrio derecho sobre los síntomas pélvicos. El diagnostico definitivo de perihepatitis se realiza por visualización directa por laparoscopia o laparotomía
Síntomas
- Los síntomas de EPI aguda o subaguda están casi siempre presentes. El componente de perihepatitis habitualmente se presenta como dolor pleuritico localizado en hipocondrio derecho por debajo de la parrilla costal. El dolor puede irradiarse hacia el hombro derecho y puede acompañarse de náusea, vómito, hipo, fiebre, sudoración nocturna y dolor de cabeza. El movimiento habitualmente exacerba el dolor.
- El dolor en hipocondrio derecho puede aparecer días después del pélvico o acontecer ambos a la vez. Raramente se presenta como síntoma sin dolor pélvico acompañante. El dolor se debe a las adherencias entre la capsula hepática y la pared abdominal. Se han descrito algunos casos de dolor en hipocondrio izquierdo debido a periesplenitis
Hallazgos físicos
En el examen físico las pacientes tienen dolor de moderado a severo en hipocondrio derecho con defensa en algunos casos. Un sonido como de fricción puede oírse por el margen costal anterior que Fitz-Hugh definió como "sonido de nieve" (new Snow). El examen pélvico bimanual puede demostrar leucorrea vaginal, dolor a la movilización cervical o dolor anexial, esos hallazgos sugieren EPI
Identificación del patógeno
El patógeno habitualmente se aísla de toma cervical. Hay varios test para Clamydia y N. Gonorrhoeae. Los cultivos aun son ampliamente utilizados, pero los test de amplificación genética (LCR) y los de amplificación de acido nucleico son altamente sensibles y específicos. Se pueden realizar en muestras vaginales urinarias y cervicales. Su principal limitación es el precio.
Estudios radiológicos
Son especialmente útiles para descartar otras posibles causas. La Rx abdominal y de tórax pueden excluir neumonía o neumoperitoneo, La ecografía es el estudio de imagen de elección para evaluar el hígado y la vesícula y puede excluir colecistitis, colélitiasis y otras causas de dolor en hipocondrio derecho. Además es útil para valorar abscesos anéxales u otros hallazgos compatibles con EPI. En el TAC un aumento del refuerzo de la cápsula hepática puede orientar al diagnostico
Exploración quirúrgica
Esta contemplada solo si los síntomas no se resuelven con tratamiento medico. La laparoscopia puede ayudar a confirmar el diagnostico de Fitz-Hugh-Curtis en pacientes con EPI así como excluir otras causas. El diagnostico de Fitz-Hugh-Curtis ofrece una oportunidad para dar recomendaciones sobre sexo seguro y deben realizarse pruebas encaminadas a descartar otras enfermedades de transmisión sexual incluyendo VIH
Tratamiento
El manejo de Fitz-Hugh-Curtis es similar al manejo de la EPI, la mayoría de pacientes pueden ser tratadas de manera ambulatoria aunque se recomienda hospitalización en pacientes:
- Adolescentes (por el alto riesgo de complicaciones).
- Inmunodeficientes.
- Candidata potencial al cirugía.
- Imposible hacer seguimiento.
- Síntomas especialmente severos.
- Sin respuesta al tratamiento oral.
Los antibióticos utilizados van dirigidos contra los patógenos más frecuentes, en particular N. Gonorrhoeae, C. Trachomatis, bacilos gram negativos y anaerobios. El CDC ha establecido una guía para el tratamiento de EPI. Si el paciente tiene terapia parenteral, debe continuarse 48 horas tras la mejoría de los síntomas y posteriormente pasar a terapia otral hasta cumplir los 14 días. Los síntomas de perihepatitis se resuelven rápidamente una vez que se instaura el tratamiento adecuado