Artrosis
| ||||||
Artrosis. Enfermedad degenerativa de las articulaciones o coyunturas que afecta principalmente al cartílago y se desarrolla en ausencia de tensiones anormales. Se clasifica en primaria y secundaria. También llamada enfermedad (de subdivisión) degenerativa, es uno de los tipos más comunes de la artritis. Se le conoce por "artrosis" u osteoartritis,
Sumario
Concepto
La enfermedad degenerativa articular, osteoartritis o artrosis es el resultado de los cambios degenerativo del cartílago articular, con desgaste y neoformación ósea. Algunos autores prefieren el nombre de osteoartritis cuando los cambios artrósicos se acompañan de manifestaciones sintomáticas y el de osteoartritis cuando existen cambios anatómicos y radiológicos sin manifestaciones sintomáticas.
Definiciones necesarias
Definición Patológica:
Las principales características patológicas de la artrosis incluyen destrucción focal de áreas de cartílago hialino con esclerosis del hueso subyacente y osteofitos en los márgenes de la articulación.
Definición Clínica:
No hay una buena definición de la enfermedad, ya que se trata de una condición heterogénea y puede considerarse como el resultado de una suma de diferentes alteraciones de la articulación.
Otras precisiones
- El término Artrosis (osteoartritis, OA) es uno de los muchos sinónimos con los que se describe a un grupo de condiciones que afecta a las articulaciones sinoviales. Estas condiciones se caracterizan por pérdida del cartílago articular con un obrecrecimiento y remodelación del hueso subyacente.
- Alrededor del 10% de los adultos presenta OA moderada o grave. La incidencia aumenta con la edad, aunque no todos las personas con cambios radiológicos tienen síntomas. La OA afecta a las articulaciones periféricas y a la columna. La historia natural es de progresión lenta.
- Pese a ser la enfermedad reumatológica más común y la principal causante de incapacidad o invalidez de todas las enfermedades crónicas, muy poco o nada se sabe sobre su evolución, etiología y tratamiento.
Etiopatogenia
Con el envejecimiento aparecen cambios degenerativos en el organismo y también en las articulaciones, sobre todo en aquellas que se encuentran sometidas a traumatismo repetidos, hipermotilidad o sencillamente a los miles de microtraumatismos de la vida cotidiana. Todas las articulaciones pueden mostrar cambios degenerativos, pero los síntomas son más evidentes en aquellas sobre las cuales se ejercen mayores demandas físicas.
Deben de tenerse en cuenta dos factores:
- Los cartílagos intra-articulares se han quebrado o han perdido su lustre natural por el uso, por lo cual la anteriormente pulida
superficie articular se torna áspera. Se produce dificultad a la fricción y aparece ardor ante el frote sucesivo sobre la superficie en uso.
- Los vasos de la membrana sinovial muestran disminución de su luz con la consiguiente merma de flujo durante el ejercicio, lo que interfiere en la disipación del calor producto de la fricción. También durante el reposo el flujo se encuentra disminuido,
por lo cual se produce espesamiento de la gelatina intra-articular y engrosamiento de la cápsula sinovial. De es modo, cuando hay mucha actividad se produce fricción, pesantez y dolor, y la poca actividad se traduce por engrosamiento de la cápsula sinovial. Los cambios antes descritos son inrreversibles.
Si la enfermedad degenerativa articular se desarrolla en ausencia de tensiones anormales, se piensa que la degeneración articular aceleradas es producto de una o varias alteraciones bioquímicas, las que producen trastornos del metabolismo del cartílago con disminución del agua y del contenido de condromucoproteinas, así como alteración en el perfil de los blucosaminoglicanos. Algunos de estos cambios se tratan de explicar por acción enzimática de hidrolasas lisosómicas.
No obstante, la naturaleza íntima de la alteración bioquímica del cartílago degenerado se desconoce.
En la patogenia hay que tener en cuenta la existencia de una serie de afecciones que ocasionan alteraciones mecánicas del cartílago o de su soporte óseo; se incluyen aquí obesidad, neuropatías, enfermedad de Paget, acromegalia, [hiperparatiroidismo]], etc.
Causas de la Enfermedad
La osteoartritis aparece gradualmente, con el paso del tiempo. Puede ser causada por los siguientes factores:
- El sobrepeso
- El envejecimiento
- Las lesiones de las articulaciones
- Los defectos en la formación de las articulaciones
- Un defecto genético en el cartílago de la articulación
- La fatiga de las articulaciones como consecuencia de ciertos trabajos o deportes.
Quién la padece
- Antes de los 45 años sexo masculino
- Después de los 45 años es más común en mujeres.
- Edada avanzada, personas mayores de 70 años.
- Personas obesas.
Clasificación.
La enfermedad degenerativa articular se clasifica en primaria y secundaria. La enfermedad Primaria: se caracteriza porque en ella es imposible demostrar desgaste anormal o sobrecarga articular. Se piensa que sea provocada por los cambios bioquímicos descritos en la etiopatogenia, los cuales producen alteraciones en el metabolismo del cartílago.
La enfermedad Secundaria: es la expresión del desgaste articular producto de tenciones anormales, que pueden asociarse con lesiones o traumatismos articulares, obesidad o cualquiera otra de las afecciones ya señaladas.
Anatomía patológica
Los estudios histopatológicos han demostrado que las alteraciones iniciales radican en el cartílago articular. Estas alteraciones consisten en disminución del material metacromático y del número de condrocitos, degeneración grasa y alteración de las fibras colágenas con irregularidades en la superficie articular. Evolutivamente puede aparecer reblandecimiento del cartílago del desgaste superficial, que provoca la pérdida progresiva de la superficie cartilaginosa y la exposición subsiguiente del hueso subcondral. En los bordes del cartílago ulcerado y desgastado se produce una Neoformación ósea que constituye el Osteofito marginal. Las membranas sinoviales también muestran cambios histopatológicos en forma de fibrosis o hipertrofia y, en algunos casos, inflamación sinovitis.
Patogenia
Cartílago articular: Tejido blanco de la OA. La OA es un desorden de toda la articulación. Compromete cartílago, hueso, membrana sinovial y la cápsula articular. El cartílago es el tejido más afectado.
Estructura básica del cartílago: Las propiedades biomecánicas tan especiales del cartilago dependen de la matriz extracelular. Los principales componentes de la matriz son:
- agua (65% a 80% del peso tisular)
- colágenos (10% - 30%)
- proteoglicanos (5% - 10%).
Este tejido es único: no posee inervación, vasos sanguíneos, linfáticos ni membrana basal. Las células del cartílago, condrocitos, se nutren por difusión desde el hueso subcondral y más importante, a través del fluído sinovial.
Colágeno: En un 90% es del tipo II. Se dispone en forma de una red tridimensional de fibras dando la forma, volumen y la fuerza ténsil del cartílago. El otro 10% es de colágenos tipos VI, IX, X y XI.
Proteoglicanos (PG): Se encuentran embebidos en el interior de la red de colágeno. Estos son agregados hidrofílicos altamente cargados, crean presión por retención de agua, la que es comprimida por la red de fibras de colágeno. Esta organización confiere al tejido articular una estructura con la propiedad de revertir la deformación. El principal PG del cartílago se llama agrecan. Consiste en un cordón de proteína de 210 kd al cual se le unen más de 100 cadenas de condroitín sulfato y 20 de keratán sulfato. La parte terminal del cordón de proteína se une al ácido hialurónico con la ayuda de una proteína de enlace. Más de 100 moléculas de agrecanos se pueden unir a una sola molécula de hialuronato y formar un agregado masivo. En el cartílago se encuentran además otros tipos de proteoglicanos como dermatan sulfato, que es importante en mantener la integridad del cartílago. Hay muchas otras proteínas como la fibromodulina, ancorina y fibronectina. La naturaleza, tipo y cantidad de los PG y de las proteínas no colágenas cambian con la edad, y también en las enfermedades como la OA.
Condrocitos: La integridad del cartílago depende de los condrocitos. El recambio (turnover) de la matriz normal es lento, en especial del colágeno. El tejido se mantiene por un control del balance de las actividades de anabolismo y catabolismo de estas células. Hay un flujo continuo hacia el líquido sinovial de moléculas sintetizadas y degradadas. Los condrocitos responden a estímulos químicos y a estímulos mecánicos.
Poseen receptores para numerosas citoquinas. Existen distintos tipos de condrocitos según su disposición en las distintas capas del cartílago.
Quiebre y reparación del cartílago
Lo característico de la OA es la aparición de áreas focales de daño a la integridad del cartílago con fibrilación y pérdida de volumen de éste. Factores mecánicos determinan en gran parte el sitio y gravedad de las lesiones. Hay numerosas investigaciones actuales sobre las vías bioquímicas que conducen a la destrucción y pérdida de las moléculas de la matriz y de la capacidad de reparación del tejido, ya que se supone que agentes farmacológicos pudieran intervenir terapéuticamente en estas vías.
La OA inicial en humanos es de difícil estudio, por lo que se ha recurrido a modelos animales. Inicialmente aparece una pérdida gradual de los componentes de la matriz, en especial pérdida de los PG, aunque la integridad de la red de colágeno también parece alterarse. En etapas tardías las fibras de colágeno también se destruyen. Los cambios precoces no son uniformes, hay áreas en las que predomina la pérdida de la matriz pericelular y en otras la intercelular. Los cambios histológicos precoces incluyen: pérdida de las propiedades tintoriales de los PG, fibrilación de la capa superficial del cartílago y la agrupación de los condrocitos en clones. Las células son metabólicamente muy activas en esta etapa. En etapas tardías hay destrucción de la red de colágeno, pérdida de todos los componentes de la matriz, exposición del hueso subyacente y muerte celular. Muestras de cartílago de áreas adyacentes al área afectada aparecen normales.
Mediadores de la destrucción de la matriz
La destrucción de la matriz es mediada por varias proteinasas. Las principales enzimas involucradas son: las metaloproteinasas (colagenasa, gelatinasa, estromelisina) y las cisteína-proteinasas (catepsinas). Existe un inhibidor tisular natural de las metaloproteinasas, es la TIMP (6-tionosina monofosfato). La actividad de las enzimas está controlada por secreción de proenzimas, que necesitan ser activadas por factores como la plasmina y por la cosecreción del TIMP, los que forman complejos que inactivan la proteinasa. El balance de estos factores, controlado por el condrocito, es la vía final común que está comprometida en la destrucción del cartílago. Los condrocitos son dependientes del ambiente químico y mecánico. Ellos responden a hormonas sistémicas (estrógenos) y a hormonas locales o citoquinas. Los factores de crecimiento, como el TGF-b (transforming growth factor beta) y citoquinas como la interleuquina 1 (IL-1) y el factor de necrosis tumoral (TNF), que derivan del cartílago o del hueso subcondral, son investigados como potenciales controladores de la degradación del cartílago en la OA. Ellos alteran la actividad de síntesis del condrocito y aumentan la producción de proteinasas. En etapas tardías el daño depende directamente de proteinasas presentes en líquido sinovial. Reparación del cartílago puede ocurrir. En humanos las osteotomías pueden ser seguidas de neoformación de cartílago en la articulación del tipo fibrocartílago.
Cambios patológicos en otros sitios
Hueso: aumento en la vascularidad y en la actividad del hueso subcondral con áreas de esclerosis y áreas de quistes o poróticas. Con técnicas de cintigrafía y de RNM se observan estos cambios precozmente en OA. Suelen producir dolor.
Borde o margen articular: casi siempre en los márgenes de la articulación con OA aparecen crecimientos de cartílago (condrofitos), se engruesa la cápsula en su inserción y osificándose constituyen ostefitos.
Cápsula: se engruesa en la OA en etapas tardías. Membrana sinovial: suele encontrarse una inflamación de la sinovial (sinovitis) en cualquier etapa de la OA; parece ser un fenómeno secundario. Tejido periarticular: se encuentran tendonitis o bursitis compañando a la OA, tal vez por la sobrecarga mecánica de la articulación. La pérdida de la masa muscular es importante y determina incapacidad o invalidez.
Cuadro clínico
El síntoma dominante de la enfermedad es el dolor articular que se alivia con el reposo pero aumenta al reanudar la actividad, otro síntoma es la rigidez. El dolor se relaciona con la actividad y tiende a empeorar al final del día. Se presentan dolores agudos después de una actividad en especial o con un movimiento en particular. La rigidez matinal es habitual y dura pocos minutos; siempre es menor de 1/2 hora, lo que ayuda a distinguirla de otras artropatías. La presencia de rigidez post inactividad (no es lo mismo que matinal) suele ser muy intensa. Existen diferentes localizaciones de los síntomas:
La enfermedad puede cursar sin síntomas clínicos y mostrar solamente cambios radiológicos o evolucionar con manifestaciones clínicas entre las que sobresale el dolor, el que aumenta al realizar movimientos con las articulaciones o mover objetos pesados. Puede encontrarse también crepitación a causa de la destrucción del cartílago articular y la hipertrofia ósea, que producen pérdidas de la alineación normal de la articulación. En algunos casos aparece un derrame no inflamatorio (trasudado).
Por afectar la enfermedad diferentes articulaciones, los síntomas y signos clínicos serán descritos en relación con estas.
Columna cervical: Los síntomas pueden aparecer después de los 25 años de edad. Las enfermedad predomina en el sexo masculino, sobre todo en los individuos que están sometidos a esfuerzos, deportes rudos o que soportan grandes pesos sobre su cabeza o mantienen esta flexionada hacia delante (leer, escribir, coser, etc).
Durante el interrogatorio el enfermo refiere dolor Cervical o en la Nuca, el cual se intensifica con los movimientos y mejora con el reposo, y evoluciona con períodos de remisiones y exacerbaciones. El dolor también aumenta su intensidad con los esfuerzos que implican una maniobra de Valsalva (Toser, estornudar, defecar, etc).
El examen físico puede mostrar rigidez de nuca, crujidos articulares a los movimientos y dolor en una de las escápulas y el brazo del mismo lado, acompañado de parestesias en los dedos. Como consecuencia de la comprensión de las raíces raquídeas a nivel de aguajero de conjunción, se produce dolor secundario.
Cuando las neoformaciones óseas (osteofitos marginales) son muy marcadas se produce comprensión de la Arteria vertebral, la cual transcurre a través del foramen transverso vertebral, y al cuadro clínico antes descrito se añaden las manifestaciones propias de la disminución del riesgo sanguíneo encefálico por comprensión de esta arteria: pérdida del equilibrio, vértigos, paréntesis, alteraciones auditivas, así como trastornos de la sensibilidad.
Otras veces los síntomas que se presentan son consecuencias de la irritación de las terminaciones simpáticas del vaso comprimido. Entonces se encuentra dolor retroorbitario y occipital, dolor en el Tórax y las extremidades superiores, en oídos, garganta y ojos acompañado de lagrimeo, obstrucción nasal y escotomas, lo que plantea a veces el diagnóstico erróneo de migraña.
En otras oportunidades, la sintomatología es consecuencia de una hernia del núcleo pulposo cervical. Los discos intervertebrales dañados con mayor frecuencia son los de los niveles C5 – C6 y C6C7, y más raramente C7 – D1. Cuando está comprimida la quinta raíz cervical, el dolor no sobrepasa el codo. Si se afecta la 6ta raíz, el dolor se localiza en la región bicipital y a lo largo del borde radial del Antebrazo, y puede llegar hasta los dedos pulgar e índice. Si está comprimida la 7ma raíz cervical se produce dolor en la región tricipital, así como en las zonas medianas flexoras y extensoras del antebrazo, acompañado de dolor y parestesias en la mitad radial de la mano.
La hernia discal puede producir comprensión de la arteria espinal anterior, una de cuyas ramas es la arteria surcocomisural, de la cual nacen los vasos que irrigan el cuerpo anterior al cordón lateral de la médula espinal.
Cuando ocurre esta eventualidad se encuentran trastornos del trofismo, dados por atrofia de los miembros superiores que comienza en las manos y asciende progresivamente. La afectación de los haces piramidales ocasiona cuadriparesia espástica con hiperreflexia osteotendinosa, clonus de la rodilla y del pie, así como signos de Babinski y de Hoffman.
Columna dorsal: Los síntomas son variables. Hay dolor, que se presenta e intensifica con el ejercicio y se alivia con el reposo. A veces se irradia a la espalda, pero en otras oportunidades lo hace hacia la cara anterior del tórax; puede acompañarse de cierto grado de opresión torácica y dificultad respiratoria que asustan al enfermo y lo obligan a visitar al médico, en la creencia de que padece alguna enfermedad pulmonar o cardiovascular.
En el examen físico puede encontrarse limitación en mayor o menor grado de los movimientos articulares dorsales, así como crujidos articulares.
Columna lumbar: Los síntomas pueden deberse a la formación de osteofitos marginales y consisten en dolor que aumenta con los esfuerzos y mejora con el reposo, e impotencia funcional con limitación en los movimientos articulares. Otras veces los síntomas son consecuencias de la protrusión de los discos intervertebrales degenerados hacia la región posterolateral, lo que produce comprensión de las raíces nerviosas de la cola de caballo. Los discos intervertebrales dañados con mayor frecuencia son los correspondientes a los niveles L4-L5 y L5-S1.
El disco herniado ocasiona dolor lumbral moderado y recurrente, que se irradia a cualquiera de los miembros inferiores y que aumenta su intensidad con los movimientos o el ejercicio, principalmente cuando el movimiento es por flexión hacia el lado del dolor. Además, suele encontrarse hipersensibilidad paravertebral y aumento de dolor al realizar las maniobras de Rossigne y Valsalva, así como por la tos y el estornudo.
Hombro: La osteoartritis del hombro se ve con alguna frecuencia. Se recogen antecedentes de trabajos rudos que originan cambios degenerativos del cartílago. Otras veces existen antecedentes de traumatismo, deformaciones o deformaciones congénitas. En el hombre es importante investigar el antecedente de trabajo con martillo neumático.
El cuadro clínico se caracteriza por dolor, que aumenta con intensidad con la abducción y la rotación externa y se acompaña de crujidos al ejecutar movimientos con la articulación. Además puede encontrarse cierto grado de atrofia del músculo deltoides. Con frecuencia, la Osteoartritis se asocia a retracción del manguito retador y signos de periartritis.
Codo: Los cambios degenerativos en esta articulación pueden presentarse aislados o con comitando con manifestaciones de lesión de otras articulaciones como la del hombro o la muñeca. Generalmente hay pocos síntomas clínicos. Es más frecuente en el sexo masculino en la medianía de la vida.en paciente que retienen historia de sobrecarga de esta articulación, como ocurre en carpintero, herreros, trabajadores con martillos, neumáticos, lanzadores de béisbol, etc.
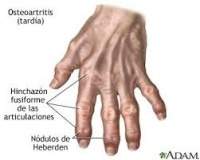
Manos: La manifestación clásica de la enfermedad degenerativa articular en las menos está presentada por los nódulos de heberden. Estos consisten en prominencia óseas que se encuentran en el borde del dorsal de las articulaciones interfalángicas dístales. Inicialmente muestran una consistencia quística y son dolorosas cuando se inflaman. Los crónicos se caracterizan por el crecimiento óseo y las deformaciones angulares.
Acompañando a los nódulos de henberden se pueden encontrar nódulos de Bouchgard que se localizan en las articulaciones interfalángicas proximales. La afectación de las pequeñas articulaciones metacarpofalángicas es poca frecuente.
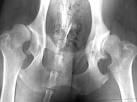
Cadera: La toma de las caderas por la enfermedad degenerativa articular adopta dos variedades:
- Coxoartrosis
primaria: En esta modalidad no se encuentra afectación previa de la cadera ni ningún otro hecho que predisponga a la aparición de cambios degenerativos en la articulación coxofemoral. Suele presentarse después de la cuarta década de la vida.
- Coxoartrosis secundaria:
Aparece en articulaciones predispuestas por algún padecimiento previo, como la displasia congénita, necrosis aséptica de la cabeza del fémur, artritis séptica de la cadera, etc. Todos estos cambios o alteraciones son los llamados cambios preartrósicos de Hockenbach. Se presenta en las primeras décadas de la vida y en ambos sexos, aunque parece estar favorecida por la menopausia.
Las manifestaciones clínicas suelen ser bilaterales, aunque generalmente los síntomas predominan en una articulación. Los pacientes refieren que comenzaron a sentir sensación de cansancio o dolor en la región inguinal afectada, el cual aparecía durante la marcha y aumentaba su intensidad con las sobre cargas, como subir escaleras, acompañado de sensación de rigidez en la articulación. Posteriormente el dolor de intensificó, sobre todo al reiniciar la marcha después de un reposo prolongado. Este dolor puede irradiarse a la cara anterolateral externa del muslo y con menor frecuencia a la cara interna de la pierna.
El examen físico demuestra limitación en los movimientos articulares y dolor que se irradia hacia la pantorrilla en su porción media cuando se levantan peso.
Con el decursar de la enfermedad el paciente adquiere una actitud en la cual mantiene la pierna en flexión, con rotación externa y abducción, así como el torso inclinado hacia delante y hacia el lado enfermo. La mayoría de los enfermos quedan seriamente incapacitados, debido al dolor y a la restricción de los movimientos articulares.
Rodilla: La afectación de la rodilla es la causa más frecuente de impotencia o incapacidad de la enfermedad degenerativa articular.El cuadro se inicia con dolor ligero y sensación de rigidez articular al reiniciar la marcha, luego de un período de reposo prolongado, sobre todo sentado. Evolutivamente el dolor aumenta su intensidad y llega a ser continuo en algunos casos avanzados.
El examen físico puede encontrarse en cierto grado de flexión y ligera deformidad en varo. A veces la palpación es dolorosa, sobre todo al nivel de la línea articular interna, en el sitio donde tiene lugar la inserción del músculo sartorio. Es posible también palpar Osteofitos y Nódulos miogelósicos en la inserción de este músculo, así como signos inflamatorios secundarios al pellizcamiento sinovial. En ocasiones los movimientos articulares provocan una crepitación palpable tan intensa, que esta se hace audible.
En algunos casos se detecta el signo del cepillo, que no es más que el dolor provocado cuando se hace compresión sobre a rodilla en sentido anteroposterior y se desplaza la rótula en sentido vertical, hacia arriba y abajo. Todo ello es producto del reblandecimiento de la superficie posterior de rótula Condromalacia patelar y de la superficie de carga femoral y tibial. Los cambios rotulianos suelen ocurrir en personas jóvenes, que en ocasiones presentan formación de osteofitos osteoartrosis patelar.
Exámenes complementarios
Radiología: Cualquiera que sea la articulación tomada por la enfermedad degenerativa articular, el hallazgo de osteofitos marginales es un hecho frecuente y característico. En los estadios iniciales de la enfermedad se suele encontrar destrucción del cartílago interarticular, que se traduce radiológicamente por el estrechamiento de la interlinea. En el hueso periarticular pueden verse quistes radiotransparentes de tamaño variable, desde unos milímetros hasta varios centímetros.
Cuando la enfermedad lleva tiempo de evolución, en la articulación dañada se puede encontrar una radiocondensación acentuada, a consecuencia de la calcificación del cartílago y de la presencia de hueso de neoformación, que en ocasiones obliga hacer el diagnóstico diferencial con las tumoraciones óseas, sobre todo metastásicas.
Otros exámenes: Generalmente los estudios humorales no muestran alteraciones en la enfermedad degenerativa articular. El hemograma y la eritrosedimentación son normales e igualmente el líquido sinovial en lo referente a aspecto, viscosidad y conteo leucocitario. A veces en este se identifican fragmentos del cartílago interarticular.
Diagnóstico
Las señales de alerta de la osteoartritis incluyen:
- Rigidez en una articulación al levantarse de la cama o después de estar sentado por mucho tiemp
- Hinchazón o sensibilidad al tacto en una o más articulaciones.
- Dolor
- Sensación de ruptura o el crujido de huesos rozando el uno contra el otro.
No existe una prueba especifica para diagnosticar la osteoartritis. La mayoria de los médicos usan varios métodos tales como:
- Antecedentes médicos
- Examen físico
- Radiografías
La enfermedad degenerativa articular rara vez se presta a confusión cuando se presenta en su cuadro clínico típico de inflamación articular mínima, ausencia de síntomas clínicos de otros sistemas y normalidad de los estudios humorales.
Cuando predomina la afectación de las pequeñas articulaciones de las manos, es necesario hacer el diagnóstico diferencial con la artritis reumatoidea. Si la toma articular es en la rodilla y existe neoformación ósea intensa con deformidad articular, habrá que hacer el diagnóstico diferencial con la articulación de Charcot o Artropatía neurogénetica, afección está asociada tradicionalmente a la tabes dorsal, pero que también puede presentarse en la Neuropatía diabética, la degeneración medular combinada de la anemia perniciosa, la siringomielia, así como en las lesiones de la médula espinal y los nervios periféricos, y por prolongada administración intraarticular de hidrocortisona. El examen neurológico mostrará disminución o pérdida de la sensibilidad dolorosa y térmica y de la profunda.
No se debe de olvidar que otras entidades clínicas, que tienen o pueden tener carácter sistémico, suelen acompañarse de toma dolorosa articula, como sucede en el Lupus eritematoso diseminado, el Mieloma múltiple, las metástasis malignas de Carcinomas como el de la próstata, la osteoporosis, los trastornos en el metabolismo del Calcio, etc., y que también en algunos casos será necesario realizar el diagnóstico diferencial con ellas. Serán de utilidad el cuadro clínico y lod hallazgos radiológicos, humorales, histológicos, etc.
Existendos afecciones muy parecidas a la enfermedad degenerativa articular, que tienen puntos afines con esta, y con las cuales haya que establecer también el diagnóstico diferencial: osteoartritis hipertrófica primaria generalizada y osteoartritis generalizada.
Osteoartritis hipertrófica primaria generalizada: Consiste en un cuadro primario poliarticular, que generalmente involucra las manos y en el cual hay una reacción inflamatoria mayor que la que se presenta en la enfermedad degenerativa articular. Aparece hacia la medianía de la vida, con mayor frecuencia en el sexo femenino y es evidente un patrón familiar.
Osteoartritis generalizada:Al igual que el anterior, es un cuadro poliarticular consecutivo al desgaste articular por el uso. Esta afección es considerada por muchos autores como parte del proceso involutivo fisiológico, ya que se presenta en la edad media de la vida y predomina en las articulaciones sometidas a mayor sobrecarga. Clínicamente se traduce por dolor que aparece después del reposo y que cede con el ejercicio y la aplicación de calor local. En el examen físico se detecta en ocasiones crepitación y agravamientos articulares secundarios al crecimiento óseo.
Tratamiento
Los objetivos del tratamiento son:
- Incrementar la fuerza de las articulaciones.
- Mantener o mejorar la movilidad articular.
- Reducir los efectos discapacitantes de la enfermedad..
- Aliviar el dolor
El primer tratamiento es hacer el diagnóstico y educar al enfermo sobre el curso de la enfermedad. Es muy útil para el enfermo conocer que la enfermedad no es una Artritis Reumatoidea y que la posibilidad del desarrollo futuro de una incapacidad funcional grave es improbable. Así mismo se debe enseñar que es mejor usar la articulación que protegerla evitando toda actividad. En segundo lugar las terapias físicas deberían ofrecerse a todos los enfermos para que aprendan ejercicios suaves y los realicen a diario, de modo de mantener la potencia muscular y el rango de movilidad completo de las articulaciones afectadas. La enfermedad degenerativa articular no tiene tratamiento específico y las medidas que se tomen dependerán de la articulación afectada, así como del grado de deformidad articular existente. El tratamiento depende de cuáles articulaciones están comprometidas e incluye cuatro aspectos: general, medicamentoso, rehabilitador y quirúrgico.
General
El tratamiento general está encaminado a mejorar al paciente y consiste en reposo y dieta.
El reposo será relativo y se prohibirá toda actividad física que implique esfuerzos exagerados o traumatismos. El esfuerzo postural se disminuirá al mínimo y si fuera necesario se indicarán soportes o fajas adecuadas para los casos de mama o abdomen péndulo.
La dieta debe de ser agradable y aportar las calorías necesarias para mantener al paciente en su peso ideal. En casos de obesidad, la dieta ha de ser hipocalórica a fin de obtener, dismininución del peso corporal y con ello reducir la carga sobre la articulación dañada.
Otra medida es reducir el "stress" (la carga) articular lo que puede aliviar y mejorar el pronóstico. Los obesos con artrosis de las articulaciones de las extremidades inferiores deben ser ayudados a bajar de peso. El uso de bastón reduce la carga de la rodilla o cadera contralateral en un 30% a un 60%. Otras medidas son el uso de zapatos con suelas que absorban el shock, corregir un largo de piernas desigual o de deformaciones en angulación (corregir un genu varo). Evitar las actividades que resulten en impacto repetido (algunos deportes, posiciones del trabajo) o las que produzcan dolor prolongado post ejercicio.
Medicamentoso
Los medicamentos utilizados más comunes para tratar la osteoartritis son los antinflamatorios. El tratamiento medicamentoso está dirigido fundamentalmente a aliviar o disminuir el dolor, ya que hasta el momento actual ningún medicamento detiene o retarda el progreso de la enfermedad. Si el dolor es poco intenso, no siempre es necesario administrar analgésico. Se pueden utilizar, según el caso y la preferencia del médico, los medicamentos siguientes:
- Ácido acetilsalicílico (Aspirina)
- Fenilbutazona (Butacifona)
- Indometacina
- Dextropropoxifeno
- Meprobamato
- Diazepam
- Carisoprodol
En OA hay un abuso en el uso de drogas. El uso de analgésicos simples regularmente o según demanda es útil. Los antiinflamatorios no esteroidales (AINE) alivian el dolor y la rigidez en un grupo de enfermos, al menos por un corto plazo. El uso prolongado de AINE conduce a numerosas complicaciones por su toxicidad potencial y se ha descrito que algunos AINE aceleran el daño articular. Los corticoides intraarticulares sólo están indicados en los casos de sinovitis agudas con derrame inducidas o no por cristales. Se desarrolla actualmente investigación en drogas "condroprotectoras" (agentes que previenen la pérdida de proteoglicanos, estimulan la síntesis de cartílago o inhiben la síntesis de productos de inflamación liberados por células) que aportan glicosaminoglicanos (glucosamina, importante precursor de la síntesis de PG) o ácido hialurónico; su valor aun no ha sido comprobado en OA humana.
Ejercicios
El ejercicio ayuda a mantener la movilidad articulatoria y general.Se le debe pedir al médico que recomiende una rutina de ejercicios caseros apropiados. Los ejercicios en el agua, como nadar, son especialmente útiles.
Ejercicios de cuádriceps en los enfermos con OA de rodillas son muy valiosos para aliviar los síntomas y mantener la función. La mayoría de los enfermos necesita estimulación para mantenerse activos y aprender a alternar períodos cortos de trabajo o actividad con períodos cortos de reposo.
Rehabilitador
El tratamiento rehabilitador o Fisioterapia, tiene como objetivo reducir los esfuerzos aplicados a trabajo articular y, además, mantener el alineamiento y los movimientos articulares adecuados. Puede utilizarse para mejorar la fortaleza muscular y el movimiento de articulaciones rígidas. Este tratamiento está en relación directa con la articulación afectada y en él se sigue un programa previamente establecido sobre las bases de ejercicios, calor local, soporte como muleta o bastón a fin de amortiguar el peso, etc.
Dispositivos ortopédicos
Los dispositivos ortopédicos se deben utilizar únicamente cuando el médico o el terapeuta los recomienden, dado que el uso incorrecto de un dispositivo de éstos puede causar daño, rigidez y dolor articular.
Quirúrgico
Los casos graves de osteoartritis podrían necesitar cirugía para reemplazar o reparar las articulaciones dañadas. El tratamiento quirúrgico fundamentalmente se reserva para los procesos articulares degenerativos de la base del pulgar, la rodilla, la columna y la cadera.
Los procedimientos quirúrgicos que se pueden emplear son múltiples, como la artrodesis, la osteotomía o la sustitución total de la articulación por una prótesis. El método adecuado será determinado por el Ortopédico, previo análisis del paciente.
La oportunidad de la cirugía y la mejor operación para cada paciente requiere de una cuidadosa evaluación conjunta entre los enfermos y sus médicos. Las osteotomías están indicadas en enfermos jóvenes con OA tibiofemoral; la cirugía de reemplazo de cadera o rodilla está indicada en la mayoría de los casos avanzados. Las evaluaciones recientes de los resultados a largo plazo de los reemplazos articulares indican que éstos no son tan buenos como se había estimado.
Recomendaciones
Otro tratamiento que mejora la enfermedad es el cambio en el estilo de vida:
- Consumir una dieta balanceada y saludable.
- Descansar
- Bajar de peso en caso de tener sobrepeso.
- Proteger las articulaciones de golpes y caídas, sobre todo en edad avanzada.
Véase también
Enlace Externo
Fuente
- Osteoartritis, artrosis o enfermedad degenerativa articular. En: Roca Goderich R, Smith Smith V V, Paz Presilla E y cols. Temas de Medicina Interna. Tomo III. 4.ed. Editorial Ciencias Médicas. La Habana. 2002:101-106. ISBN 959-7132-82-6
- Artrosis. En: Álvares Sintes R y colectivo de autores. Medicina general Integral. Tomo III. 2.ed. Editorial Ciencias Médicas. La Habana. 2008:209-211. ISBN 978-959-212-286-4.
- Enfermedades
- Sitio Web de Medicina
- Sitio Web de Infomed
- Morfología Médica Deportiva 2010. Colectivo de autores.