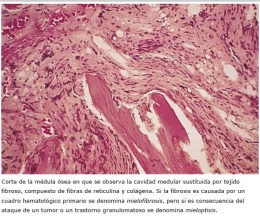
Mielofibrosis idiopática crónica
Mielofibrosis idiopática crónica. La mielofibrosis idiopática crónica es rara; dada la ausencia de un marcador clonal específico, es difícil establecer el diagnóstico de este proceso porque la mielofibrosis y la metaplasia mieloide con esplenomegalia se observan también en la policitemia vera y en la CML. A diferencia de otras enfermedades mieloproliferativas crónicas y de la llamada mielofibrosis aguda o maligna que pueden aparecer a cualquier edad, la mielofibrosis idiopática crónica afecta principalmente a individuos en el sexto decenio de la vida o incluso más tarde.
Sumario
Causas
Entre sus principales causas se encuentran: carcinomas con metástasis medulares, infecciones, linfomas, enfermedad de Hodgkin, leucemias agudas linfoides o mieloides, tricoleucemia, mieloma múltiple, leucemia crónica mieloide, policitemia vera, mielofibrosis idiopática crónica, mastocitosis generalizada, exposición al dióxido de torio (Thorotrast), lupus eritematoso diseminado, osteodistrofia renal, infección por VIH, hiperparatiroidismo y síndrome de plaquetas grises.
Etiología
Se desconoce la causa de la mielofibrosis idiopática crónica. Aunque no son raras las anomalías cromosómicas no aleatorias, como 20q–, 13q– y la trisomía de 1q, no se conoce ninguna alteración citogenética que sea específica de esta enfermedad. No existe relación entre la intensidad de la mielofibrosis y la magnitud de la hematopoyesis extramedular. La fibrosis en esta enfermedad conlleva producción excesiva del factor transformante de crecimiento beta, y de la trombopoyetina. Como dato importante, los fibroblastos en la mielofibrosis idiopática crónica no son parte de la clona neoplásica.
Manifestaciones clínicas
La mielofibrosis idiopática crónica carece de síntomas o signos específicos. La mayoría de los pacientes se encuentran asintomáticos y el diagnóstico suele establecerse cuando se descubre el agrandamiento del bazo o recuentos sanguíneos anormales durante una exploración sistemática. En el frotis sanguíneo aparecen los rasgos característicos de la hematopoyesis extramedular: eritrocitos en forma de lágrima, eritrocitos nucleados, mielocitos y promielocitos; también puede haber mieloblastos pero no tienen significación pronóstica. La anemia, que siempre se encuentra, suele ser leve al principio, pero los recuentos de leucocitos y plaquetas son normales o altos, aunque pueden estar descendidos. A veces hay una ligera hepatomegalia acompañando a la esplenomegalia, y las concentraciones de deshidrogenasa láctica y de fosfatasa alcalina en el suero pueden estar altas. La fosfatasa alcalina leucocitaria puede ser baja, normal o alta. La aspiración de la médula ósea puede resultar imposible debido a la mielofibrosis, y en las radiografías óseas pueden encontrarse signos de osteoesclerosis. Cuando la hematopoyesis extramedular es exuberante pueden aparecer ascitis, hipertensión pulmonar, obstrucción intestinal o ureteral, hipertensión intracraneal, taponamiento cardíaco, compresión medular o nódulos cutáneos. La tumefacción del bazo puede ser tan rápida que cause infartosesplénicos, aunados a fiebre y dolor precordial de tipo pleurítico. Pueden encontrarse hiperuricemia y gota secundaria.
Diagnóstico
Aunque el cuadro clínico que se ha descrito es característico de la mielofibrosis idiopática crónica, todos los datos reseñados pueden observarse también en la policitemia vera o en la CML. En la policitemia vera, la esplenomegalia masiva suele encubrir la eritrocitosis, y la aparición de trombosis intraabdominales en la mielofibrosis idiopática crónica es probable que corresponda a casos no diagnosticados de policitemia vera. Además, hay otros muchos procesos cuyos signos o síntomas se superponen a los de la mielofibrosis idiopática crónica pero que responden a unos tratamientos muy distintos.
Cuando en la sangre periférica se encuentran eritrocitos nucleados o en forma de lágrima, mielocitos y promielocitos se confirma la existencia de hematopoyesis extramedular; y si existe leucocitosis, trombocitosis con plaquetas grandes y abigarradas, así como mieloblastos circulantes hay que sospechar que existe un proceso mieloproliferativo y no una forma secundaria de mielofibrosis. Por lo común, no se obtiene médula ósea por aspiración debido al aumento de la reticulina medular, pero la biopsia de la médula ósea descubre la hipercelularidad medular con hiperplasia de las tres líneas celulares y en particular megacariocitos aumentados, pero sin las típicas alteraciones morfológicas que distinguen a la mielofibrosis idiopática crónica de los otros procesos mieloproliferativos crónicos. La esplenomegalia debida a hematopoyesis extramedular puede ser lo bastante masiva para provocar hipertensión porta y la formación de várices.
En algunos pacientes, el cuadro clínico está dominado por la hematopoyesis extramedular exuberante. Un dato curioso de la mielofibrosis idiopática crónica es la aparición de alteraciones inmunitarias, como la presencia de inmunocomplejos, anticuerpos antinucleares, factor reumatoide o positividad de la prueba de Coombs. Se ignora si esto corresponde a una reacción del hospedador frente al trastorno o si interviene en la patogenia de éste. Los análisis citogenéticos de la sangre y la médula ósea sirven para excluir la CML y para establecer el pronóstico, porque el dato de alteraciones complejas en el cariotipo de la mielofibrosis idiopática crónica conlleva mal pronóstico.
Complicaciones
La mielofibrosis idiopática crónica tiene supervivencia media de sólo cinco años (límites de uno a 15 años), es decir, mucho menor que la de la policitemia vera o la trombocitosis esencial. La evolución espontánea de la mielofibrosis idiopática crónica es inexorable hacia una insuficiencia medular, con anemia que exige transfusiones repetidas y unas organomegalias crecientes. Existe cierta predisposición hacia las infecciones de los tejidos profundos, en particular del pulmón.
Igual que en la CML, la mielofibrosis idiopática crónica puede pasar desde la fase crónica a otra fase acelerada que conlleva síntomas generales y de insuficiencia progresiva de la médula ósea. Cerca de 10% de los pacientes presenta una forma agresiva de leucemia aguda cuyo tratamiento suele ser ineficaz. Son factores importantes para el pronóstico de la forma acelerada de la enfermedad, la anemia, la trombocitopenia, la edad, la presencia de anomalías citogenéticas complejas y la existencia de síntomas generales como fiebre, sudores nocturnos o adelgazamiento. Cualquier anormalidad citogenética no aleatoria se vincula con una duración abreviada de la vida, y la aparición de muchas alteraciones citogenéticas es un signo muy claro de aceleración de la enfermedad.
Tratamiento
La mielofibrosis idiopática crónica no tiene tratamiento específico. La anemia puede agravarse si existe un déficit de ácido fólico o de hierro, y en casos excepcionales ha sido eficaz el tratamiento con piridoxina. Sin embargo, es más frecuente la anemia debida a eritropoyesis ineficaz no compensada por la hematopoyesis extramedular hepatoesplénica; la eficacia de los andrógenos y de la eritropoyetina no son constantes. La eritropoyetina puede empeorar la esplenomegalia.
Estudiando el secuestro esplénico de los eritrocitos se puede confirmar la presencia de hiperesplenismo, en cuyo caso está indicada la esplenectomía. Esta intervención también puede requerirse si la esplenomegalia deteriora la alimentación del paciente, y debe realizarse antes de que se consolide la caquexia. En esos casos no debe temerse que la esplenectomía produzca una trombocitosis de rebote, una pérdida de la capacidad hematopoyética o una hepatomegalia compensadora. Sin embargo, por razones no bien conocidas, la esplenectomía aumenta el riesgo de transformación blástica. El alopurinol puede evitar la hiperuricemia excesiva, y se ha comprobado que la hidroxiurea permite mantener a raya las organomegalias.
No se conoce bien la utilidad del interferón alfa, y sus efectos secundarios son más acusados en las personas de edad afectadas por este proceso, pero se han observado casos de retroceso de la mielofibrosis. Los glucocorticoides se usan para controlar las complicaciones autoinmunitarias y pueden mejorar la anemia solos o en combinación con la talidomida. Cabe analizar la práctica de trasplantes de médula ósea alógena en personas jóvenes.
Fuentes
- Ciril Ferreras Rozman. Medicina Interna, Ediciones Harcourt, 14 Edición, 2000.
- Escribano L, Villarrubia J, Cerveró C, Bellas C. Mastocitosis sistémica. Clasificación, clínica, diagnóstico y tratamiento. Medicine (Madr) 1996; 7:1367-1372.