Ortomixovirus
Ortomixovirus. Las infecciones respiratorias agudas (IRA), constituyen uno de los principales problemas de salud que enfrenta la humanidad. Hasta tal punto es así que anualmente cobran la vida de 4 300 000 niños menores de 5 años alrededor de la tierra, la mayoría de los cuales provienen de países del Tercer Mundo.
Contribuyen a la elevada morbilidad y mortalidad la facilidad del contagio, el corto período de incubación, su distribución universal, la diversidad de agentes causales y la dificultad para su prevención.
Entre los agentes etiológicos de las IRA, los virus ocupan un lugar preponderante, siendo el virus de influenza el de mayor implicación en el total de casos. El desarrollo clínico de la enfermedad va desde el resfriado común, hasta complicaciones que pueden resultar mortales.
Teniendo en cuenta que el mismo cuadro clínico puede ser causado por múltiples agentes virales y el mismo agente es capaz de causar una amplia gama de síndromes, es importan- te disponer de métodos de diagnóstico sensibles, específicos y rápidos que permitan el reconocimiento del agente causal, tomar medidas efectivas de control epidemiológico, racionalizar el uso indiscriminado de antibióticos, y realizar un correcto manejo de los casos.
Sumario
Clasificación y Nomenclatura
Los virus de la influenza, pertenecen a la Familia Orthomyxoviridae, que se divide en cuatro géneros, según el Comité Internacional para la Taxonomía y Clasificación de los Virus.
Familia: Orthomyxoviridae.
Género: Virus de influenza A. Especie tipo:A/ PR / 8/ 34 (H1N1) Género: Virus de influenza B. Especie tipo: influenza B/Harbin/7/94 Género: Virus de influenza C. Especie tipo: influenza C (C/California / 78) Género: Virus Thogoto. Especie tipo: Virus Dhori y Thogoto.
La Organización Mundial de la Salud (OMS), proporciona periódicamente normas para la nomenclatura de los virus de influenza. Se incluye en la descripción lo siguiente: Tipo (basado en la especificidad antigénica de la nucleoproteína y la proteína matriz); huésped de origen (no se indica para los aislamientos humanos, pero se indica en aislamien- tos de animales y objetos inanimados); origen geográfico; número de registro de la cepa y año del aislamiento. Para el virus de influenza tipo A, se señala al final y entre paréntesis, las características antigénicas de la hemaglutinina y la neuraminidasa. Para los virus del tipo B y C, aunque está demostrada la existencia de variación antigénica en ellos, no está justificada una división en subtipos, de acuerdo con los conocimientos actuales. Ejemplo: A/Habana/817/85 (H3N2), B/Beijing/184/93, C/París/1/67 y A/turkey//Wisconsin/1/66(Hav5N2).
Se han identificado hasta el presente en humanos, otros mamíferos y aves, 15 subtipos de hemaglutininas (desde HA1 hasta HA15) y 9 subtipos de neuraminidasa (desde N1 hasta N15). En el humano han circulado sólo cepas pertenecientes a los subtipos H1N1, H2N2 y H3N2.
Los virus B y C, están mayormente restringidos al hombre, mientras que la mayoría de los virus de influenza A, infectan especies aviares y sólo, unos pocos subtipos antigénicos infectan al hombre y otros animales, en particular los cerdos y los caballos. El cuarto género Thogotavirus, incluye orthomyxovirus transmitidos por garrapatas.
Actualmente, estos virus se han separado en dos grupos: Orthomyxovirus y Paramyxovirus, debido a diferencias en su estructura y en sus patrones de replicación.
Estructura y Composición
La estructura de los virus de influenza tipo A y B es similar, mientras la influenza C tiene un patrón diferente en las proyecciones de su superficie.
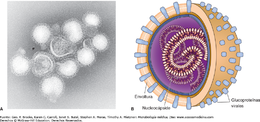
Las partículas del virus de la influenza presentan aspecto pleomórfico (gran variabilidad en su forma), aunque, generalmente, son esféricas, vistas al microscopio electrónico (ME), con preparaciones teñidas negativamente miden de 80 a 120 nm de diámetro y un centro denso al paso de los electrones. La nucleocápsida es de simetría helicoidal.
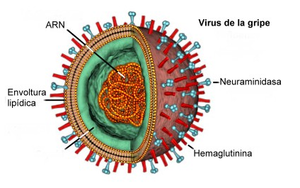
La envoltura de estos virus, es una membrana de constitución lipídica, que rodea la partícula viral y se origina de la célula hospedera.
En la envoltura lipídica se insertan radialmente a modo de proyecciones o espículas, las dos glicoproteínas del virus, la HA (en forma de trímeros) y la NA (en forma de tetrámeros) y quedan expuestas como espigas de casi 10 nm de longitud sobre la superficie de la partícula.
También se inserta en la membrana la proteína M2 en forma de tetrámeros, pero en un pequeño número.
El tipo C, tiene solamente una glicoproteína de superficie (HEF).
El virus de influenza, está constituido por nueve proteínas estructurales diferentes: la hemaglutinina (HA), la neuraminidasa (NA), la nucleoproteína (NP), la ribonucleoproteína, nucleocápsida o RNP (reunión de la NP con el RNA viral), las tres grandes proteínas PB2, PB1 y PA, la proteína matriz (M1) y la proteína M2.
Existen además dos proteínas virales no estructurales que se detectan en las células infectadas (NS1 y NS2).
El virión posee una masa molecular de 2,5 x 106 g, siendo su densidad en una solución de sacarosa de 1,19 g/cm3 S y para las partículas no filamentosas, de 700 a 900 g/cm3 S.
El genoma de estos virus está compuesto por ARN lineal, es una molécula única, de cadena simple, de polaridad negativa, segmentado, con tamaños comprendidos entre 890 y 2 341 nucleótidos con secuencias conservadas y, parcialmente, complementarias en los extremos terminales 5´y 3´. Su peso molecular es de 4 x 106 kDa con 10 y 13 kb.
Para los tipos A y B, el genoma está constituido por 8 segmentos de ARN y 7 segmentos para el tipo C. Cada segmento codifica una proteína viral, excepto el 7 y el 8 que contienen dos genes (M y NS). Los genomas de los virus de influenza A, B y C han sido secuenciados completamente. Los virus de influenza A codifican para aproximadamente 13 600 nucleótidos (nt), los de influenza B para 14 600 nt y los virus de influenza para aproximadamente 12 900 nt. Los virus Dhori y Thogoto, son estructuralmente similares a los Orthomyxovirus y tienen seis o siete segmentos de ARN.
Origen del virus
Actualmente hay tres teorías para explicar la emergencia de virus pandémicos:
- Reordenamiento genético, que ocurre entre virus humanos o entre virus humanos y animales.
- Transferencia directa entre virus humanos y animales.
- Reemergencia de virus de reservorios no conocidos o insospechados.
La primera teoría está basada en el hecho de que los virus que produjeron pandemia, la cepa A(H2N2), de 1957, y la cepa de 1968 contienen genes derivados de virus de influenza aviar y virus humanos.
Tales coinfecciones hacen posible que tengan lugar reordenamientos, de los cuales pueden ser seleccionadas aquellas cepas nuevas que tienen propiedades para convertirse en cepas humanas epidémicas, por medio de una serie de transmisiones entre animales o humanos durante extensos períodos.
La posibilidad para la transferencia de virus aviar al hombre, sin reordenamiento, fue confirmada cuando la cepa patógena, de influenza aviar A (H5N1), causó un número limitado de infecciones, al producir en algunos una seria enfermedad y muerte en residentes de Hong Kong, en 1997.
Superpuesta a estas dos teorías existe la posibilidad de que sólo, ciertos subtipos de HA (H1, H2 y H3) tienen potencial epidémico humano y que estas reciclan en el humano en algunas formas. Esta teoría está basada en estudios seroarquelógicos, en personas que vivieron inmediatamente antes de un período pandémico. Esta puede admitirse como una tercera teoría, aunque es difícil exlicarse dónde se ocultan o mantienen los virus de la influenza durante tantos años.
Patología
El virus de la influenza induce cambios patológicos en el tracto respiratorio. Se ha observado que la infección de las células del epitelio respiratorio ocurre entre el primer y el cuarto días (período de incubación), dependiendo de la dosis viral y del estado inmunitario del huésped. La NA viral, disminuye la viscosidad de la película de moco de la vía respiratoria, dejando expuestos los receptores de la superficie celular, facilitando la propagación del virus al tracto respiratorio bajo, e infectándose muchas células en un período corto. Los viriones se producen con rapidez y se propagan a las células adyacentes, repitiéndose el ciclo de replicación que se inicia el día que precede al inicio de los síntomas, alcanza las primeras 24 h y se mantiene elevado durante uno o dos días, declinando luego con rapidez, muriendo estas finalmente.
El proceso destructivo y reparativo, puede estar presente simultáneamente. Durante el tercer y quinto días, después del comienzo de la enfermedad, la mitosis comienza en la capa de células basales, iniciándose la regeneración del epitelio. La resolución completa de la necrosis epitelial probablemente tarda un mes.
Los síntomas locales pueden explicarse por el edema y la infiltración de mononucleares, en respuesta a la descamación producida por la replicación del virus y por la muerte celular. Los síntomas sistémicos notables observados en la influenza son difíciles de explicar, aunque sugieren propagación del virus, muy raras veces se recuperan virus infectivos de la sangre (viremia), orina (viuria) y tejido pulmonar.
Diagnóstico
Generalmente, el diagnóstico de laboratorio de la influenza se realiza con el propósito de confirmar la presencia del agente en la comunidad, su caracterización antigénica y realizar estudios epidemiológicos. El diagnóstico presuntivo se realiza basándose en características clínicas y epidemiológicas.
El diagnóstico de laboratorio abarca:
- Demostrar la presencia del virus o sus antígenos en las células infectadas.
- islamiento viral.
- Demostrar el aumento de anticuerpos específicos o diagnóstico serológico.
Prevención y control
La infección por influenza es causa substancial de morbilidad y mortalidad en todo el mundo, aunque en años recientes se han logrado grandes avances en la terapia antiviral, resulta extremadamente difícil encontrar una solución actual, que no sea limitada para la prevención y el control de la influenza.
En el manejo de la influenza aguda se adoptan medidas generales, sintomáticas y terapia antiviral específica. Entre las medidas generales están el reposo, componente importante que sirve además para reducir la diseminación de los virus en la comunidad. El aumento de la ingestión de líquido por encima de lo normal puede ayudar a recuperar las pérdidas ocasionadas por la fiebre, siendo importante además para mantener el flujo de las secreciones respiratorias, contribuyendo a reducir la probabilidad de infecciones secundarias.
Entre las sintomáticas están los antipiréticos, usados comúnmente para disminuir la fiebre, el dolor de cabeza y otros síntomas sistémicos. La aspirina no debe ser utilizada, sobre todo en niños por su asociación con el síndrome de Reyé. Los antitusivos, en ocasiones, son empleados si la tos es muy intensa. La administración de antibióticos no ha demostrado ser útil en el curso normal de una influenza, sin embargo, deben ser utilizados si se sospecha la complicación bacteriana.
Entre los quimioterapéuticos más utilizados pueden citarse el clorhidrato de amantadina, y la rimantadina usados en la quimioprofilaxis y tratamiento contra la infección por virus de influenza A en humanos.
Ambos actúan, después de la adsorción del virus a la célula, pero antes de la transcripción primaria, compiten con el receptor celular e inhiben la replicación viral, bloquean el canal iónico activado ácidamente formado por la proteína M2 del virus. Las cepas resistentes a estas drogas, de virus de influenza A (hasta en un 30 %); pueden ser aisladas in vitro e in vivo. La quimioprofilaxis y terapéutica oral con amantadina y la rimantadina está confirmada epidemiológica y biológicamente contra los virus de influenza A (H1N1, H2N2 y H3N2). Profilácticamente, durante una epidemia pueden proteger contra la enfermedad entre un 65 y 78 % y en pacientes de alto riesgo, no vacunados, y personal de salud, quienes pueden contribuir a diseminar la infección. Su uso terapéutico en los individuos no complicados con altas temperaturas y menos de 48 h de evolución, disminuye rápidamente los síntomas locales y la fiebre en uno o dos días de tratamiento. Similares efectos beneficiosos se observan en pacientes mayores de 65 años.
Fuentes
- Benguigui Y. La situación del control de las infecciones respiratorias en América Latina. Noticias sobre IRA, 1994; 27: 4-5.]
- Crave RD, Sorelle K, Godh R. Myocarditis with influenza B infection. Pediatr. Infects. Dis. J. 1997; 16: 629-30.]
- Dirección Nacional de Estadísticas. Número de casos totales de IRA registrados anualmente desde 1991-1997. Cuba: MINSAP, 1996.]
- Francis T. On the doctrine of original antigenic. Sin Proc Amer Philisoph Soc 1960; 104: 572-5.]