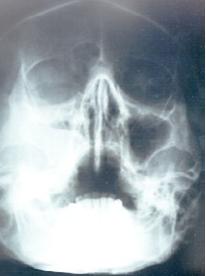
Sinusitis nosocomial
| ||||
Sinusitis nosocomial. Enfermedad considerada desde hace más de 25 años como una complicación de la intubación endotraqueal, en particular por la ruta nasotraqueal, en los pacientes graves. La intubación prolongada produce una irritación directa de la mucosa nasal, con suficiente edema como para ocluir el ostium del seno maxilar.
En la literatura reciente de medicina intensiva, ha habido una resurgencia del interés por la sinusitis paranasal, debido a las evidencias que indican que se trataría de un factor importante en el origen de la neumonía nosocomial, y una causa probable de sepsis sistémica.
Definición
La sinusitis se presenta en la UTI en dos situaciones: a) como una complicación infrecuente pero potencialmente fatal de una infección sinusal adquirida en la comunidad, bajo forma de meningitis, osteomielitis, infección orbital o absceso cerebral; y b) como una infección sinusal adquirida en la unidad, pudiendo ser causa frecuente de fiebre de origen desconocido en los pacientes críticos.
Microbiología
Los organismos implicados en la sinusitis nosocomial son aquellos que frecuentemente causan otros tipos de infecciones adquiridas en el hospital. Los bacilos facultativos Gram negativos, en especial la Pseudomonas aeruginosa, son los más frecuentemente recuperados, pero también son habituales el Staphylococcus aureus, Staphylococcus epidermidis y algunos hongos. El 25 al 50% de las sinusitis adquiridas en el hospital son polimicrobianas.
Factores de riesgo
En el caso particular de los pacientes intubados, se admite que la infección sinusal alcanza al 20% luego de ocho días de ventilación mecánica. Si bien la sinusitis es más común en pacientes intubados por vía nasotraqueal que orotraqueal, estudios recientes demuestran que la sinusitis nosocomial puede ocurrir en pacientes intubados a través de la boca, que no tienen ningún tubo nasal.
La causa de la sinusitis en pacientes intubados por boca no está completamente definida, pero los pacientes mantenidos en posición horizontal experimentan una disminución en el flujo sanguíneo desde la cabeza, presentando una congestión nasal y un estrechamiento del ostium del seno maxilar.
Adicionalmente, los senos paranasales dependen en cierto modo del flujo aéreo nasal para mantener sus mecanismos de clearance; la diversión del flujo aéreo a través de un tubo orotraqueal puede resultar en estasis en el seno y alteraciones de las mezclas gaseosas intracavitarias. En adición a estos factores, se ha propuesto que los tubos orotraqueales pueden obstruir la faringe posterior causando la acumulación de secreciones nasales y la contaminación retrógrada de los senos paranasales.
Los tubos en la nariz pueden causar obstrucción del ostium sinusal ya sea por obstrucción mecánica directa o por irritación de la mucosa nasal, con el subsecuente edema y cierre del mismo. La presencia de un tubo nasal actuando como cuerpo extraño puede predisponer a la colonización con patógenos, y los tubos nasoentéricos pueden servir como conductos que permiten que los microorganismos colonicen la nasofaringe. El aumento del riesgo de sinusitis asociado con la colonización nasal con bacilos Gram negativos entéricos es consistente con la observación de que en más de la mitad de los casos de sinusitis se aíslan estos microorganismos.
Se han mencionado como posibles factores de riesgo de sinusitis nosocomial la depresión del nivel de conciencia y la administración de drogas sedantes. Se admite que los pacientes comatosos o sedados, que permanecen en posición supina, no ventilan adecuadamente sus senos. En tales pacientes, el estancamiento de secreciones puede conducir a la infección con los microorganismos que colonizan las narinas.
Los pacientes que sufren traumatismos faciales con fracturas, invariablemente presentarán sangrado en la cavidad de los senos. Esta situación puede dificultar el diagnóstico radiológico de sinusitis. En estos casos existe una mayor tendencia al desarrollo de infección, puesto que la sangre es un excelente medio de cultivo bacteriano, y la integridad de las cavidades generalmente está alterada. En estos pacientes es aconsejable el empleo de antibióticos profilácticos, aunque no existen datos confirmatorios con respecto a su utilidad.
Diagnóstico
Se ha comprobado que los pacientes intubados con fiebre de causa poco reconocible, leucocitosis o sepsis, pueden ser portadores de una sinusitis. A diferencia de la sinusitis adquirida en la comunidad, la sinusitis nosocomial es más dificil de diagnosticar debido a que estos pacientes frecuentemente presentan deterioro del nivel de conciencia, están intubados y presentan otras enfermedades graves. Los hallazgos clínicos no son útiles para el diagnóstico, debido a que la mayoría de los pacientes críticos con sinusitis no tienen drenaje nasal purulento, ni dolor localizado.
En muchos casos, se puede realizar solamente una radiografía directa con un equipo portátil, debido a la inestabilidad hemodinámica o respiratoria de los pacientes evaluados. La radiografía tomada a la cabecera de la cama se debe hacer con la posición de Water y es suficiente para el examen de los senos maxilares. Se sospecha el diagnóstico de sinusitis cuando en la radiografía se detecta un nivel aire-fluido o una opacificación completa de uno o más senos.
Recientemente se ha utilizado la TAC de cara como un elemento de mayor sensibilidad para el diagnóstico radiográfico de la sinusitis. La TAC se asocia con una sensibilidad de aproximadamente 66-80%, aunque la especificidad continúa siendo baja. Los signos radiográficos de sinusitis, incluyendo el engrosamiento de la mucosa, la presencia de opacificación o de un nivel airelíquido, no son predictivos de infección activa. La TAC es mejor que la radiografía para la evaluación de los senos esfenoidal, etmoidales y frontales, en comparación con los senos maxilares.
El inconveniente es que requiere el traslado del paciente al departamento de diagnóstico por imágenes. Se debe tener presente, sin embargo, que muchos de estos pacientes son sometidos a tomografías de cráneo, de tórax o de abdomen, y es muy simple incluir un estudio de los senos paranasales en el mismo momento. Obviamente, si se realiza un estudio tomográfico para evaluar la causa posible de fiebre en un paciente crítico, se deben incluir los senos paranasales.
La ultrasonografía también puede ser útil para el diagnóstico de la ocupación sinusal, en particular del seno maxilar, y puede ser realizada a la cabecera del paciente. Tiene particular interés en el seguimiento diario, o cuando se planea una antroscopía. La confiabilidad de esta técnica es altamente operador-dependiente, y su sensibilidad, en especial para la detección de la sinusitis frontal, y su especificidad total son relativamente bajas. La endoscopia rígida o fibroscópica de la cavidad nasal es un examen relativamente específico pero no tiene la sensibilidad de las imágenes radiológicas. El examen detallado de los pasajes nasales luego de producir vasoconstricción puede revelar hallazgos definitivos de sinusitis.
Es crítico el examen sistemático del piso nasal, el complejo ostiomeatal y los recesos esfenoetmoidales. La presencia de secreción mucopuruenta en cualquiera de estas áreas es altamente específico de sinustis. La presencia de edema, eritema u otros cambios es sugestivo de infección. Se deben obtener muestras para cultivo de las zonas sospechosas. Independientemente de los signos radiológicos presentes, los mismos no implican una infección bacteriana, siendo el diagnóstico diferencial amplio. La sospecha radiológica de sinusitis debe ser distinguida de la sinusitis infecciosa maxilar, esta última definida por la presencia de cultivos positivos del aspirado sinusal. El diagnóstico sólo se debe establecer cuando los hallazgos radiológicos compatibles con una sinusitis aguda son confirmados con el diagnóstico bacteriológico del material purulento aspirado del seno comprometido.
El diagnóstico bacteriológico también plantea problemas. La dificultad consiste en obtener muestras sinusales para el cultivo bacteriológico sin contaminación. Rouby y colaboradores han propuesto el empleo del cultivo cuantitativo con un punto de corte >103 ufc/ml para compensar la imposibilidad de esterilizar totalmente la mucosa en el lugar de realización de la punción.
Westergren y colaboradores admiten que para que un espécimen sea considerado representativo del agente productor de la sinusitis maxilar, se debe encontrar en un número significativamente mayor que el cultivo de control correspondiente tomado del meato nasal inferior o de la mucosa gingival, dependiendo de la ruta de penetración utilizada para elegir la muestra. Los autores prefieren la ruta de la fosa canina, debido a la mejor operabilidad y a la menor chance de contacto con la mucosa gingival contaminada.
En la serie precedente, en pacientes ventilados por más de una semana, la incidencia de sinusitis comprobada por bacteriología fue de menos del 10%. En la serie de Holzapfel y colaboradores (1993) la incidencia de sinusitis radiológica fue del 28,3%, mientras que la sinusitis comprobada bacteriológicamente alcanzó al 16,5%. Bach y colaboradores (1992) constataron una incidencia de 46,8 y 6,2%, respectivamente, para la sinusitis radiológica y bacteriológica.
Tratamiento
La búsqueda sistemática y el tratamiento de la sinusitis nosocomial disminuye la frecuencia de neumonía nosocomial en los pacientes sometidos a asistencia ventilatoria mecánica prolongada, así como la incidencia de sepsis.
El tratamiento de la sinusitis consiste en el drenaje sinusal, la remoción del tubo nasal y la realización de una traqueostomía, la remoción del tubo nasogástrico y el empleo de antibióticos parenterales. No hay estudios prospectivos que evalúen la eficacia de cada uno de estos procedimientos.
Si bien algunos autores han sugerido que la aplicación de agentes descongestionantes en forma profiláctica puede ser útil en presencia de tubos nasales, otros reservan su administración para los pacientes con evidencias de sinusitis.
Los antibióticos deben ser efectivos contra agentes Gram negativos facultativos y S. aureus, y se recomienda su administración por un período de dos semanas. Las drogas recomendadas son la piperacilina/tazobactam o el imipenem. Otra alternativa es la combinación de ciprofloxacina con clindamicina. La respuesta suele ser rápida, entre 48 y 96 horas. Algunos autores sostienen la necesidad del drenaje del seno maxilar y el lavaje en presencia de infección comprobada.
Otros proponen que los procedimientos invasivos sean reservados para aquellos pacientes que no responden al tratamiento médico o que presentan un síndrome séptico que no se resuelve con la aspiración simple y el empleo de antibióticos.
Se acepta que el lavaje antral es una importante modalidad diagnóstica y terapéutica en los pacientes en terapia intensiva con rinosinusitis. El lavaje involucra el empleo de anestesia local, la introducción de un trocar en el seno maxilar y el lavaje de la cavidad. El procedimiento en UTI requiere algunas modificaciones, tales como la inserción de dos agujas para facilitar el lavado en los pacientes en posición horizontal, la asepsia meticulosa para asegurar cultivos confiables, y una especial atención al riesgo potencial de hemorragia luego del procedimiento. Cuando se aspira una gran cantidad de pus, es recomendable dejar un tubo de drenaje por algunos días para facilitar el lavaje diario y la administración de antimicrobianos directamente en el seno enfermo.
Fuentes
- Libro Medicina Intensiva, Dr. Carlos Lovesio, Editorial El Ateneo, Buenos Aires (2001).
- Brook I.: Microbiology of nosocomial sinusitis in mechanically ventilated children. Arch Otolaryngol Head Neck Surg. 124:35-1998.
- Caplan E., Hoyt N.: Nosocomial sinusitis. JAMA 247:639-1982.
- Heffner J.: Nosocomial sinusitis: then of multiresistan thieves?. Am J Respir Crit Care Med 150:608-1994.