Síndrome de Guillain-Barré
| ||||||
Síndrome de Guillain-Barré. Es un trastorno neurológico en el que el Sistema inmunitario del cuerpo ataca a una parte del Sistema nervioso periférico, la Mielina que es la capa aislante que recubre los nervios.
Es un trastorno grave que ocurre cuando el sistema de defensa del cuerpo (sistema inmunológico) ataca parte del sistema nervioso por error. Esto lleva a que se presente inflamación del nervio, lo que ocasiona debilidad muscular.
Sumario
Causas
El síndrome de Guillain-Barré (SGB) es un trastorno autoinmunitario (el propio sistema inmunitario del cuerpo se ataca a sí mismo) y se desconoce qué lo desencadena exactamente. El síndrome puede presentarse a cualquier edad, pero es más común en personas de ambos sexos entre las edades de 30 y 50 años.
A menudo se presenta después de una infección menor, como una infección pulmonar o gastrointestinal. La mayoría de las veces, los signos de la infección original han desaparecido antes del comienzo de los síntomas de Guillain-Barré.
La vacuna contra la gripe porcina en 1976 puede haber causado raros casos del síndrome de Guillain-Barré. Sin embargo, la Gripe porcina y las vacunas antigripales regulares usadas hoy en día no han producido más casos de la enfermedad.
Daños
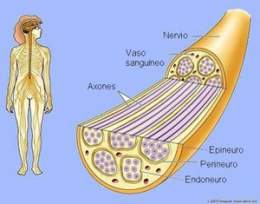
El síndrome de Guillain-Barré daña partes de los nervios. Este daño a los nervios causa hormigueo, debilidad muscular y parálisis. Este síndrome afecta sobre todo la cubierta del nervio (vaina de mielina). Este daño se denomina desmielinización y lleva a que las señales nerviosas se movilicen de manera más lenta. El daño a otras partes del nervio puede hacer que dicho nervio deje de trabajar. El síndrome de Guillain-Barré puede presentarse junto con infecciones víricas tales como.
Igualmente puede ocurrir con otras afecciones tales como el Lupus eritematoso sistémico o la Enfermedad de Hodgkin. Algunas personas pueden presentar este síndrome después de una infección bacteriana. Un síndrome similar se puede presentar después de una cirugía o cuando alguien está en estado crítico (neuropatía por enfermedad crítica).
A ciencia cierta los expertos no saben cual es la causa exacta de GBS. Se cree que es causado por células y anticuerpos que atacan normalmente a los nervios periféricos y la médula espinal. El 50% de los casos aparecen los primeros síntomas en forma de infección viral respiratoria o gastrointestinal. Infecciones y operaciones de cirugía han sido señalados como propagadores para el GBS.
Agentes potenciales
- Campylobacter jejuni, una causa importante de la gastroenteritis bacteriana reconocida como causa frecuente del virus de GBS, que causa mononucleosis.
- Virus de Varicella-zoster, que causa varicela y escalona el "citomegalovirus", un virus del tipo herpes causa una variedad de infecciones.
- Pulmonía del micoplasma, también llamada pulmonía el recorrer
El riesgo para desarrollar el GBS después de recibir una inmunización es bajo; los casos raros de GBS han ocurrido después de la vacunación contra la rabia o gripe de los cerdos.
Métodos para diagnosticar el GBS
Los métodos para diagnosticar el GBS son la sospecha descrita por un paciente. Diagnosticarla puede resultar difícil porque los síntomas de GBS son similares a los de otros desórdenes, tales como Poliomielitis y lesiones en el vástago del cerebro o la Médula espinal. No hay pruebas específicas de laboratorio para detectar el GBS, pero utilizarlas puede resultar concluyente para descartar otras causas de debilidad o parálisis.
Por ejemplo, estudiar el comportamiento del sistema nervioso en extremidades, comprobar que no haya niveles elevados de proteínas en el líquido cerebro-espinal. Por último comprobar la función respiratoria del paciente.
Síntomas
Los síntomas de Guillain-Barré empeoran de manera muy rápida. Pueden transcurrir únicamente unas cuantas horas para llegar a los síntomas más graves, pero el aumento de la debilidad durante varios días también es común.
La debilidad muscular o la pérdida de la función muscular (parálisis) afecta ambos lados del cuerpo. En la mayoría de los casos, la debilidad muscular comienza en las piernas y luego se disemina a los brazos. Esto se denomina parálisis ascendente.
Los pacientes pueden notar hormigueo, dolor en la pierna o la mano y torpeza. Si la inflamación afecta los nervios que van al diafragma y al tórax y hay debilidad en esos músculos, la persona puede requerir asistencia respiratoria.
Síntomas típicos
- Pérdida de reflejos en brazos y piernas.
- Hipotensión arterial o control deficiente de la presión arterial.
- Debilidad muscular o pérdida de la función muscular (parálisis).
- Entumecimiento.
- Cambios en la sensibilidad.
- Sensibilidad o dolor muscular (puede ser un dolor similar a calambres).
- Falta de coordinación.
Otros síntomas
- Visión borrosa.
- Torpeza y caídas.
- Dificultad para mover los músculos de la cara.
- Contracciones musculares.
- Palpitaciones (sensación de percibir los latidos del corazón).
Síntomas de emergencia
- Ausencia temporal de la respiración
- Incapacidad para respirar profundamente
- Dificultad respiratoria
- Dificultad para deglutir
- Babeo
- Desmayo
- Sentirse mareado al pararse
Pruebas y exámenes
Los antecedentes de debilidad muscular creciente y parálisis pueden ser signos del síndrome de Guillain-Barré, especialmente si hubo una enfermedad reciente.
Un examen médico puede mostrar debilidad muscular y problemas con las funciones corporales involuntarias (autónomas), como la presión arterial y la frecuencia cardiaca. El examen también puede mostrar que los reflejos, como el "reflejo aquíleo o rotuliano", han disminuido o están ausentes.
Puede haber signos de disminución de la capacidad para respirar, ocasionada por la parálisis de los músculos respiratorios.
Se pueden ordenar los siguientes exámenes:
- Muestra de líquido cefalorraquídeo ("punción raquídea")
- ECG
- Electromiografía (EMG) que evalúa la actividad eléctrica en los músculos
- Prueba de la velocidad de conducción nerviosa
- Pruebas de la función pulmonar
Tratamiento
Debido a que en sus inicios es totalmente imprevisible lo más recomendado es ingresar al paciente en una unidad de cuidados intensivos para vigilar sus funciones vitales.
El uso de las medidas de apoyo para el paciente paralizado. Jornadas de recuperación para pacientes con problemas para mover y extender brazos y piernas. Cambiar el plasma (limpiar la sangre) o proporcionar altas dosis de gobulinas inmunes son a menudo ventajosas para acortar el curso de GBS, si bien, limitan la inflamación producida en el nervio no consiguen reparar el daño sufrido.
La mayoría de los pacientes, después de una corta estancia en el hospital, y cuando médicamente son estables, son aptos para un programa de rehabilitación para ayudar a recuperen las funciones normales de los músculos.
La mayoría de pacientes se recupera completamente de GBS. Cerca de la mitad de ellos se queda con secuelas y una cierta debilidad residual. Aunque la gente puede recuperarse del GBS, aquellos pacientes que al ser detectados los primeros síntomas son tratados con plasma o inmunoglobulinas es probable que su recuperación sea más rápida.
Intercambio del plasma
También conocido como plasmapheresis. Esta terapia quita sangre del paciente, separa las células rojas y blancas de la sangre del plasma, y después devuelve las células rojas y blancas. Deben producirse cuatro o cinco tratamientos del intercambio del plasma, uno por día. El intercambio del plasma es relativamente seguro, pero puede ser un tratamiento precipitado para algún paciente del GBS; también es costoso y sólo está disponible en centros con equipos adecuados.
Inmunoglobulina intravenosa
La immunoglobina intravenosa (IVIG) es un poco arriesgada, fácil de administrar el tratamiento para el GBS. Esta terapia implica altas dosis intravenosas de las proteínas que el cuerpo utiliza normalmente en dosis pequeñas. El IVIG es tan eficaz como el intercambio del plasma y se recomienda para los adultos con los síntomas más graves. La eficacia del IVIG todavía no se ha probado en niños y en pacientes con síntomas leves.
Para ser eficaz, los tratamientos con intercambio del plasma e IVIG deben empezar en un plazo de dos semanas después del inicio de los síntomas, y generalmente se realizan cinco sesiones en un plazo de 10 días.
Aunque en el pasado se utilizaron los corticosteroides, estos no se han encontrado útiles en el tratamiento del GBS y pueden resultar contraproducentes para los pacientes. Porque muchos pacientes con GBS son postrados en cama, el cuidado meticuloso es necesario para prevenir la, Trombosis venosa, e infecciones urinarias y del pulmón. La terapia física y ocupacional y la ayuda psicológica son provechosas. Cerca de una mitad de pacientes de GBS requiere cuidado intensivo y la respiración asistida.