Toxoplasmosis
| ||||
Toxoplasmosis. Infección producida por el parásito Toxoplasma gondii, transmitida a partir de las deyecciones de los gatos
Sumario
- 1 Historia
- 2 Concepto
- 3 Agente etiológico
- 4 Ciclo de vida
- 5 Manifestaciones clínica
- 6 Infección generalizada
- 7 Encefalitis aguda
- 8 Secuelas irreversibles
- 9 Otras localizaciones de la Toxoplasmosis
- 10 Toxoplasmosis en el inmunodeprimido
- 11 Diagnóstico
- 12 Métodos más utilizados
- 13 Diagnóstico de la Toxoplasmosis congénita
- 14 Tratamiento
- 15 Enlaces externos
- 16 Fuentes
Historia
Descubierto en 1908 por Nicole y Manceux, en Túnez, en el roedor africano Ctenodactylus gundi y simultáneamente fue descrito por Splendore en Brasil el cual lo encontró en conejos. Durante aproximadamente 20 años el parásito fue poco conocido y estudiado y por tanto no se le dio importancia desde el punto de vista humano. Janku en 1923 (Praga) describió el primer caso de coriorretinitis toxoplásmica en una niña recién nacida. Posteriormente, Wolff y col. descubrieron que el parásito era capaz de producir una meningoencefalitis congénita.
En 1948, Sabín y Feldman establecieron la primera prueba serológica para el diagnóstico de la toxoplasmosis y un año después Frenkel descubrió una prueba de hipersensibilidad muy útil para las formas crónicas y para los estudios epidemiológicos. En 1970 es que se describe la verdadera forma de transmisión en la naturaleza, al encontrar que Toxoplasma gondii es un parásito del intestino de los gatos y las formas infectantes salían en las materias fecales de éstos animales.
Concepto
La toxoplasmosis por tanto es una enfermedad de etiología parasitaria, transmitida a partir de las deyecciones de los gatos, de evolución generalmente latente, cuya mayor importancia desde el punto de vista clínico es en los recién nacidos, la mujer embarazada y los pacientes inmunosuprimidos desde el punto de vista de la inmunidad mediada por células. El diagnostico es fundamentalmente serológico y su tratamiento específico es basándose en drogas derivadas de las sulfas.
Agente etiológico
Toxoplasma gondii pertenece al filum Apicomplexa, clase Sporozoa y familia Sarcocystidae, la cual incluye los géneros Sarcocystis y Toxoplasma. Tiene una morfología de arco o de media luna, de ahí deriva su nombre de Toxon que significa “arco”. En la infección aguda se encuentra la forma proliferativa o taquizoíto, término que se refiere a los parásitos extraepiteliales que se multiplican de forma rápida. Su tamaño es de 4-6 micras de longitud por 2-3 micras de ancho.
Cuando se hacen coloraciones con Wright o Giemsa, además de observar su forma arqueada, con un extremo más delgado, se encuentra que su citoplasma se tiñe de azul pálido y su núcleo paracentral de color rojizo. Al microscopio electrónico se observa la morfología característica en medialuna. En las infecciones crónicas los quistes son las formas predominantes. Estos aparecen en el ciclo de vida del parásito, inducidos por el estado inmunitario del huésped.
Los quistes poseen una membrana propia y miden entre 20-200 micras, de forma generalmente redondeada, algunas veces alargadas. En su interior se encuentran cientos de parásitos conocidos como bradizoítos, término que señala los elementos extraepiteliales que se forman por multiplicación lenta. Estos parásitos intraquísticos miden aproximadamente 7 micras de longitud por 2 micras de ancho.
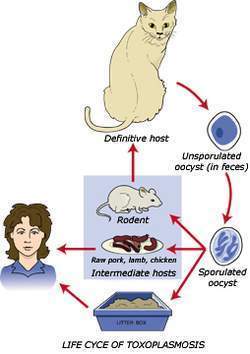
Ciclo de vida
El ciclo de Toxoplasma gondii corresponde al de las Coccídeas, las cuales presentan un ciclo enteroepitelial, en donde aparecen formas sexuadas y asexuadas. El gato y algunos felinos son los huéspedes definitivos para Toxoplasma gondii. En estos animales ocurre el ciclo epitelial en el intestino delgado, principalmente en el íleon. En las células epiteliales se multiplican los taquizoítos por esquizogonias sucesivas, con formación de esquizontes, merozoítos y posteriormente la aparición de macro y microgametos que pasan finalmente a gametos.
Su forma es alargada y un poco arqueada, con una membrana externa compuesta pro láminas unidas a proteínas y otra membrana interna, ambas interrumpidas en una de sus lados por el microporo. El núcleo se tiñe con facilidad con colorantes comunes. En el citoplasma se les visualiza el citoesqueleto con los microtúbulos y en la parte anterior se localizan las roptrias y los anillos polares. Tiene además los micronemas, mitocondrias, aparato de Golgi y varios gránulos. En el intestino tiene la reproducción sexuada y luego se desarrollan los ooquistes que salen con las materias fecales. Estos miden de 10-12 micras y son casi esféricos.
En el medio ambiente los ooquistes maduran en 1-2 días y en su interior se forman 2 esporoquistes cada uno de los cuales contiene 4 esporozoítos. En el gato y otros felinos, además del ciclo enteroepitelial, también pueden coexistir invasiones extraintestinales, pues los taquizoítos por vía linfática o sanguínea se diseminan a todos los órganos en donde se forman los quistes. El hombre y los animales se infectan mediante la ingestión de ooquistes procedentes de la materia fecal del gato o de las formas quísticas presentes en tejidos de otros animales, en los cuales ocurren invasiones extraintestinales haciendo un ciclo incompleto, como huéspedes intermediarios. En estos casos existe inicialmente una infección aguda con reproducción intracelular de los taquizoítos.
Cuando el huésped desarrolla inmunidad a la infección se hace crónica y se forman quistes con los bradizoítos. Los felinos se infectan al ingerir ooquistes y después de 20-24 días aparecen nuevas formas infectantes del parásito que salen en la materia fecal. Si el animal ingiere tejido con bradizoítos enquistados el período prepatente se reduce a 3-4 días.
Los modos de transmisión de la infección por Toxoplasma gondii al hombre y los animales son:
- Ingestión de ooquistes procedente de suelo contaminado con las materias fecales del gato parasitado.
- Ingestión de quistes presentes en carnes mal cocinadas o crudas
- A través de la placenta cuando ocurre infección activa de la madre durante el embarazo
- Accidentalmente por inoculación en el laboratorio
- Por transfusiones o transplantes
Manifestaciones clínica
La gran mayoría de las infecciones ocurren de manera asintomática o con ligera sintomatología no específica. So frecuentes los hallazgos ocasionales de anticuerpos circulantes, sin que previamente hubieran existido síntomas de la infección inicial. Las infecciones crónicas son más frecuentes que las agudas.
Toxoplasmosis aguda
Forma aguda generalizada o febril:
- Período de incubación de 5-18 días
- Pocas veces se diagnostica
- Síndrome febril séptico
- Escalofríos y sudaciones
- Cefalea, astenia y anorexia
- Rara vez se observa exantema
- Dolor faríngeo, tos y expectoración
- Rara vez síntomas gastrointestinales
- Mialgia y artralgias
- Muy raros aparecen signos de encefalitis, hepatitis o miocarditis
Toxoplasmosis ganglionar o linfatica
- Forma clínica más frecuente de la toxoplasmosis adquirida
- Se presenta principalmente en niños y adultos jóvenes.
- Período de incubación varía entre 2 semanas y 2 meses
- Síndrome febril es lo más frecuente
- Adenopatías, fundamentalmente cervical y suboccipital
- Ganglios de consistencia dura y son dolorosos
- Ocasionalmente se asocia a faringitis granulomatosa
- Generalmente la evolución es benigna
- Las complicaciones son eventos muy raros
Toxoplasmosis ocular
- Localización muy común.
- A veces es la única manifestación de la enfermedad.
- Es la tercera parte de todas las coriorretinitis que se diagnostican.
- Aparece a cualquier edad, aunque la mayoría de las infecciones son prenatales con recidivas posteriores.
- Hay inflamación granulomatosa del tracto uveal.
- Reacción inflamatoria intensa con la ruptura de un quiste.
- Las lesiones generalmente son unilaterales en la región macular.
- Las lesiones son redondeadas con bordes pigmentados y la parte central blanquecina.
- Humor vítreo turbio.
- Se presenta de forma aguda con disminución brusca de la visión y fenómenos inflamatorios.
- Las recidivas son frecuentes.
- La curación temporal deja cicatrices con abundante acumulo de pigmentos.
Toxoplasmosis congénita
- Es más frecuente en los últimos meses del embarazo.
- La infección en la madre es generalmente benigna o asintomática.
- Debe ocurrir una primoinfección durante el embarazo.
- Una vez que una madre dio a luz un niño con toxoplasmosis, no vuelve a tener otro con la enfermedad.
- No se producen abortos a repetición.
- De los RN infectados el 70% son asintomáticos, el 20% tienen una forma aguda generalizada o secuelas neurológicas y el 10% presentan compromiso ocular solamente.
Infección generalizada
- Ocurre si la infección es al final del embarazo.
- Aproximadamente los RN son prematuros o de bajo peso.
- Manifestaciones clínicas de sepsis con fiebre, hepato-esplenomegalia e íctero.
- Signos de miocarditis o de neumonía intersticial.
- El 80% tiene LCR normal.
- No hay exantemas y los fenómenos neurológicos son muy raros.
- Mortalidad de casi el 12% sin tratamiento.
Encefalitis aguda
- Cuando la infección ocurre en la mitad del embarazo.
- En casos benignos el niño puede tener peso normal con pocas manifestaciones de la enfermedad al inicio pero después de varias semanas se vuelve apático, anoréxico y a veces desarrolla un síndrome convulsivo.
- En el tipo subclínico la secuela más importante es la retinocoroiditis que se encuentra en el 75% de los casos con lesiones oculares a los 11 años después del nacimiento.
- Calcificaciones cerebrales frecuentes.
- Hidrocefalia en los casos severos.
Secuelas irreversibles
- Cuando la infección se produce al inicio del embarazo
- Epilepsia.
- Retardo del desarrollo neuropsíquico
- Retinocoroiditis
- Calcificaciones cerebrales
- Microcefalia.
- Estrabismo.
- Sordera unilateral o bilateral.
Otras localizaciones de la Toxoplasmosis
- Toxoplasmosis pulmonar: Cuadro clínico de neumonía intersticial, especialmente en la infección congénita y en pacientes inmunocomprometidos
- Miocarditis o pericarditis, asociada a inmunodeprimidos
- Toxoplasmosis cerebral: Asociada a pacientes inmunodeprimidos pudiéndose manifestar una encefalitis clínica con o sin enfermedad generalizada
- Hepatitis: Cursa con focos de necrosis en el órgano
Toxoplasmosis en el inmunodeprimido
Cuando hay inmunodepresión se pueden desarrollar dos tipos de enfermedad:
- A - La infección primaria severa:
En este caso, el paciente que no estaba infectado, adquiere el parásito del suelo o de la carne, o lo recibe de un transplante; la infección se desarrolla sin que la inmunidad la controle y es generalmente fatal.
- B - Infección crónica que se recrudece:
En los casos de recrudecimiento, la infección es endógena. En estos se desarrolla principalmente una encefalitis con lesiones múltiplas y algunas veces focales, simulando a veces un absceso o un tumor que puede ser demostrado radiológicamente. En otros pacientes se desarrollan neumonías , miocarditis, retinocoroiditis progresiva u otras manifestaciones orgánicas.
En los pacientes con SIDA., la complicación más común ocurre también en el SNC y constituye una de las infecciones oportunistas más importantes en estos pacientes. Se estima que la toxoplasmosis del SNC está alrededor de un 40% de los enfermos de SIDA. El cuadro clínico de la encefalitis es de tipo focal en la mayorías de los casos. Las anormalidades neurológicas incluyen hemiparesias, hemiplejías, pérdida de la sensibilidad, parálisis de los nervios craneales, convulsiones, ataxia, afasia, confusión y letargia.
Los síntomas neurológicos pueden estar asociados a fiebre. Pueden existir síntomas meníngeos. Generalmente el LCR es normal o pueden estar aumentadas las proteínas. También pueden tener recrudecimiento de la enfermedad aquellos pacientes que reciben grandes dosis de drogas inmunosupresoras por transplantes, pacientes corticodependientes, terapia con antimetabolitos, tumores malignos, etc.
Diagnóstico
- Demostración directa de los parásitos: Es un método poco utilizado y poco sensible. Los parásitos pueden encontrarse en LCR, ganglios linfáticos, médula ósea, etc.
- Inoculaciones: Se puede aislar el parásito de la sangre, LCR, esputo y de los tejidos infectados. Estas muestras se inoculan entonces en ratones y se espera aproximadamente una semana para estudiar el líquido peritoneal del ratón en busca de los parásitos que es intracelular.
- Métodos inmunológicos: Se realiza por la búsqueda de anticuerpos (IgG e IgM). Su presencia indica que hay infección pero no necesariamente enfermedad.
Métodos más utilizados
- Inmunofluorescencia indirecta (IFI)
- ELISA
- Hemaglutinación indirecta (HIA)
- Prueba de Sabín y Feldman (S-F)
- Reacción de fijación del complemento
- Otras pruebas (látex, inmunodifusión en agar, aglutinación directa, Western blot, ELIFA)
- Toxoplasmina
- Pruebas para la detección de antígenos (PCR)
Diagnóstico de la Toxoplasmosis congénita
Se ha desarrollado una IFI con un conjugado específico capaz de detectar anticuerpos IgM, lo cual diferencia los anticuerpos IgG transferidos por la madre de los anticuerpos IgM producidos por el feto infectado. En el RN se consideran de valor diagnóstico para infección congénita, los siguientes casos:
- Cuando los títulos son más elevados en el RN que en la madre, entendiendo por título más alto cuando hay diferencia en 4 diluciones.
- Cuando durante los meses siguientes al nacimiento, el niño eleva progresivamente los títulos de anticuerpos.
- Cuando el niño presenta títulos notablemente altos (más de 1:16 000).
- Cuando al RN se le detectan anticuerpos específicos de la clase IgM. Para ello se utilizan pruebas como IFI, ISAGA (immunosorbent agglutination assay) y prueba de ELISA.
Tratamiento
La quimioterapia es supresiva de la proliferación toxoplasmósica, pero no suprime la infección ya que no destruye los parásitos que se encuentran dentro de los quistes. Los medicamentos empleados son:
- Sulfonamidas
- Pirimetamina
- Clindamicina
- Espiramicina (Rovamicina)
- Azitromicina
- Dapsona
- Atovaquona (Meprón)
Enlaces externos
Fuentes
- Microbiología y Parasitología Médicas